
CHOROBA
NIEDOKRWIEN
NA I ZAWAŁ
SERCA.

CHOROBA
NIEDOKRWIENNA SERCA
Zespół objawów chorobowych będących następstwem
przewlekłego stanu niedostatecznego zaopatrzenia
komórek mięśnia sercowego w tlen i substancje
odżywcze. Zaburzenie równowagi pomiędzy
zapotrzebowaniem a możliwością ich dostarczenia,
pomimo wykorzystania mechanizmów
autoregulacyjnych zwiększających przepływ przez
mięsień sercowy, zwanych rezerwą wieńcową,
doprowadza do niedotlenienia zwanego również
niewydolnością wieńcową. W konsekwencji często
doprowadza do dusznicy bolesnej, a także zawału
mięśnia sercowego. Choroba niedokrwienna serca ze
wszystkimi jej podtypami jest najczęstszą przyczyną
śmierci w większości państw zachodnich. Najczęstszą
przyczyną choroby niedokrwiennej jest miażdżyca
tętnic wieńcowych.

PATOFIZJOLOGIA
W związku ze spadkiem przepływu wieńcowego
zmniejszona podaż tlenu nie wystarcza do
zaspokojenia zapotrzebowania na tlen. Do
głównych czynników określających zużycie tlenu
w mięśniu sercowym należą:
naprężenie skurczowe ściany lewej komory
kurczliwość oraz częstość rytmu serca
Szczególnie narażone na niedokrwienie są warstwy
podwsierdziowe zaś spowodowana istnieniem
zwężenia tętnicy wieńcowej redystrybucja
przepływu krwi może sprzyjać występowaniu
zawału podwsierdziowego. Przerost mięśnia lewej
komory jest kolejnym czynnikiem usposabiającym
do niedokrwienia podwsierdziowego.

W ponad 90% przypadkach odpowiedzialna za
chorobę jest miażdżyca tętnic wieńcowych (blaszka
miażdżycowa), doprowadzająca do ich zwężenia i
tym samym upośledzeniu przepływu wieńcowego. Z
tego powodu za synonim choroby niedokrwiennej
uchodzi termin choroba wieńcowa. Jednakże w
pozostałych przypadkach za mechanizm
niedokrwienia odpowiedzialne są inne mechanizmy
(zwane czasami pozawieńcowymi):
niedokrwistość
hipotonia lub hipowolemia
niewydolność oddechowa
nadczynność tarczycy
wady serca, zwłaszcza zwężenie zastawki aortalnej
kardiomiopatie, zwłaszcza przerostowa
nadciśnienie tętnicze
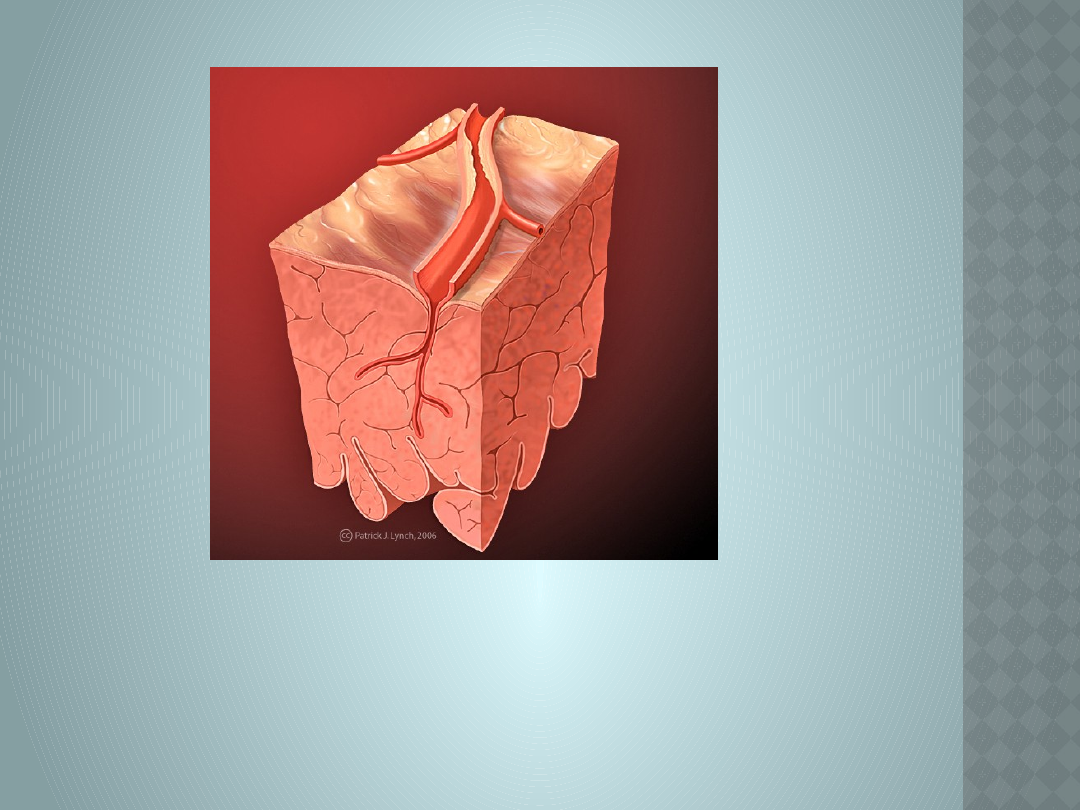
Zmiany w tętnicy wieńcowej - przekrój na modelu
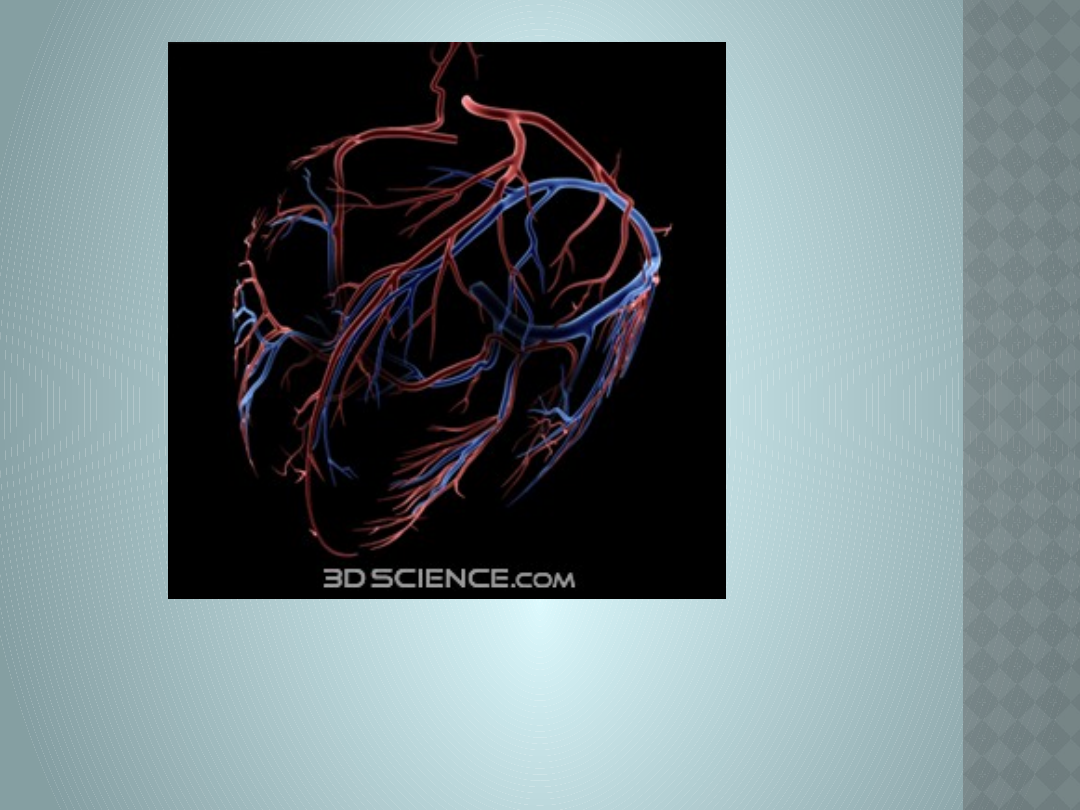
Naczynia wieńcowe serca

Istnieją także rzadkie choroby naczyń wieńcowych o tle
innym niż miażdżycowe, które powodują
niewystarczające krążenie krwi i tym samym
niedokrwienie mięśnia sercowego:
zmiany zapalne naczyń wieńcowych w przebiegu
chorób zapalnych naczyń (Vasculitis)
choroba reumatyczna
reumatoidalne zapalenie stawów
guzkowe zapalenie tętnic
toczeń rumieniowaty układowy
kiła
choroba Takayasu
wrodzone zaburzenia metaboliczne
choroba Fabry'ego
zespół Hurler
skrobiawica
Cystynuria

zmiany pourazowe tętnic wieńcowych (np. po
koronarografii)
anomalie wrodzone tętnic wieńcowych (niedorozwój
tętnic lub jednej tętnicy wieńcowej, przetoki tętniczo-
żylne, odejście tętnicy wieńcowej od pnia płucnego –
zespół Blanda-White'a-Garlanda)
tętniak rozwarstwiający aorty, obejmujący tętnice
wieńcowe
ucisk tętnic wieńcowych od zewnątrz, na przykład przez
rosnący guz
wrodzone lub nabyte tętniaki tętnic wieńcowych (np.
choroba Kawasaki)
tak zwane mostki mięśniowe czyli położone nad tętnicą
włókna mięśniowe, które kurcząc się mogą ją zwężać:
dławica związana z mostkami mięśniowymi nad tętnicami
wieńcowymi

DIAGNOSTYKA
Charakterystycznym objawem przewlekłej choroby
niedokrwiennej jest ból w klatce piersiowej, który
charakteryzuje się dużą zmiennością i często jest nietypowy,
jednak ma pewne cechy wyróżniające:
Jest zlokalizowany zamostkowo, ma charakter przeszywający,
promieniuje do barków, zwłaszcza lewego, przyśrodkowych
części ramion i przedramion lub palców IV i V. Może także
promieniować do żuchwy, szczęki lub szyi, ale także do
nadbrzusza.
Ma charakter zaciskający, uciskający, dławiący, zwykle
połączony z uczuciem duszności (stąd dusznica bolesna),
rozpierający, piekący lub określany jako uczucie ciężaru w
klatce piersiowej. Niekiedy towarzyszą mu poty, niepokój,
strach, zasłabnięcie.
Nasila się w czasie wysiłku, stresu, pod działaniem zimna, po
obfitym posiłku.
Ustępuje samoistnie w odpoczynku lub pod wpływem
podjęzykowego zastosowania nitrogliceryny.
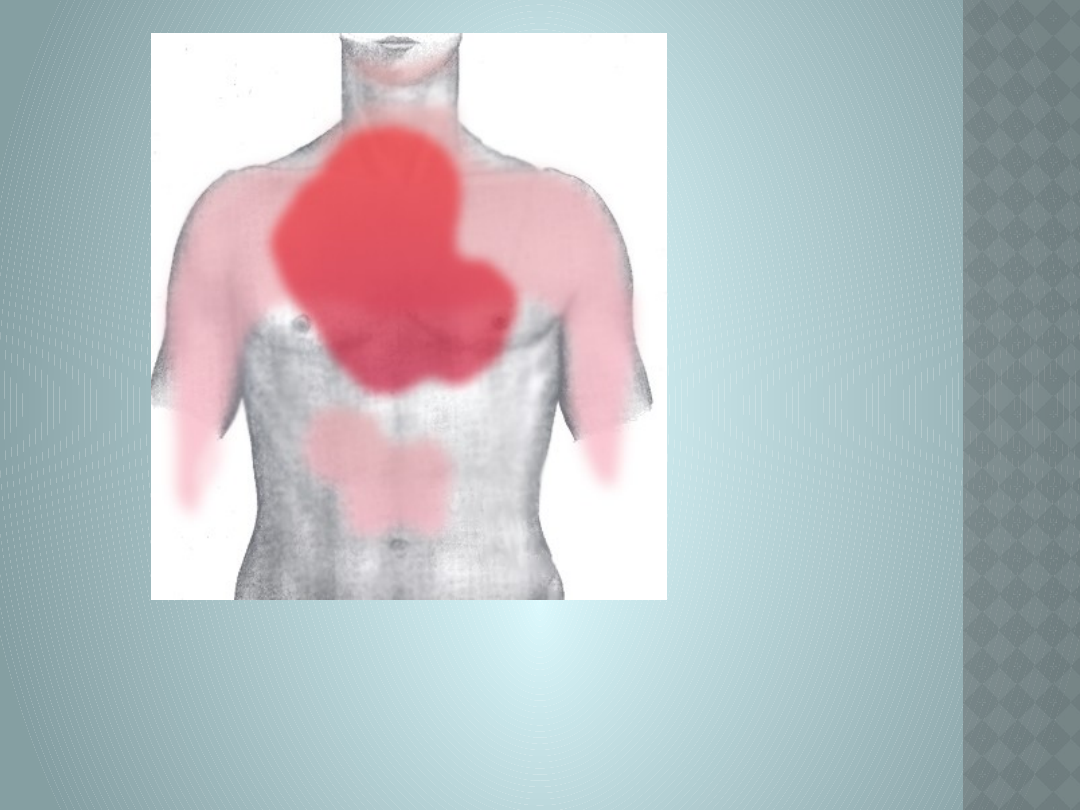
Schematyczne przedstawienie lokalizacji i promieniowania
bólu wieńcowego

KLASYFIKACJA CCS
Istotna jest tak zwana Klasyfikacja
czynnościowa dusznicy bolesnej wg
Canadian Society of Cardiology (tak
zwana Klasyfikacja CCS), która opisuje
stopień zaawansowania choroby
niedokrwiennej i tym samym warunkuje
dalsze postępowanie z chorym.

KLASYFIKACJA CCS
Klasa
CCS
Objawy
I
Codzienna aktywność, jak spacer czy wchodzenie po
schodach nie powoduje bólu w klatce piersiowej. Ból
wieńcowy występuje jedynie przy nasilonym lub
nagłym lub przedłużonym wysiłku fizycznym.
II
Nieznaczne ograniczenie aktywności fizycznej, szybki
spacer, szybkie wchodzenie po schodach zwłaszcza
podczas działania zimna lub po obfitym posiłku lub
wkrótce po obudzeniu ze snu powodują bóle
wieńcowe. Dolegliwości pojawiają się po przejściu
200 m lub po wejściu na I piętro.
III
Istotne ograniczenie codziennej aktywności fizycznej.
Ból wieńcowy występuje po przejściu 100 - 200
metrów lub wejściu poniżej I piętra.
IV
Dyskomfort w klatce piersiowej występuje przy
najmniejszym wysiłku. Bóle występują także w
spoczynku.

DIAGNOSTYKA
RÓŻNICOWA
Wiele stanów chorobowych może
objawiać się w sposób naśladujący
dławicę piersiową m.in. Refluks
żołądkowo-przełykowy, kurcz przełyku,
kolka żółciowa, zapalnie osierdzia, ból
ściany klatki piersiowej, zwyrodnianie
stawów kręgosłupa, rwa ramienna oraz
nerwoból międzyżebrowy. W
różnicowaniu niedokrwienia mięśnia
sercowego i powyższych chorób wywiad
ma największą wartość.
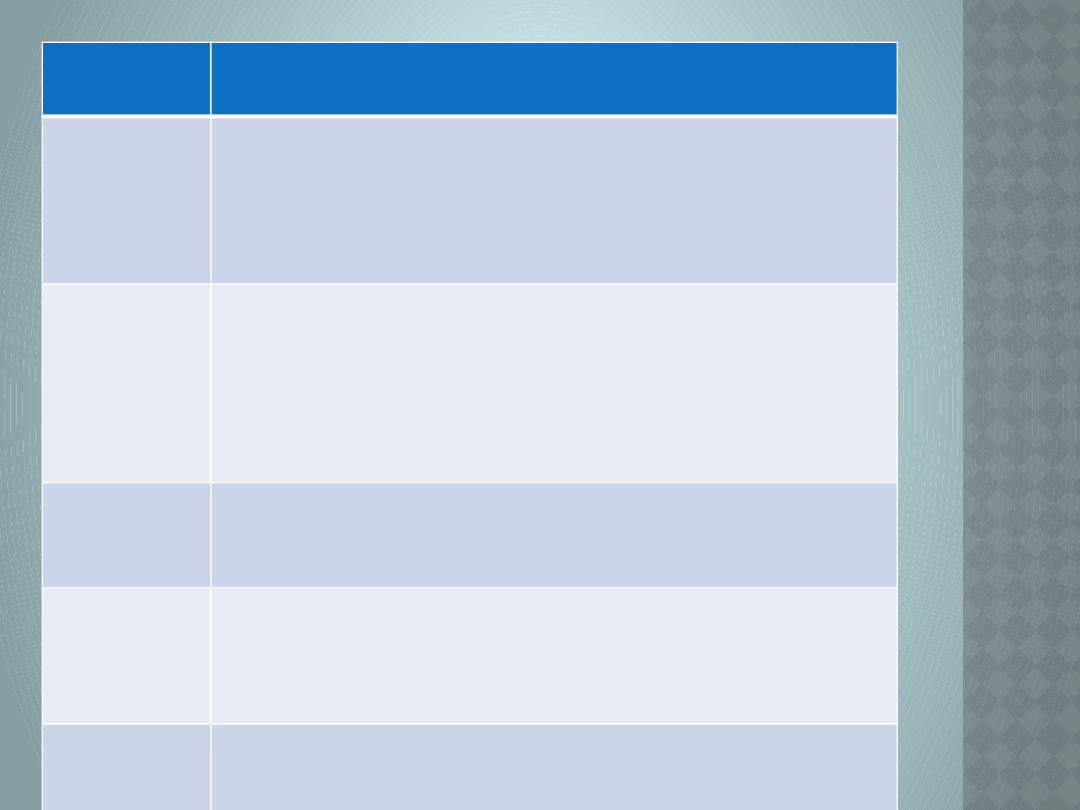
Przyczyn
a bólów
Cechy różnicujące
Zapalenia
osierdzia
•Ostry ból o cechach podrażnienia opłucnej
zależny od pozycji ciała
•Szmer tarcia osierdziowego w czasie
osłuchiwania
Choroba
kręgosłup
a szyjnego
lub
piersiowe
go
•Ostry, zależny pod pozycji, rozmieszczenia
dermatomalne
Ból ściany
klatki
piersiowej
•Ostry, zlokalizowany ból z miejscową
tkliwością
Ból
przełykow
y lub
żołądkowy
•Nie związany z wysiłkiem ; nasilony przez
niektóre pokarmy, zmniejsza się po lekach
zobojętniających
Kolka
żółciowa
•Tkliwość w prawym górnym kwadrancie
brzucha
Nietolerancja tłustych posiłków

BADANIA DODATKOWE
Elektrokardiogram spoczynkowy
Zdjęcie RTG klatki piersiowej
Elektrokardiogram wysiłkowy
Echokardiografia
Scyntygrafia
Koronarografia

Elektrokardiografia
-zwykle nazywany EKG jest
to zarejestrowana
elektryczna aktywność serca
przy pomocy elektrod
zamocowanych na skórze
klatki piersiowej. Badanie
EKG pozwala na ocenę
rytmu i częstości pracy serca
oraz umożliwia wykrycie
uszkodzenia mięśnia
sercowego u osób które
przeszły lub właśnie
przechodzą zawał serca. Na
podstawie zapisu EKG
można również ocenić
wielkość komór serca.
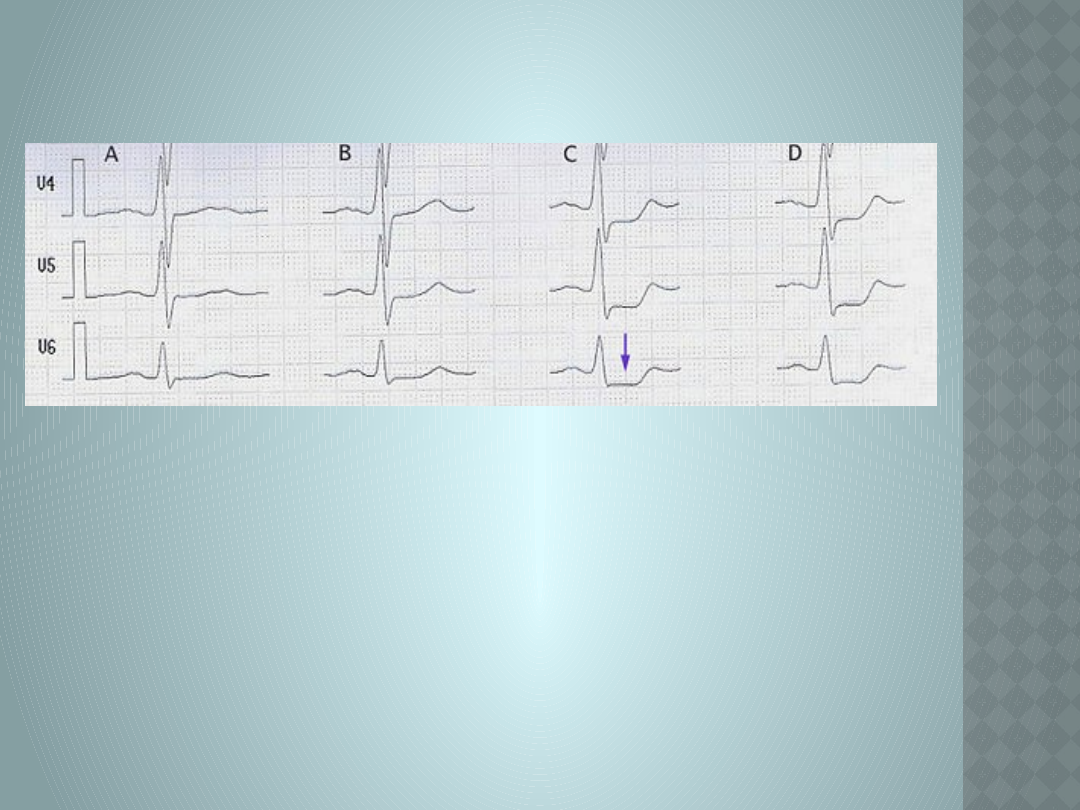
Charakterystyczny obraz obniżenia odcinka ST
świadczący o niedokrwieniu mięśnia sercowego.

Scyntygrafia - badanie wykonuje się po
wprowadzeniu do krwiobiegu niewielkich
dawek izotopów promieniotwórczych
(radioznaczników).Bada się przepływ
znacznika przez serce i/lub naczynia
Echokardiografia jest to obrazowa metoda
badania serca i naczyń krwionośnych za
pomocą ultradźwięków. Na ekranie monitora
uzyskuje się obraz ("echo") powstający w
wyniku odbicia od badanych struktur
wewnątrz ciała fali ultradźwiękowej
wysyłanej z głowicy aparatu
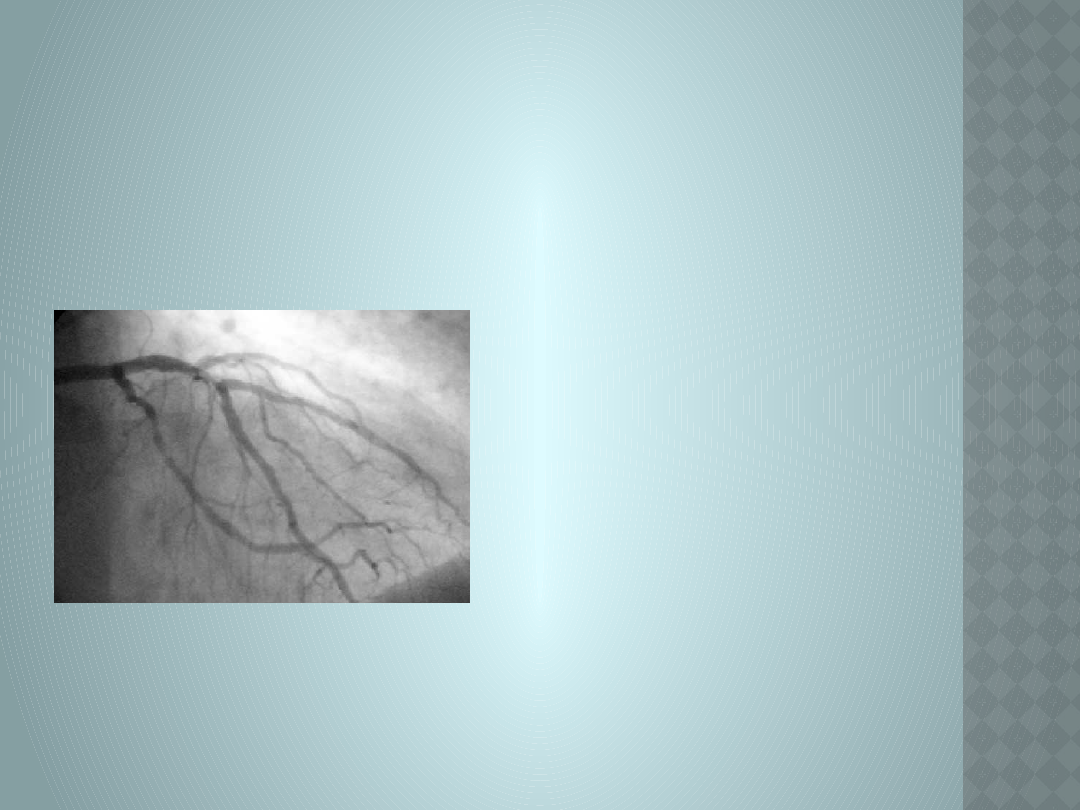
Koronarografia- jest badaniem,
które ma na celu znalezienie
miejsc, w których są zwężone
tętnice wieńcowe. Polega ono
na podawaniu przez specjalny
cewnik (zbudowany z cienkiej
plastikowej rurki)
bezpośrednio do tętnicy
środków kontrastujących oraz
zapisania (na 35mm filmie,
taśmie video lub płytce CD)
uzyskanych za pomocą
promieni rentgenowskich ich
obrazów. Dla wykonania
koronarografii wykorzystuje
się najczęściej drogę udową,
rzadziej promieniową oraz
ramienną.

PODSTAWY LECZENIA
Celem leczenia jest poprawa jakości życia pacjenta
poprzez złagodzenia dolegliwości, zapobieganie
zawałowi mięśnia sercowego, oraz o tyle ile to
możliwe przedłużanie życia. Postępowanie długo
falowe obejmuje także wpływ na czynniki miażdżycy,
które przyczyniły się do rozwoju choroby wieńcowej.
Z tego powodu całościowe postępowanie
terapeutyczne powinno obejmować leczenia
nadciśnienia tętniczego i cukrzycy, obniżenie
spożycia cholesterolu, zaprzestanie palenia tytoniu,
zmniejszenie napięcia emocjonalnego i
utrzymywanie masy ciała na odpowiednim poziomie.
Decyzja o wyborze konkretnego sposobu leczenia
zależy od stopnia cieżkośći choroby, stylu życia
pacjenta a także reakcje na dotychczasowe leczenia.

FARMAKOTERAPIA
Kwas acetylkosalicynowy
Leki b-adrenolityczne
Blokery kanałów wapniowych
Nikorandil
+/- leki obniżające stężenie
choresterolu
Aspiryna
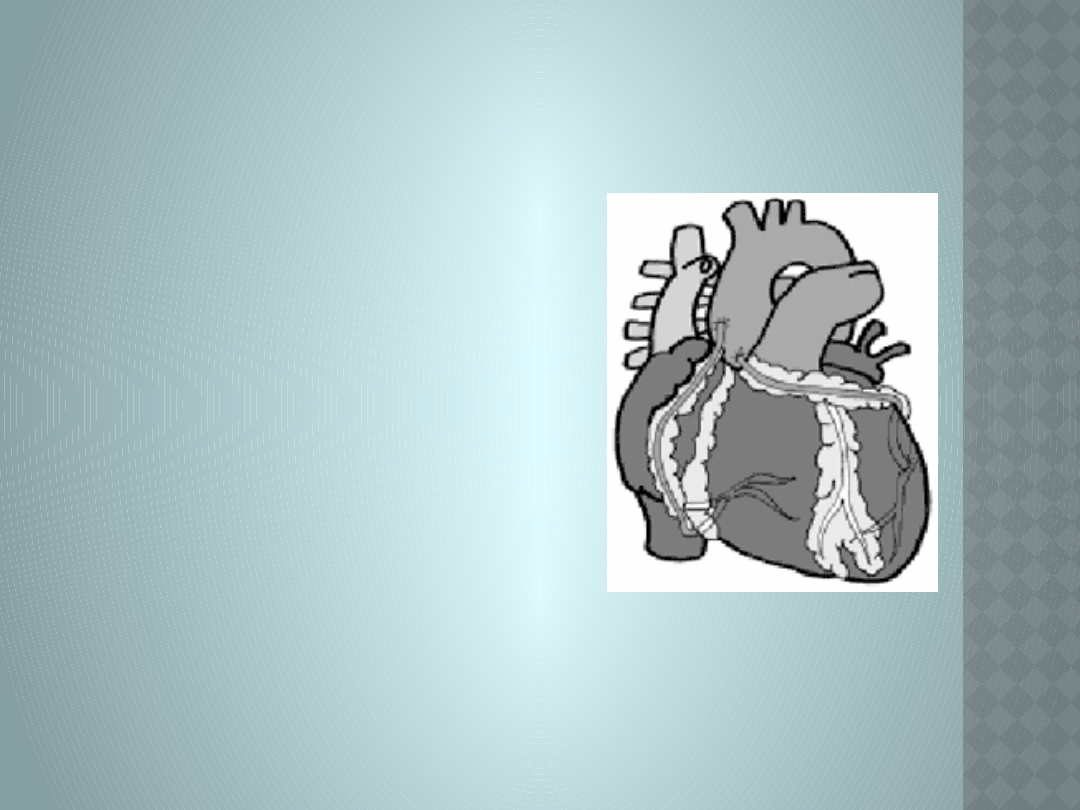
LECZENIE
CHIRURGICZNE
Pomostowanie aortalno-
wieńcowe
wszczepienia pomostów
naczyniowych (by-
passów) omijających
miejsce zwężenia w
tętnicy wieńcowej
stosowana w niektórych
przypadkach zawału
serca i zaawansowanej
choroby wieńcowej.
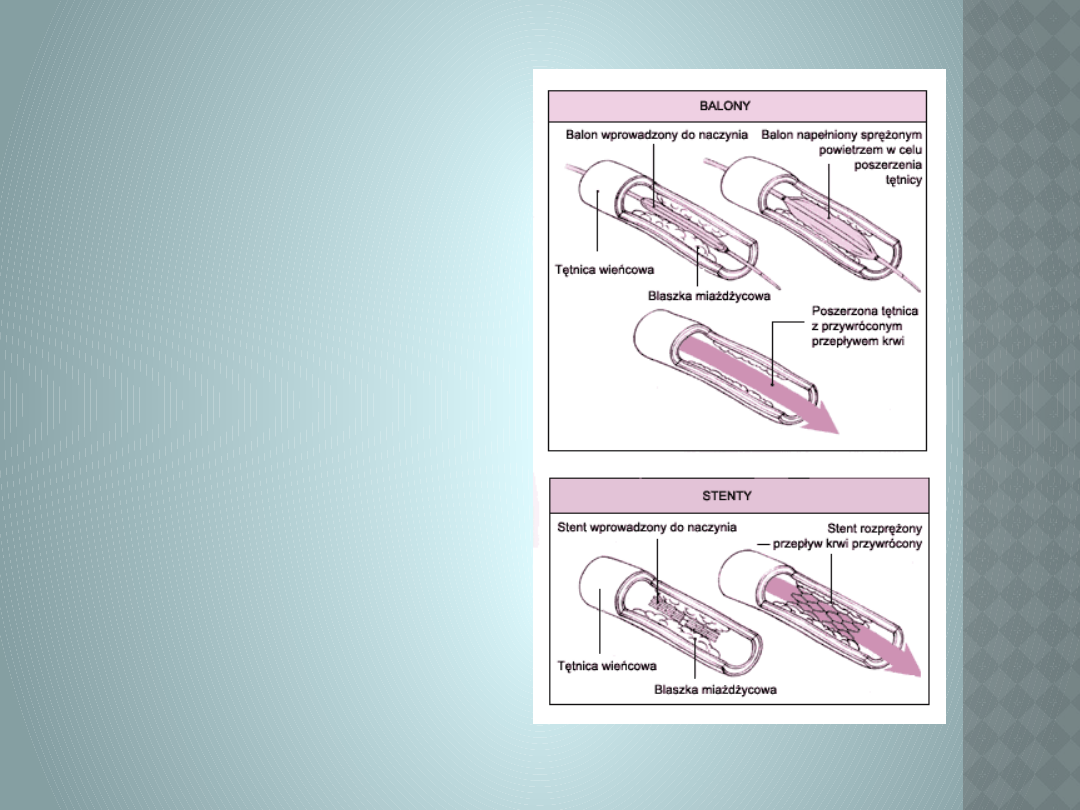
Angioplastyka
wieńcowa oraz zabiegi
inplantacji stenów
jest zabiegiem,
polegającym na
udrożnieniu zwężonej
lub nawet zupełnie
zamkniętej tętnicy
wieńcowej bez
konieczności wykonania
zabiegu chirurgicznego,
wymagającego
mniejszego lub
większego cięcia klatki
piersiowej.

REHABILITACJA
W trakcie usprawniania wyróżnia się okres wczesnej
rehabilitacji (etap I i II) oraz okres późnej rehabilitacji (etap
III).
Etap I
Pierwszy etap obejmuje rehabilitację szpitalną na oddziale
intensywnej opieki medycznej, oddziale pooperacyjnym,
oddziale kardiologii, chorób wewnętrznych lub rehabilitacji
kardiologicznej. Etap ten kończy się, gdy stan kliniczny
chorego umozliwia wypisanie go do domu. Podstawowym
celem I etapu rehabilitacji jest jak najszybsze osiągnięcie
przez chorego samodzielności i samowystarczalności w
zakresie czynności codziennych oraz przeciwdziałanie
skutkom unieruchomienia. Etap ten powinna zakończyć
próba wysiłkowa, służąca określeniu zasad rehabilitacji w II
etapie lub kwalifikacji do dalszej diagnostyki i leczenia (nie
dotyczy to pacjentów, u których istnieją bezwzględne
przeciwwskazania do wykonania badania wysiłkowego).

Etap II
Drugi etap rehabilitacji można przeprowadzić w szpitalu, ambulatorium
lub domu.
Rehabilitacja szpitalna jest realizowana w warunkach stacjonarnych na
oddziałach rehabilitacji kardiologicznej lub w szpitalach
uzdrowiskowych rehabilitacji kardiologicznej. Stacjonarna forma II
etapu rehabilitacji jest konieczna u osób z wysokim ryzykiem powikłań
sercowo- naczyniowych, z poważnymi chorobami współistniejącymi, u
pacjentów mieszkających w złych warunkach socjalnych i małych
odległych miejscowościach.
Rehabilitacja ambulatoryjna wczesna Prowadzą ją poradnie lub zakłady
rehabilitacji kardiologicznej (pożądane zaplecze szpitalne). Forma ta
może być wykorzystana szczególnie u pacjentów młodszych, z dużych
ośrodków miejskich, z niepowikłanym przebiegiem I etapu
rehabilitacji; może być także kontynuacją formy stacjonarnej — u
chorych, u których okres wczesnej rehabilitacji stacjonarnej okazał się
niewystarczający.
Rehabilitacja wczesna w warunkach domowych Jest prowadzona pod
nadzorem poradni rehabilitacji kardiologicznej, poradni
kardiologicznej lub przez lekarza rodzinnego przeszkolonego w
rehabilitacji kardiologicznej. Czas trwania II etapu rehabilitacji
powinien wynosić 4–12 tygodni.

Etap III
Etap ten obejmuje późną rehabilitację ambulatoryjną,
której celem jest poprawa tolerancji wysiłku,
podtrzymanie dotychczasowych efektów leczenia
i rehabilitacji oraz zmniejszenie ryzyka nawrotu
choroby. Etap III powinien trwać do końca życia.
Może on być organizowany przez poradnie rehabilitacji
kardiologicznej, poradnie kardiologiczne
lub lekarzy rodzinnych przeszkolonych w zakresie
rehabilitacji kardiologicznej.

Chorego należy nauczyć efektywnego oddychania i skutecznego
kaszlu.Ćwiczenia oddechowe, wdrażane przed zabiegiem,
powinny obejmować naukę oddychania wszystkimi torami
oddechowymi: dolno- i górnożebrowym, przeponowym oraz
wybiórczo lewa i prawa połowa klatki piersiowej. Opanowanie
umiejętności skutecznego kaszlu i odkrztuszania, tzn. na
przedłużonym wydechu lub te za pomocą wydechu
przerywanego, ułatwia choremu ewakuacje zalegającej
wydzieliny. Rehabilitacja pooperacyjna powinna być
rozpoczynana jak najwcześniej po zabiegu, tzn. już po
rozintubowaniu chorego. Oddychanie opanowanymi – ww.
torami – powinno być skojarzone z ruchami kończyn górnych.
Angażuje to przeponę, mięśnie brzucha i inne dodatkowe
mięśnie oddechowe. Oprócz tego ważne dla chorego jest
zapewnienie prawidłowego wydechu (dmuchanie do rurki
umieszczonej w butelce z płynem) i oklepywanie pleców
przynajmniej 2 razy w ciągu doby – rano i wieczorem , jednakże
podkreślic trzeba, że uzyskanie równowagi oddechowej wymaga
czasu dłuższego niż 3 miesiące i optymalne jest kontynuowanie
ćwiczeń oddechowych do 6 miesięcy po operacji.
ZAWAŁ SERCA
Jest to niedokrwienna
martwica mięśnia
sercowego, będąca
następstwem nagłego
zmniejszenia przepływu
krwi przez określoną
okolicę mięśnia sercowego
Stopień ciężkości zawału
zależy od długości trwania
i głębokości zaburzeń
równowagi między
zapotrzebowaniem
mięśnia sercowego na tlen
a jego podażą

PATOFIZJOLOGIA
Ponad 85% przypadków zawału serca jest skutkiem
powstania świeżego zakrzepu zamykającego przewężoną
zmianami miażdżycowymi tętnicę wieńcową. Zakrzep
ten powstaje prawdopodobnie w wyniku wzajemnego
oddziaływania blaszki miażdżycowej śródbłonka naczyń
wieńcowych, płytek krwi, oraz dynamicznych zmian
napięć ściany naczyń, gdy zaburzenia te przekroczą
wydolność naturalnych mechanizmów obronnych
Zawał serca dotyczy głownie lewej komory, lecz może się
również rozwinąć w prawej komorze w przedsionkach
lub przegrodzie międzykomorowej
Zawał prawej komory jest zwykle następstwem zakrzepu
prawej tętnicy wieńcowej lub dominującej gałęzi lewej
tętnicy wieńcowej i charakteryzuje się wysokim
ciśnieniem napełniania prawej komory, często z ostra
niewydolnością zastawki trójdzielnej
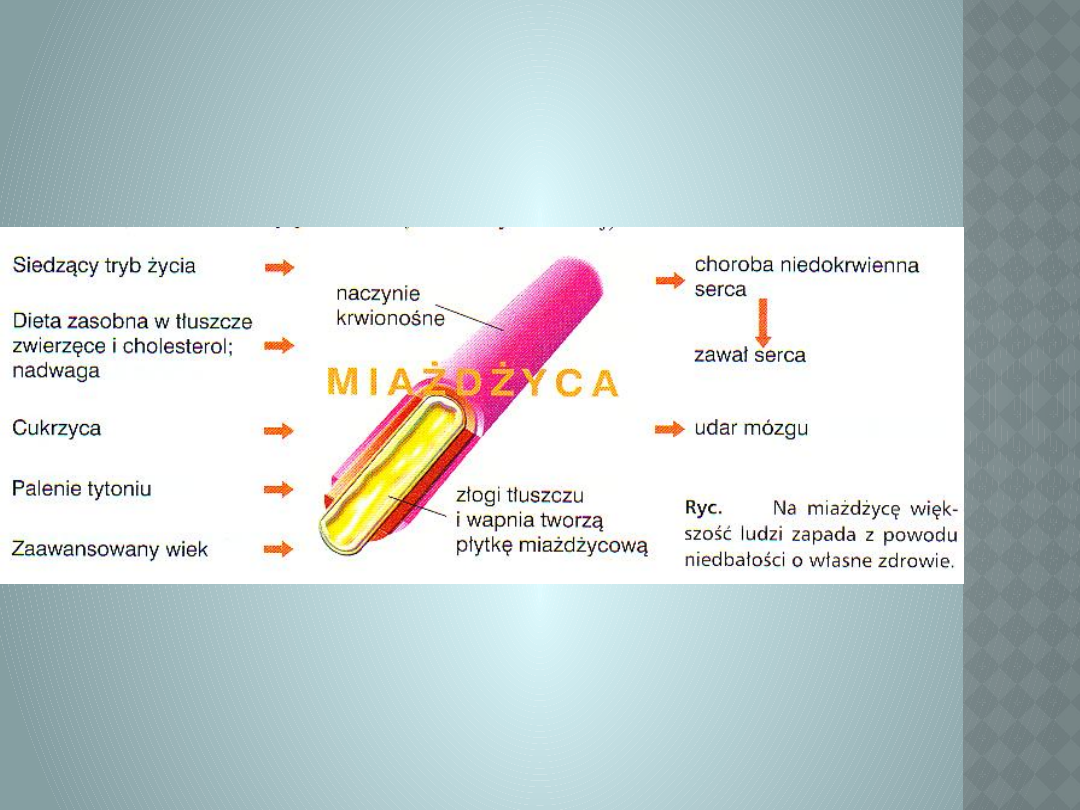

Zawał pełnościenny obejmuje całość
ściany mięśnia od nasierdzia do
wsierdzia z wykształcenia w EKG
patologicznego
Zawał podwsierdziowy nie obejmuje
ściany na całej jej grubości i zmiany w
EKG ograniczone są do zaburzeń w
zakresie odcinka ST i załamka T

Prawidłowy zapis EKG
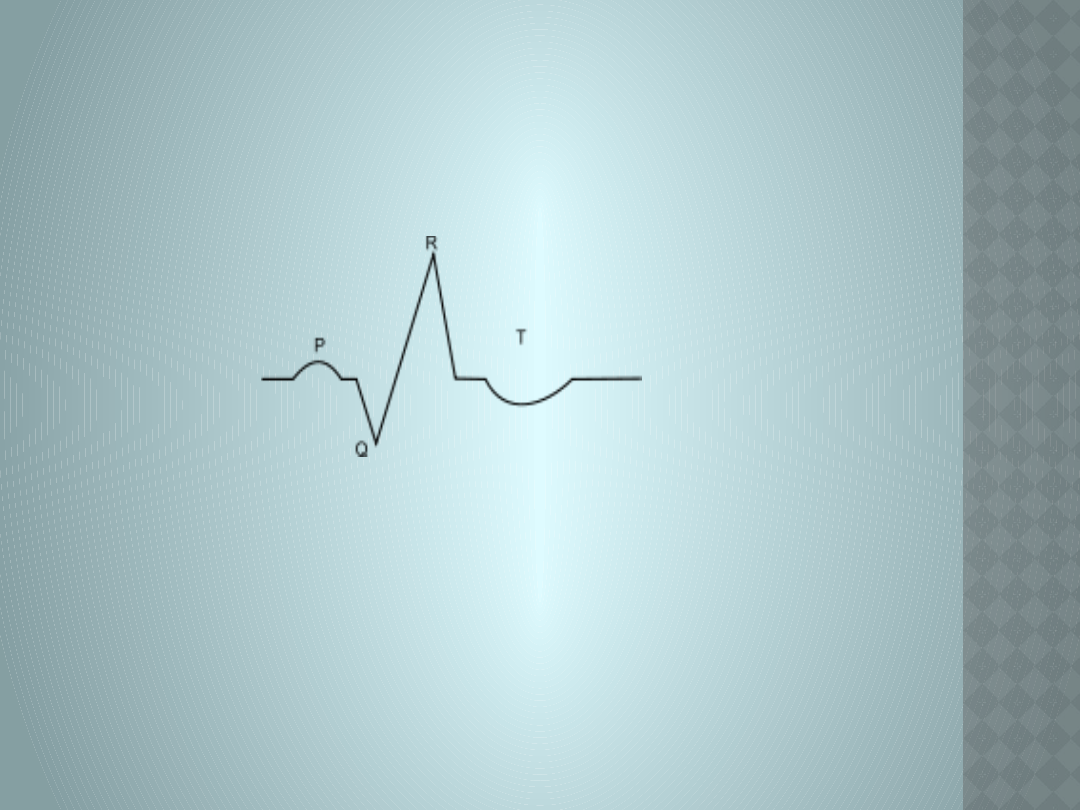
Strefa martwicy tzw. dziura
elektryczna(patologiczny załamek
Q)

Strefa uszkodzenia, fala
Pardeego
(uniesiony odcinek ST)

Strefa niedotlenienia
(ujemny załamek T)

Rozpoznanie zawału serca stawia się na
podstawie charakterystycznego
wywiadu i objawów, typowych zmian w
EKG oraz zwiększenia aktywności
enzymów wskaźnikowych w surowicy
krwi.
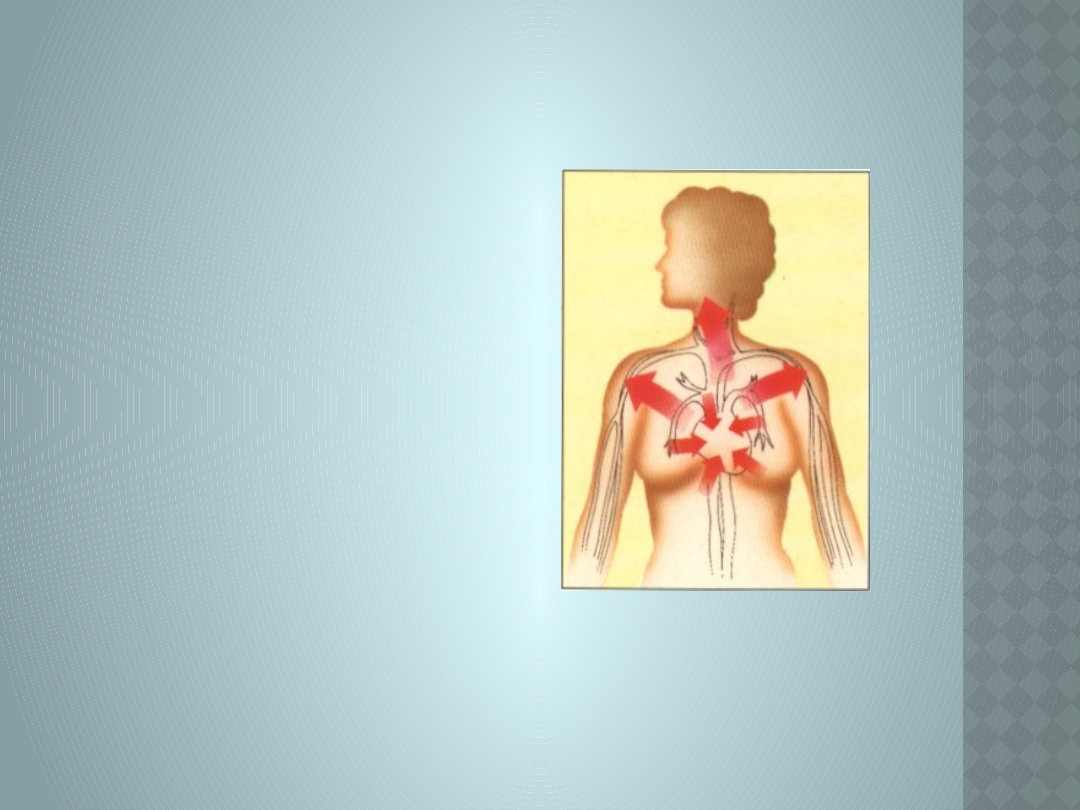
DIAGNOSTYKA
Bóle w okolicach
klatki piersiowej,
promieniujące na
ramiona, ręce, szyję i
brzuch.
Duszności i ostry,
piekący ból klatki
piersiowej.
Uczucie strachu
przed śmiercią
Nudności, zimny pot,
pogłębiający się szok

DIAGNOSTYKA
RÓŻNICUJĄCA
Jednostka
Cechy różnicujące
Rozwarstwian
ie aorty
•Ból promieniuje do z okolicy zamostkowej
do pleców, towarzyszy my słabe tętno
Ostre
zapalenie
osierdzia
•Ból w klatce piersiowej
Ostra
zatorowość
płucna
•Nasilona duszność przy niewielkim bólu w
klatce piersiowej, tarcie opłucne
Ból Ściany
klatki
piersiowej
•Ból powierzchniowy, wyraźnie ograniczony,
często przemijający, wyzwalany przez
wysiłek
Zaburzenia
zołądkowo –
jelitowe
Zmiany odcinka ST i załamka T oraz ból
reagujący na azotany może występować w
skurczu przełyku oraz zapaleniu pęcherzyka
żółciowego

BADANIA DODATKOWE
Mofrologia,OB,
Elektrpkardiogram spoczynkowy
Enzymy sercowe troponina I lub T
Echokardiografia
Test wysiłkowy
+/- koranografia

PODSATWY LECZENIA
Leczenie szpitalne
Udrożnienie tętnicy dozawałowej
Leczenie przeciwpłytkowe i
przeciwzakrzepowe
Azotany i leki hipolipemizujące
Leki traboliczne

REHABILITACJA
Rehabilitację rozpoczyna się po ustąpieniu bólu zawałowego,
zmniejszeniu aktywności enzymów i obniżeniu temperatury.
Faza I
Model A - stosuje się dla chorych z pełnościennym, niepowikłanym
zawałem.
1° - ćwiczenia bierne i sadzanie po 2-3 dobach
2° - ćwiczenia czynne i pionizacja po 4-5 dobach
3° - wolne spacery oraz chodzenie po schodach po ok. 6-10 dniach
Model B - dla chorych z powikłanym zawałem i trwa powyżej 21 dni.
W pierwszej fazie obciążenie nie powinno przekraczać 1,5-3 MET'ów.
Faza I zazwyczaj kończy się wypisaniem chorego ze szpitala.
W pierwszym okresie zawału bardzo istotne jest zapewnienie
lekkostrawnej diety, tak aby chory nie miał trudności z wypróżnianiem
się. Defekacja jest dość dużym wysiłkiem, wymagającym napięcia
tłoczni brzusznej, powodując odruchową tachykardię w celu
zwiększenia rzutu sercowego. Skutkiem tego wysiłku może być
"śmierć na sedesie" - dość typowa u chorych w pierwszych dwóch
tygodniach choroby, czasami nawet z pęknięciem ściany serca.

Faza II
Odbywa się w pomieszczeniach odpowiednio
przystosowanych, tzn. zapewniających ciągły monitoring
chorego, posiadających ruchome bieżnie lub cykloergometry.
Wszystkie te zabiegi odbywają się pod nadzorem lekarza i
rehabilitantów. Proste ćwiczenia chory powinien wykonywać
w domu.
Faza III
Trwa co najmniej 6 miesięcy. Jest realizowana w ośrodkach
przyszpitalnych i w domu. Obejmuje ćwiczenia kondycyjne,
rekreacyjne i edukację przeciwzawałową. Celem jest
osiągnięcie przez chorego wydolności co najmniej 8 MET-ów.
Faza IV
Rozpoczyna się ok. 1 rok po zawale. Polega na ćwiczeniach
grupowych i indywidualnych w celu utrzymania chorego w
jak najlepszej kondycji fizycznej i psychicznej oraz
zapobiegania nawrotom choroby.
Document Outline
- Slide 1
- Choroba niedokrwienna serca
- Patofizjologia
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Diagnostyka
- Slide 10
- Klasyfikacja CCS
- Klasyfikacja CCS
- Diagnostyka różnicowa
- Slide 14
- Badania dodatkowe
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Podstawy leczenia
- Farmakoterapia
- Leczenie chirurgiczne
- Slide 23
- Rehabilitacja
- Slide 25
- Slide 26
- Slide 27
- Zawał serca
- Patofizjologia
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Diagnostyka
- Diagnostyka różnicująca
- Badania dodatkowe
- Podsatwy leczenia
- rehabilitacja
- Slide 42
Wyszukiwarka
Podobne podstrony:
Choroba wieńcowa i zawał serca
choroba niedokrwienna serca i zawal serca
choroba niedokrwienna serca i zawal serca
Choroba niedokrwienna serca
49 CHOROBA NIEDOKRWIENNA SERCA
wykład choroba niedokrwienna serca
Czynniki ryzyka choroby niedokrwiennej serca cz
Stres a rozwój choroby niedokrwiennej serca
Choroba niedokrwienna serca ppt 2009 ppt
Choroba niedokrwienna serca
PROFILAKTYKA CHOROBY NIEDOKRWIENNEJ SERCA
LEKI W CHOROBIE NIEDOKRWIENNEJ SERCA
RE Kolokwium, CHNS Fizjoterapia notatki, CHOROBA NIEDOKRWIENNA SERCA
Żywienie, Zalecenia dietetyczne w profilaktyce choroby niedokrwiennej serca, Zalecenia dietetyczne w
więcej podobnych podstron