
1. Afazja
2. Zaburzenia mowy
3. Niepełnosprawność intelektualna
4. Zespół Aspergera
5. Autyzm dziecięcy
6. Zaburzenia lękowe
7. Osobowość borderline
8. Atrezja przełyku
9. Zespół Noonan
10. Krzywica
11. Choroba Sprengla
12. ADHD
13. Dyslekcja u dziecka
Kucharska Marta
Joanna Popiołek

Terminem afazja określa się częściową lub całkowitą utratę
umiejętności posługiwania się językiem, spowodowaną
uszkodzeniem odpowiednich struktur mózgowych. Można
powiedzieć, że jest to właściwie utrata częściowa lub całkowita
znajomości języka, jego rozumienia i nadawania, występują także
trudności w jego ponownym nauczeniu się.
Przyczyny utraty mowy mogą być różne, ale do najczęstszych należą
udary mózgowe, czyli przerwanie dopływu krwi do pewnych okolic
mózgu, np. w powodu pęknięcia naczynia krwionośnego i wylewu
krwi, zatkania tętnicy zakrzepem oraz zniszczenie tkanki nerwowej
przez urazy czaszki, nowotwory i ropnie.
Bezpośrednio po wystąpieniu uszkodzenia mózgu i w ciągu
pierwszych dni, zwykle występuje utrata świadomości, następnie
bóle głowy, mdłości, niedowład lub porażenie jednej połowy ciała,
utrata mowy i rozumienia.
Uszkodzenie mózgu może wywołać również zaburzenia pamięci,
uczuć, procesów myślowych, zaburzenia ruchów bardziej złożonych
(apraksja) , zaburzenia w analizie bodźców zewnętrznych (agnozje
wzrokowe, słuchowe i inne), zaburzenia czucia (dotyku, bólu,
temperatury) zaburzenia orientacji przestrzennej, zaburzenia w
czytaniu i pisaniu, w operowaniu liczbami (akalkulia). Znajomość
powyższych zaburzeń jest istotna, gdyż może towarzyszyć
zaburzeniom lub utracie mowy.

U niektórych afatyków zaburzenia mowy cofają się do pewnego stopnia
samoistnie, bez terapii logopedycznej. Zdarza się to w sytuacjach, kiedy poza
trwałym uszkodzeniem pewnych okolic mózgu - były uszkodzenia przejściowe
spowodowane, np. obrzękiem, zaburzeniami w krążeniu krwi, albo obniżeniem
pobudliwości komórek nerwowych i przewodzenia synaptycznego.Trwałe,
organiczne uszkodzenia mózgu powodują wypadnięcie danej funkcji. W takim
wypadku terapia polega na zastąpieniu jej inna funkcją, mogącą uczestniczyć w
danym układzie czynnościowym, np. czucie lub słyszenie - spostrzeganiem
wzrokowym.Terapię mowy można rozpocząć dopiero, gdy ustąpią ostre objawy
choroby, która wywołała afazję. Początkowo zajęcia powinny być krótkie
(kilkuminutowe). Czas reedukacji można stopniowo wydłużać, ale - w zależności
od samopoczucia chorego - należy robić krótkie, ale częste przerwy dla
odpoczynku. W dalszej fazie ćwiczenia mogą trwać do 45 minut dziennie przy
częstotliwości 3-4 razy w tygodniu,a nawet codziennie.W wypadkach lżejszych
mowa powraca w okresie 1-3 miesięcy, często nawet samoistnie.
Przy cięższych udarach pomoc logopedy jest niezbędna i reedukacja trwa do 2-3
lat, a mowa może nie osiągnąć poprzedniej doskonałości; może być powolna, o
uproszczonym stylu, mogą też pozostać pewne trudności w rozumieniu.
Należy pamiętać o stanie psychicznym chorego, u którego, z powodu długo
trwającej niemożności utrzymywania kontaktów z otoczeniem , może pojawić się
zniechęcenie, a nawet depresja. Afatycy są świadomi swojej ułomności, są
wrażliwi na reakcje otoczenia. Potrzeba dużo taktu i cierpliwości, zarówno ze
strony logopedy, jak i najbliższego otoczenia. Lepiej zrobić przerwę w terapii, niż
spiesząc się zniechęcić chorego.Postępowanie logopedyczne powinno być
dostosowane do charakteru zaburzeń mowy i ich stopnia. Metody bezpośrednie
polegają na ćwiczeniu zaburzonej funkcji, w celu wykorzystania rezerw tkwiących
w uszkodzonej okolicy, jeśli nie została ona uszkodzona całkowicie. Gdy te
metody nie dają rezultatu, stosuje się metody pośrednie, polegające na
włączaniu dodatkowych funkcji zastępczych, np. przy zaburzeniu czucia ułożenia
narządów mowy można wykorzystywać wzrok pokazując choremu schematy
pozycji narządów mowy, właściwych dla poszczególnych głosek.

Alalia, zwana też niemotą, słuchoniemotą (audimutitas) tym się różni od afazji, że
następuje jeszcze przed rozwojem mowy. Charakteryzuje ją zwykle dostateczny
rozwój umysłowy, dobra ruchomość narządów mowy oraz prawidłowy słuch
fizjologiczny. Ale dziecko nie mówi w ogóle, posługuje się gestami, krzykami i
onomatopejami lub kilkoma wyrazami z własnego słownika, zrozumiałymi tylko dla
najbliższego otoczenia. Dziecko nie jest w stanie także powtarzać. Taka niemota
może trwać do 7 (alalia prosta), a nawet 14 roku życia (alalia złożona). Starsze
dziecko przyswaja sobie coraz więcej wyrazów i wymowa może stawać się coraz
bardziej poprawna. Alalia, tak jak inne wady i zaburzenia mowy częściej występuje u
chłopców niż u dziewczynek.
Dzieci alaliczne są niekiedy trudne w obcowaniu, bywają zahamowane ruchowo lub
nadpobudliwe. Bywają wśród nich dzieci złośliwe i agresywne w stosunku do
młodszych i słabszych, inne unikają kontaktów z otoczeniem.
Zdarza się, że rodzice są niesprawiedliwi wobec swoich dzieci i nie zdają sobie
sprawy z ich trudności. Trudno im wyobrazić sobie, że dziecko nie może wymówić
prostego słowa. Niejednokrotnie uważają, że dziecko jest uparte i stosują wobec
niego kary. To powoduje u dziecka, normalne w takiej sytuacji, odruchy obronne w
postaci płaczu, agresji lub działań złośliwych.
Apelować należy do rodziców, aby w sytuacji, kiedy nie mogą porozumieć się ze
swoimi dziećmi, kiedy ich dzieci nie reagują na kierowane do nich pytania i
wypowiedzi, nie stosowali kar. W tych wypadkach trzeba dziecko spokojnie
poobserwować. Braki w rozumieniu mowy często kompensowane są u tych dzieci
dobra spostrzegawczością wzrokową i dobrą pamięcią miejsca. Dziecko utrzymuje
kontakt z otoczeniem za pomocą gestów i mimiki. Zdarza się, że automatycznie
powtórzy zasłyszany wyraz, nie rozumiejąc jego znaczenia. Po zebraniu takich
spostrzeżeń, należy udać się logopedy, który będzie wiedział, jak dziecku pomóc.

Zaburzenia
mogą być wywołane różnymi czynnikami i
przyjmować różną postać.
"Zaburzenia mowy" to bardzo ogólne hasło, pod jakim należy
rozumieć różne rodzaje trudności w zakresie mowy.
Przykładowo - w przypadku przeziębienia czy grypy głos może
ulec zmianie na skutek niedrożności nosa, chrypki, itp.
Nieprawidłowości w zakresie tonu głosu, fonacji i artykulacji
obserwuje się w przypadku wielu różnych zaburzeń. Występują
też swoiste dysfunkcje mowy, stanowiące jednoznaczne
zespoły objawów chorobowych. Zaburzeniami mowy interesuje
się nie tylko
, ale też
,
i
lingwistyka.
Kryterium rozwojowe/nabyte
zaburzenia rozwojowe i genetyczne, ujawniające się już u najmłodszych
dzieci
zaburzenia nabyte, powstające w wyniku działania czynnika
chorobotwórczego
Kryterium funkcjonalne
zaburzenia mowy ograniczone tylko do mowy jako takiej, a więc
artykulacji, fonacji, tonu głosu, płynności itd.
zaburzenia mowy związane z ogólniejszymi zaburzeniami funkcji
językowych
Kryterium etiologiczne
zaburzenia mowy wynikające z fizykalnego uszkodzenia narządu
artykulacyjnego
zaburzenia mowy wynikające z uszkodzenia układu nerwowego
zaburzenia mowy o podłożu psychogennym
zaburzenia mowy o niejasnej etiologii, współtowarzyszące chorobom
neuropsychiatrycznym, takim jak

na podłożu neurologicznym
Zaburzenia mowy spotykane u dzieci
, takie jak
itp.
/
- zaburzenia mowy nabyte powstałe w wyniku
uszkodzenia aparatu mowy, wg. innych definicji - pojęcia te odnoszą
się do zaburzeń rozwojowych
*
/
- upośledzenie fonacji, bezgłos i chrypka wywołane
uszkodzeniami krtanii, bądź czynnikami psychogennymi
*
/
- zaburzenia mowy nabyte w wyniku
uszkodzenia
ALALIA
to rozwojowe
, powstające w wyniku
uszkodzenia struktur korowych mózgu jeszcze przed opanowaniem
mowy, z zachowaniem prawidłowego słuchu.
Dzieci cierpiące na alalię porozumiewają się za pomocą gestów i
. Z czasem są w stanie opanować coraz szersze słownictwo i
porozumiewać się mową, często jednak dość niewyraźną (tzw.
).
Niekiedy wyróżnia się alalię ruchową z przeważnym zaburzeniem
czynności ekspresyjnych mowy i alalię czuciową z przeważnym
zaburzeniem czynności recepcyjnych mowy.
Afonia
(bezgłos) med. - utrata dźwięczności
. Przyczyną mogą być
zaburzenia czynności
(porażenie nerwów krtaniowych lub
), albo zniekształcenia
spowodowane przez
lub całkowita afonia jest częstym objawem nerwicy lękowej.

Niepełnosprawność intelektualna, obniżenie poziomu rozwoju
intelektualnego -
obniżeniu ogólnego poziomu funkcjonowania intelektualnego, któremu
towarzyszy deficyt w zakresie zachowań
(w szczególności
niezależności i odpowiedzialności).
Jeżeli sprawność intelektualna, mierzona testami standaryzowanymi, mieści
się w przedziale jednego odchylenia standardowego poniżej normy i stan ten
nie ma podłoża organicznego, a zachodzi deficyt umiejętności mówi się o
obniżeniu poziomu intelektualnego (dawniej: ociężałości umysłowej)
Zaburzenia warunkowane genetycznie:
Zespół Jacobsena
- Cri du Chat
Zespół Patau
Całościowe zaburzenia rozwoju:
Dziecięce zaburzenia dezintegracyjne
Zaburzenie hiperkinetyczne z towarzyszącym upośledzeniem umysłowym i ruchami stereotypowymi

Zespół Downa (dawniej nazywany mongolizmem) -
najbardziej rozpowszechniona wada
człowieka,
która spowodowana jest
(obecnością dodatkowego
trzeciego chromosomu)
. Przyczyną tej
aberracji chromosomowej jest
, czyli
niepoprawne rozdzielenie się chromosomów podczas
. W 95% przypadków dodatkowy
chromosom występuje we wszystkich komórkach organizmu
(tzw. trisomia prosta), w 4% dodatkowy chromosom 21 lub
jego fragment zostaje przesunięty do innej części genotypu
(tzw. trisomia translokacyjna). Najrzadziej (1% przypadków)
mamy do czynienia z trisomią
czyli sytuacją
kiedy dodatkowy chromosom pojawia się tylko w niektórych
komórkach.
Chociaż zespół Downa towarzyszył rozwojowi człowieka od
zarania jego dziejów to po raz pierwszy opisany został przez
dopiero w roku
. Natomiast związek zespołu Downa z wadą 21 pary
chromosomów odkrył w
.
Stało się to po konferencji naukowej odbywającej się w
, w której uczestniczył, a na której szwedzki
przedstawił swoje odkrycie dotyczące
liczby
. To nasunęło
Lejeune'owi pomysł o zbadaniu jednego ze swoich
pacjentów z zespołem Downa. Po wykonaniu
skóry,
Lejeune zbadał bioptat pożyczonym sprzętem odkrywając,
że osoby z zespołem Downa posiadają dodatkową kopię
chromosomu 21.

* spłaszczona potylica lub
* spłaszczona nasada nosa
* drobne, skośnie, szeroko rozstawione szpary
powiekowe (
* nisko osadzone, małe małżowiny uszne
(język nie mieści się w jamie ustnej)
* bruzdy na języku tzw. język mosznowy
* wąskie usta
* krótka szyja.
U noworodków z zespołem Downa występuje
również wiotkość mięśni spowodowana słabym
ich naprężeniem. Waga i wzrost przeciętna przy
urodzeniu, jednak potem następuje spowolnienie
rozwoju fizycznego (wady serca, wzroku i
zaburzenia słuchu). W starszym wieku osoby z
zespołem Downa są bardziej podatne na chorobę
Alzheimera. Osoby z zespołem Downa mogą
dożyć 60 lat.
W prawie 100% przypadków choroba powoduje
bezpłodność u mężczyzn. Występuje u nich
. Wśród kobiet z zespołem Downa są
osoby płodne.
Innymi cechami charakterystycznymi są:
nadmierna ruchomość stawów
wiotkość mięśni
szerokie dłonie
nadmierna ilość skóry
skóra jest sucha
Znane osoby z zespołe

Najczęściej obserwowanymi napadami były atypowe absance, napady
miokloniczne oraz toniczno-kloniczne. Średni wiek w chwili wystąpienia
pierwszego napadu to 1 rok 1 miesiąc. U 18 pacjentów napady obserwowano
codziennie. Poprawa charakteryzująca się redukcją ilości napadów lub lepszą
kontrolą napadów występowała średnio w wieku 5,3 roku. Najlepszy efekt
leczenia uzyskiwano stosując kwas walproinowy samodzielnie lub w połączeniu
z fenobarbitalem lub clonazepamem. Pogorszenie stwierdzano po włączeniu
karbamazepiny.
Jest schorzeniem neurologicznym uwarunkowanym
genetycznie charakteryzującym się poważnym
upośledzeniem umysłowym, zaburzeniami mowy,
stereotypiami ruchowymi, oraz specyficznym sposobem
zachowania z cechami wesołkowatości i wybuchami
śmiechu. U większości pacjentów występuje padaczka.
Celem pracy była Analiza padaczki oraz odpowiedzi na
leczenie u dzieci z zespołem Angelmana. Badanie
polegało na zebraniu wywiadu z rodzicami/ opiekunami
dziecka. Do badania włączono 19 dzieci z potwierdzoną
genetycznie delacją 15q11-3. U wszystkich badanych
rozpoznano padaczkę uogólnioną, natomiast
dodatkowo u 53% występowały napady ogniskowe.

Dzieci rodzą się na ogół z ciąży o prawidłowym przebiegu, z masą i długością ciała w
normie. Pierwsze objawy nieprawidłowego rozwoju psychoruchowego ujawniają się na
ogół pomiędzy 6. a 9. miesiącem życia. W pojedynczych przypadkach rozwój może
wydawać się prawidłowy do końca pierwszego roku życia. Podobnie jak w wielu innych
zespołach warunkowanych genetycznie, większość dzieci z zespołem Angelmana
przejawia znaczne zaburzenia rozwoju mowy. Około 30% dzieci nie mówi, a pozostałe w
większości posługują się pojedynczymi wyrazami. Z tego powodu, możliwie jak
najwcześniej należy umożliwić dzieciom korzystanie ze specjalnych pomocy
pozwalających rozwijać komunikację alternatywną.

Charakterystyczny zestaw cech
dysmorficznych twarzy, tzw. gestalt
(niemiecki termin stosowany w
dysmorfologii):
*
*
(epicanthus)
* okrągła, asymetryczna twarz
* wyraźne guzy czołowe
* płaska i szeroka nasada nosa
* krótki grzbiet nosa
* krótka
* szeroko rozstawione oczy (
* mała, cofnięta bródka
* nisko osadzone,
małżowiny uszne.

W okresie noworodkowym i pierwszych miesiącach okresu
niemowlęcego stwierdza się charakterystyczny płacz dziecka,
zwykle prowadzący do prawidłowej diagnozy i od którego zespół
wziął swoją nazwę. Płacz przez wysoką tonację dźwięków i
monotonię przypomina miauczenie kota. Wiązane jest to z
nieprawidłową budową
(krtań jest mała, wąska,
romboidlanego ksztłtu) i
(wiotka, mała, hipotoniczna), a
także zaburzeniami czynnościowymi i strukturalnymi układu
nerwowego. Malformacje
wskazują na
współistnienie nieprawidłowości rozwoju pierwotnego
(rhomboencephalon) i krtani w trakcie rozwoju
zarodkowego. Płacz zanika w ciągu kilku miesięcy.
Spotyka się ponadto zmiany kostno-stawowe, takie jak koślawość
kończyn, nadmierna ruchomość stawów i
. Na
skórze mogą występować
i wyrośla przeduszne.
Ocena
ujawnia zmniejszoną liczbę listewek
skórnych na opuszkach palców, przewagę wirów i łuków,
zmniejszoną liczbę tzw. pętlic łokciowych, obecność bruzdy
poprzecznej dłoni, wysokie położenie trójramiennika t' na dłoni i
pojedynczą bruzdę zgięciową w okolicy małego palca

Coraz częściej w przedszkolach i szkołach pojawiają się
dziwne, nie-grzeczne dzieci. Bronią się one przed
uczestnictwem w zajęciach, unikają wspólnych zabaw i
kontaktów z rówieśnikami, milczą w odpowiedzi na
pytanie lub wylewają z siebie potok słów nie do końca
związanych z tematem. Chcą mówić wyłącznie o tym, co
je interesuje. Nie stosują się do reguł społecznych, nie
mają wyczucia, co jest akceptowalne, czego inni od nich
oczekują i jak inni odczuwają. Ich reakcje na bodźce są
nieadekwatne do ich intensywności – zirytować potrafi je
hałas, światło, zapach, kolor …
Ponieważ dzieci te wyglądają normalnie i są sprawne
intelektualnie, ich specyficzne zachowania,
niezrozumiałe, gwałtowne reakcje przypisywane są złemu
wychowaniu. Z tego też powodu Zespół Aspergera
diagnozowany jest późno, najczęściej dopiero w szkole.
Szacuje się, że ZA dotyka ok. czworga na tysiąc uczniów
szkoły podstawowej, przy czym występuje u jednej
dziewczynki na ośmiu chłopców.

* nieadekwatność zachowania do sytuacji społecznej, nieumiejętność rozumienia
tych sytuacji (np. szczerość i prawdomówność bez względu na sytuację: „pani jest
gruba”, „idź już sobie”, „śmierdzisz” itp.)
* słabe wykorzystanie kontaktu wzrokowego, mimiki, postawy ciała i gestów
podczas rozmowy (dużą sztywność, „obojętność” podczas rozmowy),
* nadwrażliwość zmysłowa (dotyk boli, hałas ogłusza, światło drażni, zapach
przyprawia o mdłości, określony kolor przeraża itp.)
problemy z koncentracją uwagi
* trudności w podejmowaniu decyzji (wielkim problemem może się okazać decyzja
jaką kredką pokolorować kwiatka na rysunku)
* obsesyjne zainteresowanie wybraną tematyką (przy niesamowitej pamięci , dzieci
te, w wybranych specjalizacjach, bywają ekspertami z ogromną wiedzą)
* brak elastyczności, trudności w plastycznym dostosowaniu swojego zachowania
do proponowanej lub zachodzącej zmiany, rytuały (każda zmiana w otoczeniu lub
zmiana schematu postępowania, wzbudza lęk i opór)
natręctwa (np. częste mycie rąk)
* niezgrabność ruchów
* brak poczucia czasu
* wybuchy złości
* skłonność do depresji
* mowa monotonna, sztywna, często dotycząca specyficznych zainteresowań, z
mała ilością zwrotnych reakcji na komunikaty drugiej osoby
* unikanie (choć nie zawsze) kontaktu wzrokowego lub, przeciwnie, intensywne
wpatrywanie się w ludzi
* brak zrozumienia czytanego tekstu, choć sztuka czytania może być opanowana
biegle
nierozumienie dowcipów
*specyficzne upodobania smakowe (jedzenie jednej, tej samej potrawy przez kilka
miesięcy)

skomplikowany zespół upośledzenia rozwoju, w którym istotną rolę odgrywa
funkcjonowanie
. Jest to choroba neurologiczna, a nie czysto psychiczna,
chociaż wśród typowych cech są problemy z
. Występują również kłopoty z integracją wrażeń
. W typowych przypadkach pojawia się w pierwszych trzech latach
życia. Ocenia się, że występuje u około 2 do 6 na 1000 osób, przy czym jest
cztery razy częstszy u mężczyzn niż u kobiet.
Obecnie autyzm może być leczony, ale nie jest wyleczalny. Wczesna
i
działanie są niezbędne w celu zapewnienia jak najlepszego rozwoju dziecka.
Uważa się powszechnie, że nie jest możliwe stworzenie w pełni działającego
leku, bo na autyzm wpływają cechy mózgu determinowane na bardzo wczesnym
etapie rozwoju.
Wśród wielu specjalistów rozpowszechnione jest błędne przekonanie jakoby
autyzm dotyczył jedynie wieku dziecięcego, tak więc nie biorą oni pod uwagę tej
diagnozy gdy mają do czynienia z dorosłymi. Należy pamiętać że nazwa
"dziecięcy", nie odnosi się do tego że autyzm dotyka tylko dzieci, tylko odnosi
się do okresu życia kiedy obserwujemy pierwsze objawy. Określenie to powstało
dla zróżnicowania tego zaburzenia od wcześniej znanych i też określanych jako
podobnych objawów z jakimi mamy do czynienia w schizofremii.

Dziś wiadomo, że przyczyny autyzmu są
złożone i mają podłoże organiczne. Można
podzielić je na:
* Genetyczne – uwarunkowane genem
EN2 na chromosomie 7, a także innymi
genami znajdującymi się na
chromosomach 3, 4, 11;
* Okołoporodowe niedotlenienie
powodujące uszkodzenia pnia mózgu;
* Teratogenne działanie talidomidu –
uszkodzenie w obrębie pnia mózgu;
* Infekcyjne – wirusowe, a także
zakażenie drożdżakami – kandydoza;
* Zaburzenia rozwojowe OUN – skrócenie
pnia mózgu na granicy między mostem, a
rdzeniem przedłużonym, brak jądra
górnego oliwki, pomniejszenie jądra
nerwu twarzowego.

Zachowania wskazujące na możliwość
występowania u dziecka zaburzeń
ze spektrum autystycznym
Objawy autyzmu w/g
:
* autystyczna izolacja
* przymus stałości otoczenia
* niezdolność do interakcji społecznych
* stereotypowe, powtarzające się czynności
* zaburzenia mowy (
, odwracanie
zaimków) lub całkowity brak mowy
* łatwość mechanicznego zapamiętywania
Autyzm dziecięcy:
* nie gaworzy, nie wskazuje,
nie wykonuje świadomych
gestów po pierwszym roku
życia
* nie mówi ani jednego słowa w
wieku 16 miesięcy
* nie składa słów w pary w
wieku 2 lat
* nie reaguje na imię
* traci zdolności językowe lub
społeczne
Inne objawy:
* słaby kontakt wzrokowy
* nie potrafi się bawić zabawkami
* nadmiernie porządkuje zabawki lub inne przedmioty
* jest przywiązane do jednej zabawki lub przedmiotu
* nie uśmiecha się
* czasem wydaje się upośledzone słuchowo

mających wpływ na zachowanie,
,
fizyczne. Są spowodowane
zarówno czynnikami biologicznymi jak i
indywidualnymi warunkami osobowymi. Ludzie
dotknięci tymi zaburzeniami często cierpią na
więcej niż jeden rodzaj zaburzeń lękowych,
którym bardzo często może towarzyszyċ
, zaburzenia apetytu lub
.
– pojawiają się nagle, towarzyszy im nagłe uczucia przerażenia i
objawy somatyczne: bóle w klatce piersiowej,
serca, spłycenie
oddechu, zawroty głowy, dolegliwości w okolicy brzucha, uczucia
i lęk przed śmiercią.
– mogą być skutkiem przeżycia
,
przemocy w dzieciństwie,
lub klęski żywiołowej. Objawami tych
zaburzeń są nawracające
, w czasie których osoba dotknięta
nimi przeżywa na nowo swoje przerażające doświadczenie.
,

Osobowość borderline, czyli osobowość "z
pogranicza", nazywana też pogranicznym
zaburzeniem osobowości lub BPD (
Borderline
Personality Disorder) –
na
pograniczu
borderline
charakteryzują: wahania
, napady intensywnego
gniewu, niestabilny
, niestabilne i naznaczone
, silny lęk przed
odrzuceniem i gorączkowe wysiłki mające na celu
uniknięcie odrzucenia, działania autoagresywne oraz
chroniczne uczucie pustki (braku sensu w życiu).
Borderline występuje stosunkowo często (
około 1–2% w tym 75% to kobiety) i wymaga
wielokierunkowego leczenia, długoletnich
, a
niekiedy też
.

Wśród przyczyn
borderline wymienia się:
słowne, emocjonalne, fizyczne lub seksualne maltretowanie dzieci
poważne zaniedbywanie dzieci
długotrwałą rozłąkę dziecka z opiekunami
przeżyte w dzieciństwie
występujące w dzieciństwie niekorzystne czynniki środowiskowe
wpływ negatywnie nastawionych do dziecka i krytycznych rodziców
Niektórzy badacze:
plasują zaburzenia z pogranicza na osi
kojarzą je z czynnikami
wiążą je z wadliwym transferem
,
,
i
oraz
z nadaktywnością

Pacjenci z borderline wykazują rozmaite zaburzenia
,
które mogą się manifestować poprzez niestabilną karierę
zawodową, problemy z identyfikacją seksualną czy problemy
interpersonalne. Kryzys tożsamości może się przejawiać poprzez:
(1) niejednoznaczne, niespójne, sprzeczne, enigmatyczne bądź
jednowymiarowe opisy własnej osoby; (2) nieprzewidywalność
manifestującą się w zmiennej i nieciągłej autoprezentacji; (3)
zawyżoną lub zaniżoną samoocenę; (4) przejmowanie cudzych
tożsamości i opisywanie siebie w cudzych kategoriach.

Pacjenci z borderline stosują prymitywne
na czele. Przejawia się to poprzez: (1) niezdolność do
jednoczesnego przeżywania sprzecznych stanów emocjonalnych; (2)
łączenie poszczególnych cech osobowości z pojęciami „dobra” oraz
„zła” i poddawanie ich rozszczepieniu; (3) ignorowanie sprzeczności w
postrzeganiu siebie; (4)
przed porzuceniem wywoływany przez
zachowania autonomiczne. Stosowanie wspomnianych mechanizmów
nie pozwala na integrację tożsamości pacjenta.
Pacjenci z borderline mają problemy w radzeniu sobie z lękiem. Każdy
stres przytłacza ich lub dezorganizuje ich działania. Niektórym
pacjentom lęk towarzyszy niemal bez przerwy. Niespodziewane
wydarzenia życiowe mogą prowadzić u nich do ataków
lub
,
albo autodestrukcyjnych.

Pacjenci z borderline miewają problemy z silnymi
i uczuciami.
Przejawia się to poprzez: (1) gwałtowne eskalowanie stanów uczuciowych
ku ekstremom, co powoduje, że czują się przytłoczeni swymi uczuciami;
(2) nieuzasadnioną chwiejność lub zmienność nastrojów; (3) silne i
nieadekwatne napady złości lub „burze uczuciowe”, co w połączeniu z
impulsywnością może prowadzić do lęku, przemocy lub działań
autodestrukcyjnych; (4) mocne angażowanie się w związki emocjonalne,
mimo odczuwanej w związku z tym
Pacjenci z borderline skarżą się często na
, choć w
istocie przeżywają złość, niezadowolenie itp. U pacjentów z
borderline złość jest afektem dominującym. Czasami
odczuwają też oni subiektywną pustkę wewnętrzną.

Pacjenci z borderline mają niedorozwinięte –
nieskonsolidowane i niezintegrowane ze strukturą osobowości
–
. Przejawia się to poprzez: (1) wykazywanie braku
poczucia winy oraz braku empatii w stosunkach z innymi; (2)
wykazywanie rozszczepienia w funkcjonowaniu superego,
polegające na impulsywnym uciekaniu się do działań, za które
się później nienawidzą; (3) trzymanie się surowych norm
moralnych połączone z okresowym ich naruszaniem; (4)
surową samoocenę i prześladowanie przez superego, jeżeli
naruszy się jego standardy.
Pacjenci z borderline mają intensywne i niestabilne
związki z innymi, często trzymają innych na dystans,
przeżywają w związku z tym zmienne nastroje i silne
emocje, mają poczucie, że są ofiarami innych, bywają
zaborczy i brakuje im poczucia bezpieczeństwa.

, obejmująca przerwanie
ciągłości
związane lub nie z przetrwałym
połączeniem przełyku z
.
W 86% przypadków atrezji przełyku towarzyszy dystalna przetoka
tchawiczo-przełykowa w 7% przypadków nie ma przetoki, natomiast w 4%
przetoka tchawiczo-przełykowa jest obecna bez atrezji przełyku
.
Częstość wady ocenia się na 1:2.500
-1:3.500
urodzeń. Niemowlęta z
całkowitą atrezją przełyku nie są w stanie przełykać, a obfite
wymagające systematycznego odsysania zalegającej wydzieliny jest
jednym z wczesnych objawów wady. W 50% przypadków wada jest
izolowana; w pozostałej połowie występują inne wady, w większości
wchodzące w skład
(wady kręgów, odbytnicy i odbytu,
serca, nerek i kończyn).
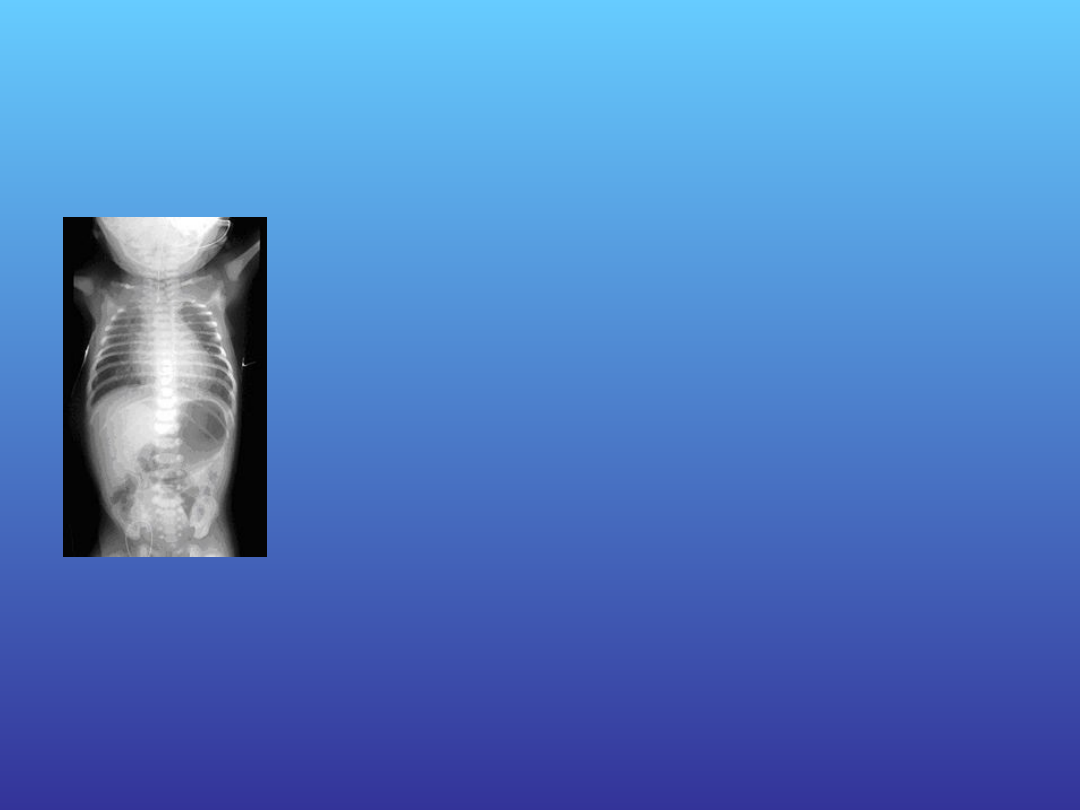
Najwcześniejszym objawem wady jest
wielowodzie, wynikające z faktu, że noworodek nie
połyka wód płodowych. USG może ujawnić obecność
malformacji (uwidocznienie przepływu płynu w obu
kierunkach w obrębie górnej, ślepo zakończonej
"kieszeni" przełyku). W wariancie bez przetoki
widoczny jest także niedostatek płynu w żołądku i
dwunastnicy. Noworodek z całkowitą atrezją przełyku
rodzi się z
, może wystąpić
,
. Noworodek nie może przełykać
śliny, której nadmiar wydostaje się przez nos. Po
odśluzowaniu jamy nosowej i ustnej dziecka, objawy
ustępują, by powrócić po krótkim okresie czasu, co
jest pierwszym sygnałem wady. Przy podejrzeniu
niedrożności dziecka nie wolno karmić, zanim wada
nie zostanie wykluczona. Gdy założenie zgłębnika
10-12 F jest niemożliwe z powodu oporu, istnienie
wady jest niemal pewne. Standardowym działaniem
po rozpoznaniu jest natychmiastowe założenie przez
nos lub usta sondy Replogle'a służącej odsysaniu
śliny i zapobiegającej jej aspiracji do dróg
oddechowych przez dziecko. Przed zabiegiem
chirurgicznym konieczne jest określenie typu
malformacji.
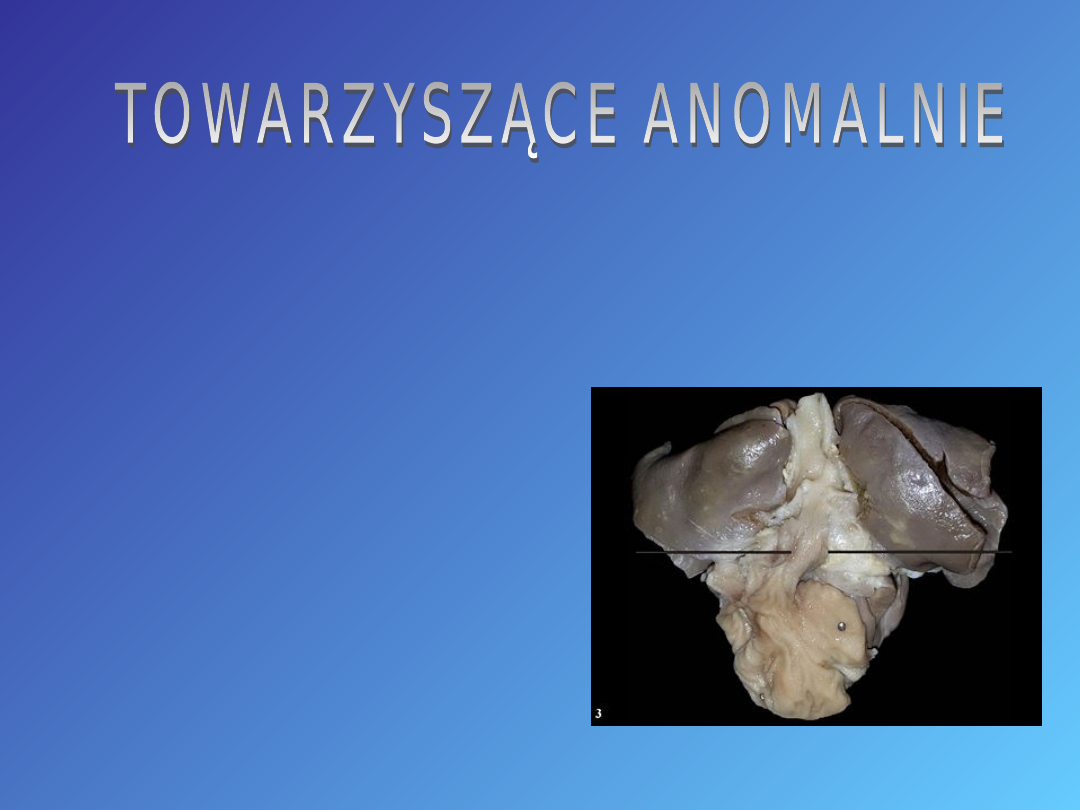
Ponad 50% niemowląt obok OA ma jedną lub więcej
towarzyszących
** wad wrodzonych .Najczęstsze z nich to:
** wady układu sercowo-naczyniowego (29%)
** anomalie odbytu i odbytnicy (14%)
** wady układu moczowo-płciowego (14%)
** wady układu pokarmowego (13%)
** wady kośćca (10%)
** wady układu oddechowego (6%)
** inne (11%).

Diagnostyka prenatalna
W dwóch spośród sześciu typów TEF w których
brak jakiegokolwiek połączenia między tchawicą a
żołądkiem w prenatalnym
nie można uwidocznić
płodu. W pozostałych typach wady żołądek
może być mały albo prawidłowej wielkości. Diagnostyka
różnicowa ultrasonograficznego objawu braku
widocznego żołądka obejmuje
albo czasowe fizjologiczne
opróżnienie żołądka.
Wadę można też wykryć na podstawie
zwiększonej objętości płynu owodniowego lub
w trzecim trymestrze ciąży
.
W przypadku podejrzenia OA/TEF płód powinien
zostać poddany badaniom w referencyjnym dla
podobnych wad ośrodku pod kątem potwierdzenia
rozpoznania i wykluczenia innych wad. Zaleca się
badanie
płodu.

Przeciwwskazaniem do leczenia operacyjnego jest
nerek) i
– w 90% przypadków dzieci z tymi zespołami
wad wrodzonych nie przeżywają okresu niemowlęcego.
Leczenie zachowawcze nieoperacyjne jest też wskazane u
noworodków z niemożliwymi do korekcji chirurgicznej
wadami serca i krwawieniem dokomorowym IV stopnia.
Leczenie malformacji przełyku i tchawicy polega
na chirurgicznym odtworzeniu ciągłości przełyku i (lub)
usunięciu przetoki. Wydzielenie przetoki wymaga
szczególnej ostrożności, należy uważać, aby nie uszkodzić
gałązek naczyniowych
. W trakcie operacji
podwiązuje się przetokę nitką lnianą blisko ściany
tchawicy, aby nie pozostał zachyłek od strony dróg
oddechowych, który mógłby powodować stany zapalne.
Zespalanie przełyku polega na wycięciu na obu
ślepo zakończonych końcach otworów średnicy równej
światłu przełyku, które zszywa się następnie szwami
jedwabnymi. Po utworzeniu zespolenia sprawdza się jego
szczelność nalewając do niego płyn fizjologiczny.

Genetycznie uwarunkowana choroba, o dziedziczeniu
autosomalnym dominującym i charakteryzująca się występowaniem
zespołu cech, z których najistotniejsze są: niski wzrost, wady
rozwojowe twarzoczaszki i serca, nieprawidłowości hematologiczne,
-
Hyperteloryzm (szeroki rozstaw oczu)
- Ptosis (opadnięte powieki)
- Oczy skierowane kacikami w dół
- Spłaszczona nasada nosa
- Fałd nakąntny w wewnętrznym kąciku oka
- Spłaszczone kości policzkowe
- Nisko osadzone, odstające na zewnątrz uszy
Nie ma jak dotąd
metody leczenia przyczynowego
zespołu Noonan. W przypadku
niskorosłości rozważa się
leczenie
,
jednak ocena skuteczności takiej
terapii wymaga badań na
większych grupach pacjentów
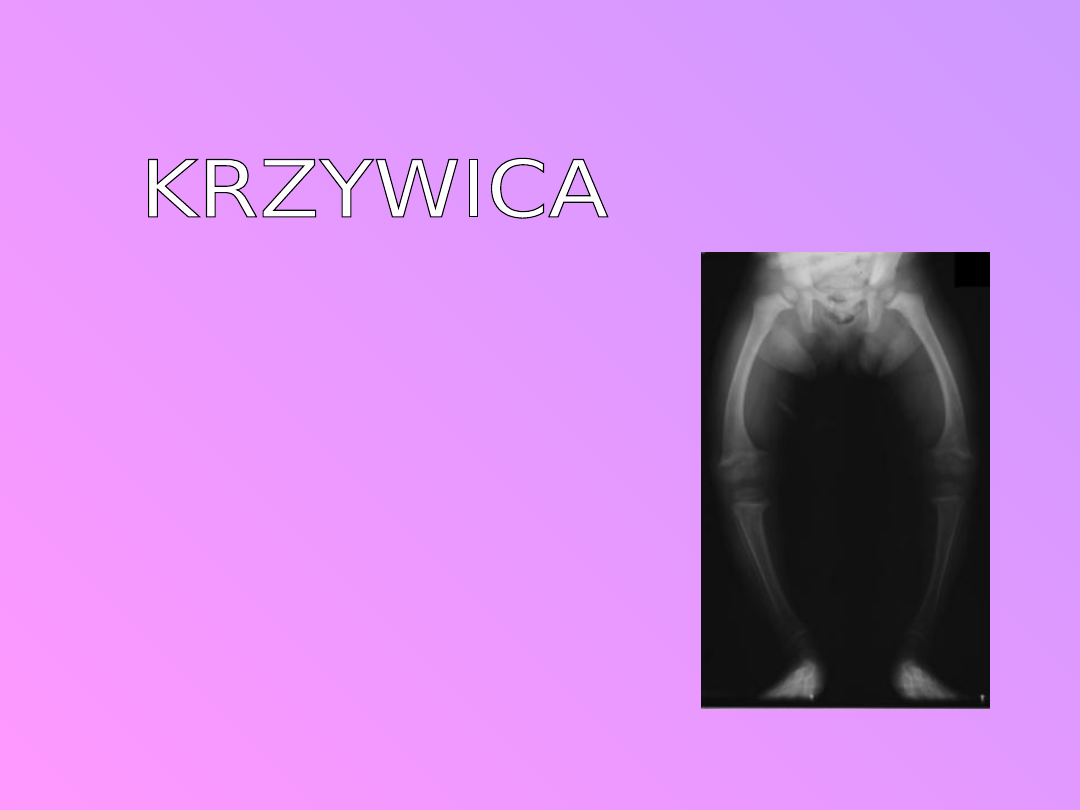
Choroba związana z niedoborem witaminy
D, niezbędnej do przyswajania wapnia
i fosforu. Pierwiastki te są
konieczne do prawidłowej budowy
kości, gdy ich brak – kości
miękną i szkielet malucha ulega
deformacji.

Żeby zapobiec krzywicy, pediatra zaleci podawanie dziecku niedługo po
urodzeniu witaminy D w kropelkach. Witamina D powstaje też w organizmie pod
wpływem słońca, dlatego w 2. roku życia dziecka latem podaje się mniejsze dawki
lub całkowicie się ją odstawia. O zmianie dawki decyduje lekarz, tobie nie wolno
na własną rękę jej modyfikować.
Gdy dziecko otrzymuje za dużo witaminy D, może dojść do zatrucia:
maluch traci apetyt, ma zaparcia, w jego nerkach pojawiają się zwapnienia.
•
dziecko jest stale rozdrażnione;
• często poci mu się główka;
• kości czaszki stają się miękkie, na czole mogą pojawić się wypukłości;
• ciemiączka wolniej zarastają;
• zęby wyrzynają się z opóźnieniem;
• na końcach żeber w pobliżu mostka występują zgrubienia;
• klatka piersiowa deformuje się.

• napady drgawek związane z
,
,
• rozmiękanie kości potylicy (łac. craniotabes),
•
,
•
,
• pogłębienie
odcinka lędźwiowego kręgosłupa,
• zgrubienie stawów dłoni i stóp (bransolety krzywicze),
• kwadratowa czaszka (łac. caput quadratum),
•
,
• koślawość lub szpotawość kolan,
• zniekształcenie kości miednicy,
• skłonność do złamań kości,
• opóźnione ząbkowanie,
• osłabienie napięcia mięśni,
• żabi brzuch,
• trudności w utrzymaniu głowy w pozycji pionowej,
• opóźnienie wzrostu,
• opóźnienie rozwoju psychomotorycznego,
• upośledzenie odporności,
•

Przy właściwej opiece
pediatrycznej krzywica jest
bardzo rzadka w krajach
cywilizowanych. Ważne jest
zapobieganie polegające na
podawaniu doustnie preparatów
witaminy D3. Od trzeciego
tygodnia życia dzieciom podaje
się dwie krople witaminy D.
U ludzi, których wzrost się
już zakończył występuje
.

Wada wrodzona o charakterze
polegająca
na wysokim ustawieniu jednej (rzadziej dwu)
Wysoko ustawiona łopatka jest mniejsza od
prawidłowej. Jej górna część zagina się do przodu,
natomiast część dolna odstaje od klatki piersiowej. Fałd
skórny pomiędzy szyją a barkiem jest uniesiony.
Niekiedy łopatka jest połączona zrostami kostnymi z
kręgosłupa, tworząc tzw. os
omovertebrale, co jeszcze bardziej ogranicza ruchy w
stawie ramiennym po stronie deformacji.

W dużych i średnich deformacjach
leczenie jest tylko operacyjne. Polega na
uwolnieniu zrostów kostnych i repozycji
łopatki z resekcją górnej części metodą
Greena albo Woodwarda Wykonuje się je u
dzieci powyżej 3 roku życia.
Deformacja Sprengla jest najczęstszą wrodzoną
wadą pasa barkowego.
Jest 3 razy częściej spotykana u chłopców.
Nierzadko występuje jako składowa zespołów
wad wrodzonych, takich jak:
**
** zespół Greiga
** zespół Polanda
**
** zespół Goldenhara.
W zdecydowanej większości występuje sporadycznie,
opisano także rodzinną postać choroby.

Określany w literaturze jako zespół nadpobudliwości
psychoruchowej z deficytem
lub zaburzenia
hiperkinetyczne.
W przypadku zaburzeń uwagi i braku nadpobudliwości
ruchowej mówimy o ADD (Attention Deficit Disorder).
Jest to grupa zaburzeń charakteryzujących się
wczesnym początkiem (zazwyczaj w pierwszych pięciu latach
życia), brakiem wytrwałości w realizacji zadań wymagających
zaangażowania poznawczego, tendencją do przechodzenia od
jednej aktywności do drugiej bez ukończenia żadnej z nich oraz
zdezorganizowaną, słabo kontrolowaną nadmierną
aktywnością.Uważa się, że ADHD występuje u 4-8% dzieci w
wieku wczesnoszkolnym (6-9 lat), głównie chłopców, niezależnie
od rasy i kultury. Następnie częstość występowania zmniejsza
się o 50% na każde 5 lat, jednakże u 60% dorosłych utrzymują
się niektóre cechy zespołu (zwłaszcza dotyczące deficytów
uwagi)

Biologiczne Zespół nadpobudliwości psychoruchowej jest
zespołem zaburzeń o podłożu
, który powoduje
powstawanie objawów z trzech grup impulsywności,
nadruchliwości i zaburzeń koncentracji uwagi, spowodowany jest
zaburzeniami równowagi pomiędzy
i
w
.
Objawy nadpobudliwości mogą również występować w wyniku
uszkodzenia centralnego układu nerwowego, a także przy innych
zespołach objawowych np. u pacjentów z łamliwym
Korelacja czynników biologicznych ze społecznymi [
]
Zespół nadpobudliwości psychoruchowej ma podłoże biologiczne
to znaczy, że nie wynika on z
, czy
czynników psychogennych.
Niektóre objawy podobne do zespołu nadpobudliwości
psychoruchowej mogą występować u dzieci
wychowywanych bez systemów zasad
i konsekwencji, ale także
np. u dzieci maltretowanych fizycznie, psychicznie lub
seksualnie.

Sfera ruchowa
** wyraźny niepokój ruchowy w zakresie dużej i małej
** niemożność pozostawania w bezruchu przez nawet krótki czas
** podrywanie się z miejsca
** bezcelowe chodzenie
** zwiększona szybkość i częsta zmienność ruchów (wrażenie ciągłego
pośpiechu)
** bieganie
** przymusowe wymachiwanie rękami
** podskakiwanie
** wzmożone drobne ruchy kończyn (machanie nogami, głośne deptanie,
poruszanie palcami rąk, ciągłe zajmowanie się rzeczami, które leżą w
zasięgu rąk lub nóg, kiwanie się na krześle itp.)
** bieganie bez celu
Sfera poznawcza
** trudności w skupieniu
(uwaga chwiejna, wybitnie zależna od
czynników afektywnych)
** brak wytrwałości w przypadku małego zainteresowania i niedostrzegania
bezpośredniej korzyści z działania
** wzmożony
** pochopność
** znaczna męczliwość w pracy intelektualnej i związana z tym
nierównomierna wydajność
** pobieżność
** przerzucanie uwagi z obiektu na obiekt (udzielanie nieprawidłowych,
nieprzemyślanych odpowiedzi na pytania lub nieprawidłowe rozwiązywanie
zadań)
** w badaniach inteligencji niektórzy autorzy stwierdzają poziom "poniżej
spodziewanego", głównie w skalach wykonawczych
** trudności wizualno-motoryczne
** trudności syntetyzowania w myśleniu
** brak umiejętności planowania
** u wielu dzieci z zaburzeniami koncentracji uwagi występują pewnego
rodzaju zaburzenia mowy lub języka, do których należą:
* opóźnienie rozwoju
* problemy ze strukturą zdania
* nieprawidłowe układanie dźwięków
**Trudności stanowi również pisemne wyrażanie myśli i słowa

Sfera emocjonalna
** nieopanowane, nieraz bardzo silne reakcje emocjonalne
** wzmożona
uczuć
** zwiększona wrażliwość emocjonalna na bodźce otoczenia
** wybuchy
** impulsywność działania
** nieustępliwość
** niskie poszanowanie własnej godności
** okresowo występująca
** niedojrzałe
:
** wczesne budzenie się
** trudności z zaśnięciem
** niespokojny sen
**
lub mówienie przez sen (somnambulizm)
** koszmary nocne
** moczenie nocne
:
** przejadanie się
** wybredność
** specyficzny gust smakowy (np. ciągłe jedzenie
surowego makaronu)

We wczesnym dzieciństwie
Diagnoza ADHD możliwa jest we wczesnym dzieciństwie
na podstawie wymienionych niżej wystarczających objawów:
ciągła aktywność ruchowa
opóźniony
problemy ze snem
problemy z jedzeniem, łącznie z występowaniem
wymiotów, lub słaby odruch ssania
ataki kolki, które mogą wynikać z uczulenia, ale
również mogą być wynikiem zaburzeń koncentracji uwagi
dzieci nadpobudliwe nie lubią (wg opinii wielu
rodziców), gdy się je przytula
W wieku szkolnym
niedostosowanie do wymagań
szkolnych (zajęcia w pozycji siedzącej)
nadmierna gadatliwość i impulsywność,
która narzuca dziecku rolę błazna w oczach klasy
problemy z koordynacją objawiające
się przede wszystkim nieprawidłowym
chwytaniem ołówka lub brakiem umiejętności zabawy w grupie
coraz wyraźniejsze problemy z mową

W skład oceny profilu psychoedukacyjnego
wchodzą:
ocena osiągnięć dziecka w zakresie pięciu podstawowych umiejętności:
czytania, literowania, liczenia, pisania i mówienia
testy inteligencji przeprowadza się z dwóch powodów:
aby ocenić ogólne możliwości dziecka oraz zorientować się, czy
istnieje znacząca różnica między możliwym a aktualnym poziomem
osiągnięć w zakresie podstawowych umiejętności
dzieci z zaburzeniami koncentracji uwagi maja charakterystyczną
dużą rozpiętość w wynikach
stwierdzenie pewnego stopnia niedojrzałości ośrodkowego układu
nerwowego dziecka, np. poprzez korowe potencjały wywołane (
), co
pozwala na dokładne stwierdzenie zaburzeń koncentracji uwagi u dzieci,
a nawet na ich sklasyfikowanie.
Dzięki wszechstronnemu badaniu dziecka, w skład którego wchodzi
badanie lekarskie, badanie psychopedagogiczne, badania
neurofizjologiczne, ocena mowy oraz terapia zajęciowa, tylko u
nielicznych dzieci z zaburzeniami koncentracji uwagi diagnoza nie
ujawnia problemu.
Zdecydowana większość będzie sklasyfikowana jako pacjenci z łagodną,
średnią lub ciężką postacią zaburzeń koncentracji uwagi. Badania
wykażą też, czy nadpobudliwość jest częścią obrazu klinicznego
choroby, czy nie. W ten sposób zdiagnozowane dziecko, można poddać
właściwej
.

:
celem jest modyfikacja zachowania
dziecka poprzez wygaszanie złych nawyków, a wzmacnianie
dobrych (zasada nagradzania i karania). Postępy widoczne są po
długim czasie.
:
dodatkowe zajęcia podczas
których, dziecko nabywa pewnych nawyków pomocnych w
uczestniczeniu w zajęciach. Ważne jest tutaj zaangażowanie
rodziców.
i języka: u dzieci nadpobudliwych
psychoruchowo mogą występować zaburzenia mowy (takie jak
jąkanie, problemy z artykulacją), dlatego w takich przypadkach
niezbędna jest pomoc
:
nacisk głównie na prawidłowy
dziecka (u dzieci nadpobudliwych, często
występuje
skrzyżowana, co może powodować duże
problemy w funkcjonowaniu).
Kontrola dietetyczna: istnieje przypuszczenie, że spożywanie
takich produktów jak: kakao, środki konserwujące, barwniki,
i cukier mogą dodatkowo wzmagać aktywność dziecka –
jednak brak na ten temat dokładnych badań naukowych.
Leczenie farmakologiczne: w Polsce jest bardzo rzadko
stosowane. Leki takie jak Ritalin, Dexedrine, Cylert, poprawiają
przebieg procesów neurochemicznych zachodzących w mózgu.

1.
Cel, do którego ma prowadzić działanie dziecka,
nie może być zbyt odległy (niecierpliwość).
2
. Konsekwentne przyzwyczajanie dziecka do kończenia każdego rozpoczętego zadania.
3.
Stała kontrola i przypominanie o zobowiązaniach:
** zakres określonych obowiązków musi być dostosowany do możliwości i ograniczeń dziecka
** trzeba zaoszczędzić wystąpienia dodatkowych niepotrzebnych bodźców
** nie dać się zdominować dziecku
** należy przygotować dziecko do przezwyciężania trudności (a nie chronić przed nimi)
** po wystąpieniu
– należy go przedyskutować z dzieckiem
w atmosferze spokoju i rzeczowości, po uspokojeniu dziecka
** należy unikać agresji słownej i fizycznej, która bardzo mocno pobudza
dodatkowo dziecko (może doprowadzić do objawów
takich jak: lęki, moczenie nocne,
, czy też reakcje
obronne: arogancka postawa, agresja, kłamstwa, a nawet
doprowadzić do niewłaściwego rozwoju
);
Pomoc w nauce
** czytanie – ze względu na małą zdolność koncentracji,
opowiadania powinny być ciekawe
** czytanki powinny być opowiedziane przez dziecko (w celu skontrolowania
zapamiętanego tekstu)
** odrabianie lekcji powinno się odbywać o regularnych porach
(w domu powinien wtedy panować względny spokój)
** dziecko powinno wykonywać prace zręcznościowe (uczą
cierpliwości, a także skrupulatności)
** zasada trzy R: rutyna, regularność, repetycja.

To zaburzenie manifestujące się trudnościami w nauce
czytania i pisania, mimo stosowania standardowych metod
,
na poziomie przeciętnym i sprzyjających
warunków społeczno-kulturowych. Jest spowodowana zaburzeniami
podstawowych
, co często uwarunkowane jest
konstytucjonalnie.
U dzieci z dysleksją zazwyczaj stwierdza się zaburzenia percepcji
,
oraz integracji
-
. W związku z tym niektórzy autorzy
wyróżniają następujące typy dysleksji:
*** dysleksja typu wzrokowego, u której podłoża leżą zaburzenia percepcji i
wzrokowej powiązane z zaburzeniami koordynacji wzrokowo-ruchowej i ruchowo–
przestrzennej,
*** dysleksja typu słuchowego uwarunkowana zaburzeniami percepcji i pamięci słuchowej
dźwięków
, najczęściej powiązana z zaburzeniami funkcji
*** dysleksja integracyjna, kiedy to poszczególne funkcje nie wykazują zakłóceń,
natomiast zaburzona jest koordynacja, czyli występują zaburzenia integracji percepcyjno-
motorycznej,
*** dysleksja typu mieszanego, gdy występują jednocześnie zaburzenia w percepcji i
pamięci słuchowej, pamięci i percepcji wzrokowej, wyobraźni przestrzennej.
*** dysleksja wizualna, gdy występuje nieład tzw. nieporządek. W dysleksji mogą
wystąpić zaburzenia mowy,
, koncentracji i pamięci. Pierwotną przyczynę dysleksji
rozwojowej wielu badaczy upatruje w zakłóceniach pracy
(ośrodkowego układu
nerwowego). Nie wyklucza się również roli czynnika
.

Z dysleksją powiązane są na ogół te pojęcia:
dysleksja jest terminem stosowanym także w
węższym znaczeniu, do specyficznych trudności w
czytaniu,
*** dysortografia to specyficzne trudności w pisaniu,
przejawiające się popełnianiem różnego typu błędów,
w tym ortograficznych,
*** dysgrafia to zniekształcenia strony graficznej
pisma – brzydkie, niekaligraficzne pismo.
*** dyskalkulia oznacza specyficzne trudności w
rozwiązywaniu najprostszych nawet zadań
matematycznych, np. trudności w dodawaniu czy
mnożeniu.
***dysfonia - objawia się niewyraźnym i cichym
mówieniem - wada bardzo rzadko stwierdzana.

U dzieci w wieku niemowlęcym, poniemowlęcym, przedszkolnym i częściowo
wczesnoszkolnym (do ok. 9.r.ż.) nie można jeszcze zdiagnozować dysleksji rozwojowej.
Jednak obserwuje się pewne symptomy, które sygnalizują możliwość wystąpienia w
przyszłości specyficznych trudności w czytaniu i pisaniu. Nie determinują one jeszcze
diagnozy (tej można dokonać na przełomie drugiej i trzeciej klasy szkoły podstawowej),
jednak dzieci z poniższymi objawami zalicza się do tzw. grupy ryzyka dysleksji, gdyż
bardzo często są to pierwsze sygnały nadchodzących trudności:
*** pomijanie w rozwoju ruchowym raczkowania;
***
opóźniony rozwój mowy; znacznie późniejszy moment rozpoczęcia porozumiewania się
z otoczeniem przy pomocy słów, utrzymujące się trudności z poprawnością wypowiedzi
zarówno w zakresie gramatyki, jak prawidłowym wybrzmiewaniem głosek, mowa
niewyraźna, niezrozumiała dla otoczenia;
***
mała obniżona sprawność ruchowa w zakresie swojego ciała, tzw. duża motoryka:
trudności z utrzymaniem równowagi, niezdarność ruchów, niechęć do zabaw ruchowych,
kłopoty z łapaniem piłki, rzucanie do celu,
mała sprawność rąk, tzw. mała motoryka: niechęć w zapinaniu guzików, sznurowania
butów, używanie widelca, nożyczek,
***
słaba koordynacja wzrokowo–ruchowa, dziecku sprawia trudność budowanie z
klocków, niechętnie bawi się klockami, puzzlami, nie umie układać układanek według
wzoru, tworzy tylko własne kompozycje, niechętnie rysuje,
***
opóźniony rozwój lateralizacji – dziecko używa na zmianę raz jednej a raz drugiej ręki,
ma trudności w określeniu stron: lewa – prawa,
***
zaburzenia rozwoju spostrzegania wzrokowego i pamięci wzrokowej, trudności z
rysowaniem figur, odtwarzaniem figur geometrycznych, rysowaniem szlaczków,

*** ma trudności w różnicowaniu
głosek podobnych dźwiękowych,
*** zaburzenia analizy
i syntezy wyrazów,
*** ma problemy z zapamiętywaniem
krótkich wierszyków
i piosenek, oraz miesięcy,
trudności z wymową, wadliwa wymowa,
*** przy pierwszych próbach
czytania przekręca
wyrazy, wolne tempo czytania,
*** słabe rozumienie tekstu,
*** przy pierwszych próbach pisania – niestaranne a nawet
brzydkie pismo, popełnianie błędów przy przepisywaniu, mylenie
liter, opuszczanie liter, dodawanie, przestawianie, podwajanie liter.

W pisaniu
*** trudności z utrzymaniem pisma w liniaturze zeszytu
*** trudności w przepisywaniu
*** trudności w pisaniu ze słuchu
*** mylenie liter b-p, d-b, d-g, u-n, m-w, n-w (inwersja
statyczna) s-z, dz-c, sz-s, o-a, ł-l, ę-e
*** trudności w pisaniu wyrazów ze zmiękczeniami,
dwuznakami, głoskami tracącymi dźwięczność
*** nieróżnicowanie ę-en-e, ą-om
*** opuszczanie drobnych elementów liter, gubienie liter,
opuszczanie końcówek i cząstek wyrazów
*** opuszczanie litery y
*** przestawianie liter w wyrazach (inwersja dynamiczna)
*** przestawianie szyku dyktowanych wyrazów
*** błędy ortograficzne wynikające ze słabszej pamięci wzrokowej
*** zniekształcanie graficznej strony pisma
*** wolne tempo pisania
*** niewłaściwe stosowanie małych i wielkich liter,
*** trudności w różnicowaniu wyrazów podobnie brzmiących (np. bułka - półka);
*** złe rozmieszczenie pracy pisemnej w przestrzeni;
*** brak lub niewłaściwe stosowanie interpunkcji;

W czytaniu
*** wolne tempo, niepewne, "wymęczone",
*** błędy w czytaniu: zamiana liter, opuszczanie liter, zamiana
brzmienia, nieprawidłowe odczytywanie całych wyrazów
*** trudności we właściwej intonacji czytanej treści – zbytnia
koncentracja na technice obniża rozumienie czytanej treści
*** rozpoznawanie napisów po cechach przypadkowych – zgadywanie
*** opuszczanie linii lub odczytanie jej ponownie, gubienie miejsca czytania;
*** opuszczanie całego wiersza
*** zmiana kolejności liter i wyrazów,
*** przestawianie liter w wyrazie, co zmienia jego sens;
*** niechęć do czytania, zwłaszcza głośnego
*** trudności w dzieleniu dłuższych wyrazów na sylaby i syntezie sylab;
*** trudności w wyszukaniu najistotniejszej myśli w tekście;
tzw. hiperleksja: czytanie płynne, w dobrym tempie,
bezbłędne, jednak bez rozumienia treści;

To przede wszystkim profilaktyka. Składają się
na nią: rozpoznanie zagrożenia, głównie poprzez
ukierunkowaną obserwację zachowań dziecka i w
przypadku poważniejszych kłopotów zwrócenie się o
pomoc do specjalisty oraz praca z dzieckiem,
ułatwiająca rozwój funkcji zaangażowanych w
procesie czytania i pisania.
Podstawą tych zajęć jest duża plastyczność
układu nerwowego we wczesnym okresie rozwoju.
daje to możliwość większego stopnia wyćwiczenia
dziecka niż dorosłego. Najskuteczniejsza bowiem i
najbardziej zabawowa jest pomoc przed
rozpoczęciem nauki czytania i pisania. Im starsze
dziecko, tym trudniej przełamać nawyki, a przede
wszystkim bierność, zniechęcenie, złe mniemanie o
sobie.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
Profilaktyka zaburzeń zdrowia i rozwoju dzieci
IMiD Test przesiewowy do wykrywania zaburzen w rozwoju fizycznym u dzieci
terapia zaburze w okresie dzieciństwa - metody ćwiczeń rozwoju umysłu, pedagogika
Wnętrostwo, Wnętrostwo u chłopców jest poważnym zaburzeniem rozwojowym wieku dziecięcego
Wnętrostwo, Wnętrostwo u chłopców jest poważnym zaburzeniem rozwojowym wieku dziecięcego
7. Zagrożenia zdrowotne dzieci i młodzieży wieku szkolnego - wady i zaburzenia rozwojowe, Pielęgniar
Opóźnienia i zaburzenia rozwoju ruchowego dzieci, kształcenie specjalne
rodowisko rodzinne dzieci z zaburzeniami rozwoju, terapia rodzin
Zaburzenia rozwoju ruchowego dzieci przedszkolnych(1)
ZABURZENIA ROZWOJU PSYCHORUCHOWEGO DZIECI W WIEKU PRZEDSZKOLNYM, APS - studia magisterskie, Pedagogi
Stymulacja psychoruchowego rozwoju dzieci o obniżonej sprawności umysłowej, Ćwiczenia w zaburzeniach
Profilaktyka zaburzeń zdrowia i rozwoju dzieci
IMiD Test przesiewowy do wykrywania zaburzen w rozwoju fizycznym u dzieci
Schopler Eric Zindywidualizowana ocena i terapia dzieci autystycznych oraz dzieci z zaburzeniami ro
IMiD Test przesiewowy do wykrywania zaburzen w rozwoju fizycznym u dzieci
więcej podobnych podstron