
Transplantacja
nerek
Jacek Małyszko
Jolanta Małyszko

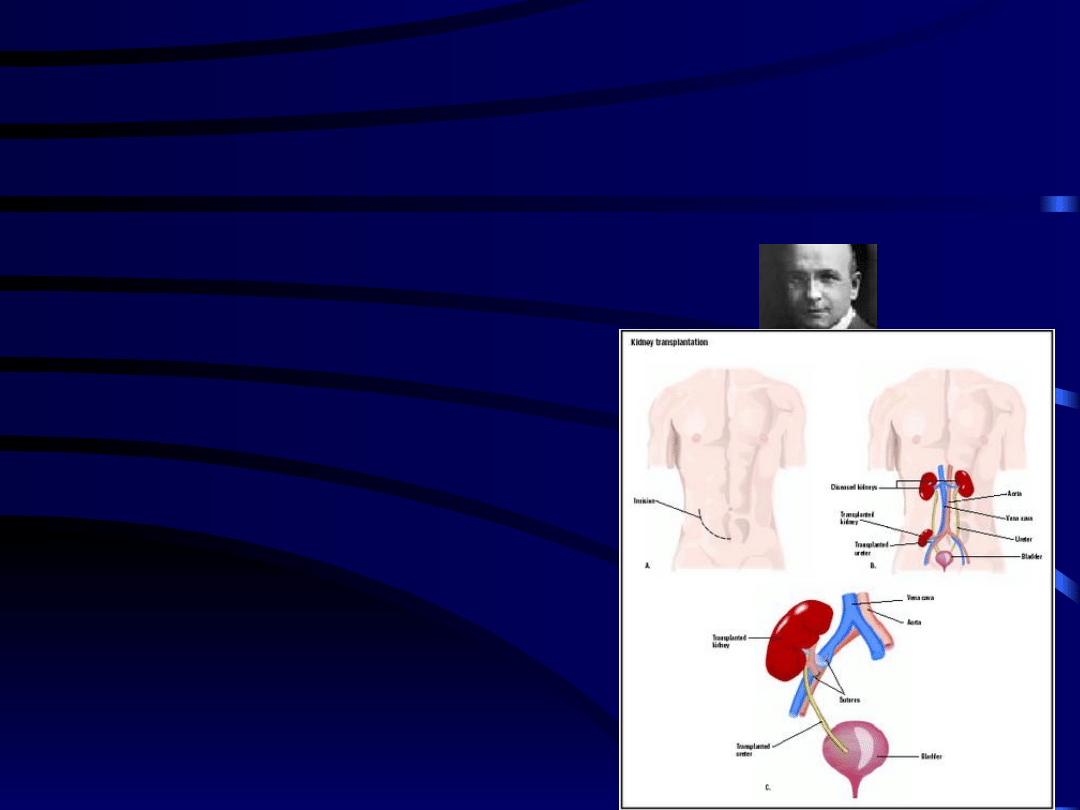
Historia transplantacji
nerek
• Lata 1902-1908 – pierwsze
transplantacje u zwierząt
(Ullmann, Jaboulay, Carrel)
• 1933- Voronoy (Cherson)–
Pierwsza transplantacja nerki
u człowieka (nieudana)
• 1950-1954 – próby
transplantacji nerek bez
immunosupresji (Paryż,
Boston),
– rozwiązanie problemów
technicznych
– Pozostał problem odrzucania
narządu
1902 Alexis Carrel – opracowanie szwów
naczyniowych

• Pierwsza udana transplantacja
nerki
– Boston 23.12. 1954, (F. Moore,
J. Merril, J. Murray), Tx nerki od
bliźniaka jednojajowego
– Nagroda Nobla 1990 r
Historia transplantacji
nerek
Poszukiwania leku
immunosupresyjnego
–1958-1960 próby z
napromieniowaniem
całego ciała
–1961-63 azatiopryna i
enkorton wchodzą do
użycia (Murray, Starzl,
Calne)
–1967 – ALG (Starzl)
• Lata 1980-2004
Nowe leki
imunosupresyjne
– 1982 – Cyklosporyna
(Calne)
Historia transplantacji
nerek
– Takrolimus
(Starzl)
– CellCept
– Sirolimus
– Zenapax,
Simulect
– Gwałtowny
rozwój
transplantologii

Transplantacje nerek w
Polsce
• 1966.01.26 –
Warszawa
-Pierwsza udana
transplantacja
nerek (Nielubowicz
J, Orłowski T)

W ciągu ostatnich 40 lat dzięki
ogromnemu postępowi w zakresie
immunologii, farmakologii i techniki
chirurgicznej możliwe stało się
przeszczepianie wielu narządów
wewnętrznych.
Transplantacja niektórych z nich takich
jak np. nerki, wątroba, serce czy szpik
kostny w wielu ośrodkach jest już w
zasadzie rutynowym zabiegiem
leczniczym pozwalającym na ratowanie
życia.
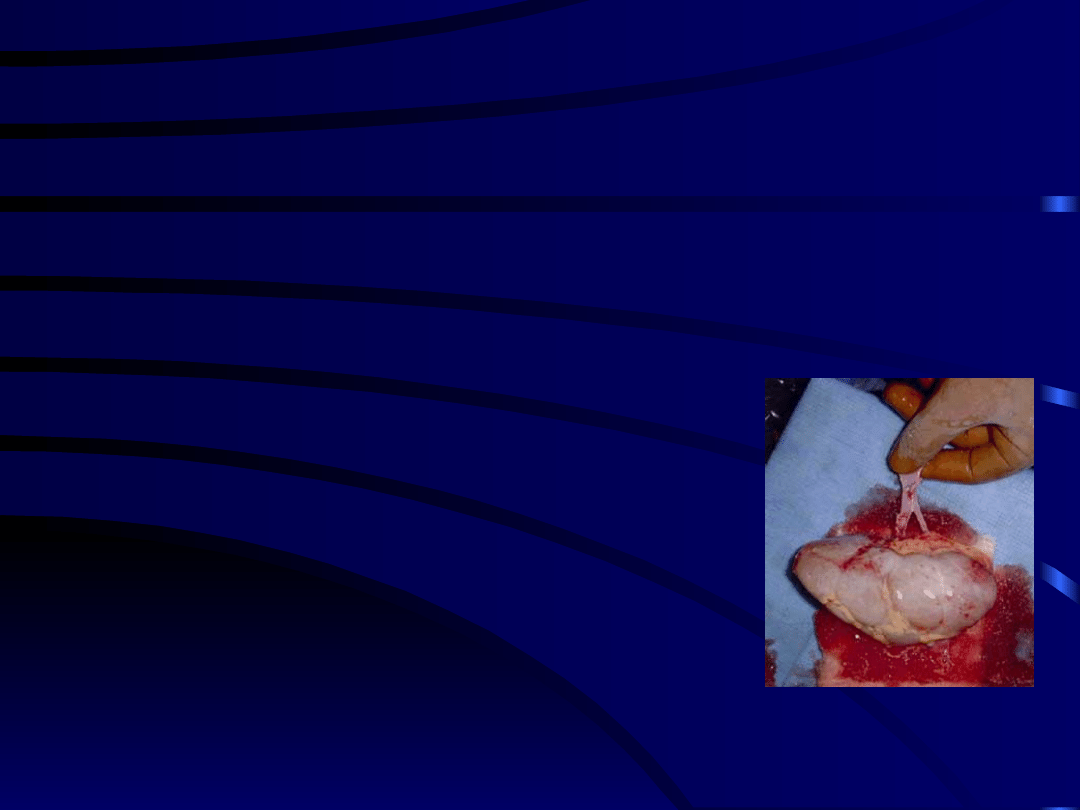
Nerki do transplantacji mogą
pochodzić:
• Od dawców żywych spokrewnionych lub
niespokrewnionych ( w Polsce wykonuje się
również przeszczepy bez dializowania chorego
tzw preemptive transplantation)
• Pobrane po zgonie dawcy
– tylko nerka
– nerka i trzustka ( w przypadku cukrzycy)
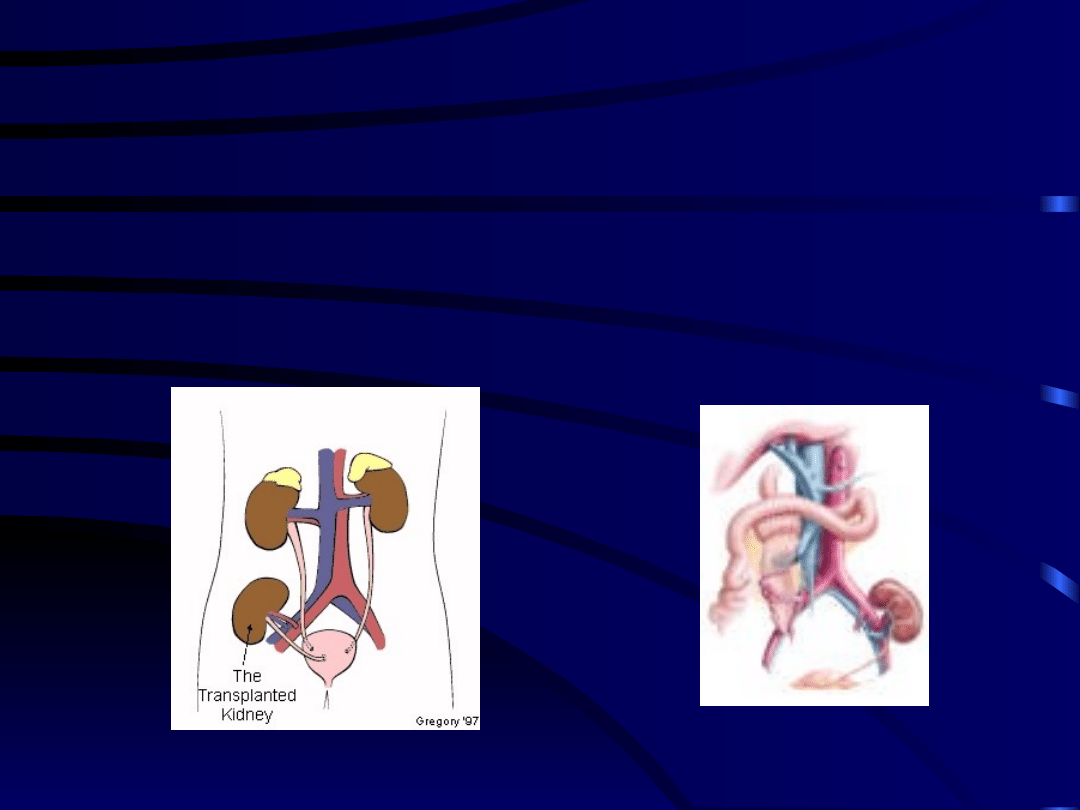
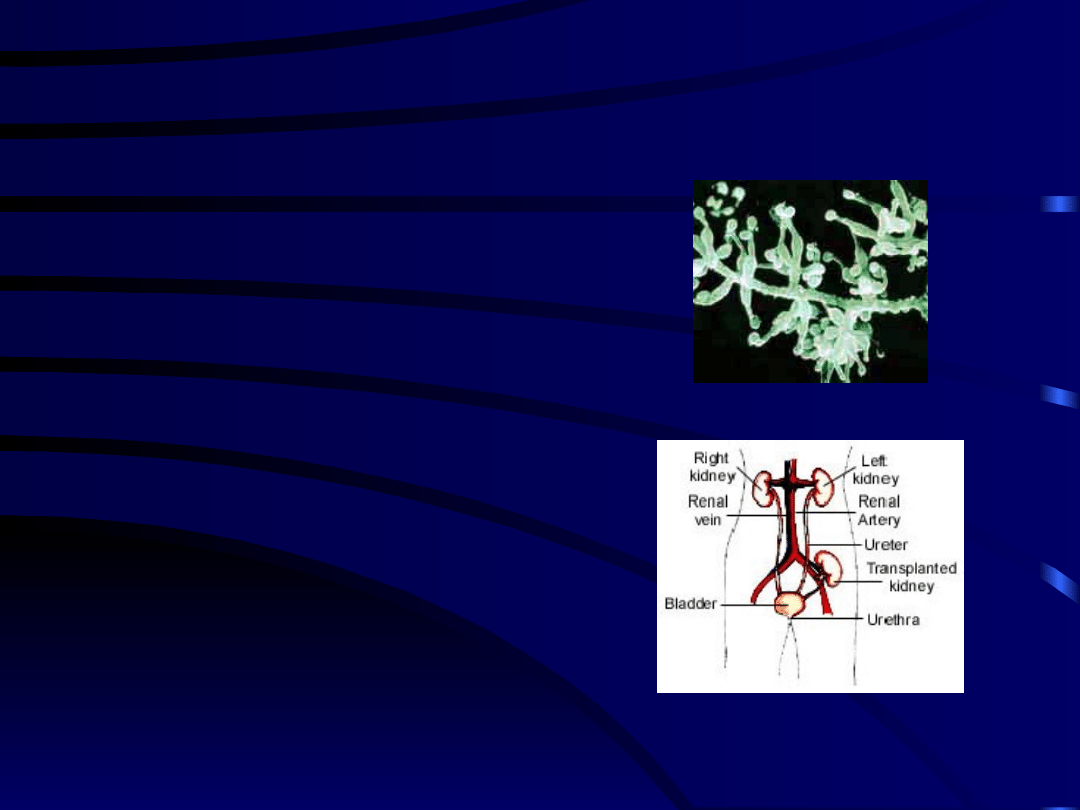
Gdzie są wszczepiane
nerki ?
Nerki i trzustka są jedynymi
narządami które się wszczepia
w inne miejsca
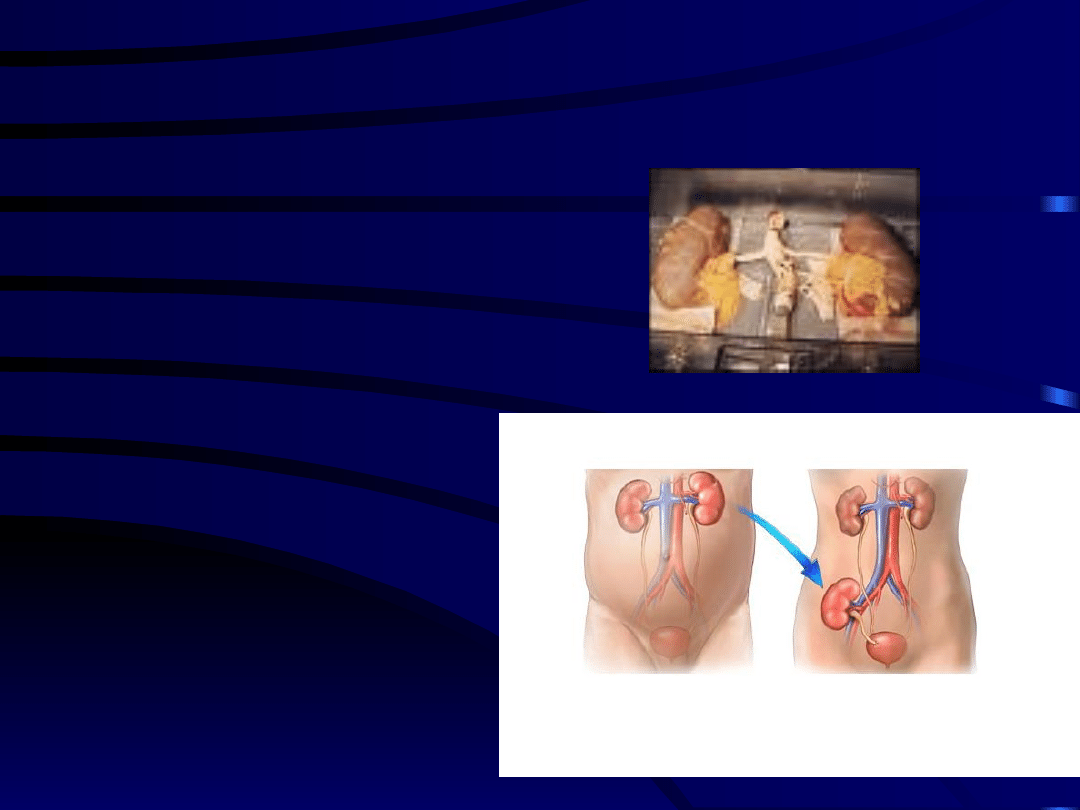
• Z dwóch
pobranych nerek
od zmarłego dawcy
każdą wszczepia
się najczęściej
innemu biorcy
• Wyjątkowo
wszczepia się 2
nerki

Transplantacje nerek
przeciwwskazania
bezwzględne
• Nieuleczalna choroba nowotworowa
• Nieodwracalne ciężkie uszkodzenie serca
• Przewlekła choroba płuc powodująca obniżenie
wartości prób czynnościowych układu
oddechowego o 50%
• Zaawansowany biologiczny wiek chorego (ciężka
miażdżyca)
• Zaburzenia psychiczne
• Niezdyscyplinowanie chorego

• Ryzyko nawrotu choroby w nerce przeszczepionej
• Współistnienie przewlekłych (utajonych) zakażeń
bakteryjnych
– Układ moczowy
– Układ oddechowy
– Stomatolog
– Laryngolog
• Uszkodzenie czynności wątroby
• Choroba wrzodowa
• Układ krążenia
• Powikłania kostne
• Choroby chirurgiczne
• otyłość
• AIDS
Transplantacje nerek
przeciwwskazania
względne

Podstawowy problem transplantacji polega
na tym, że układ immunologiczny biorcy
rozpoznaje przeszczepiony narz
ą
d czy też
tkankę jako „obce” i uruchamia szereg
mechanizmów mających na celu ich
zniszczenie.
W związku z tym stosuje się różnego
rodzaju zabiegi, najczęściej
farmakologiczne, mające na celu
zahamowanie tych reakcji. Ideałem byłby
stan tolerancji immunologicznej
przeszczepu.

• dobrania w zakresie układu grupowego krwi ABO
•
• oraz poszukuje się dawcy identycznego lub jak
najbardziej zgodnego z biorcą pod względem
antygenów zgodności tkankowej HLA.
W transplantacji nerek
przestrzega się:

Dobór w zakresie grup krwi
ABO
• W transplantologii przeszczepia się
narządy zgodne w zakresie grup krwi
ABO
• Przeszczepianie nerki od dawcy z
grupą krwi niezgodną z biorcą prowadzi
do
nadostrego
odrzucania
spowodowanego
naturalnymi
izoaglutyninami.
W
pewnych
warunkach
można
przeszczepić wbrew grupom krwi

Dobór antygenów zgodności tkankowej
• Zasadą doboru w transplantacji jest znalezienie biorcy, który ma jak
najwięcej identycznych z dawcą (6 antygenów.)
•
W transplantacji nerek praktycznie wykorzystywane są antygeny
regionu A, B, DR
• W każdym z tych regionów u człowieka są 2 allele.
• Każdy osobnik ma 2 zestawy genów czyli 2 haplotypy (zestaw alleli na
chromosomie to haplotyp), z których jeden dziedziczy po matce a drugi po
ojcu.
• Najważniejszym badaniem w doborze biorcy i dawcy przeszczepu jest
próba krzyżowa, która ma wykluczyć obecność przeciwciał przeciw
antygenom klasy I i II HLA dawcy
• Wszystkim pacjentom oczekującym na transplantacje nerki wykonywane
są okresowo badania surowic na obecność przeciwciał cytotoksycznych
przeciw panelowi limfocytów od 39 dawców o różnych HLA,
a bezpośrednio
przed przeszczepem próba krzyżowa (crossmatch) surowicy biorcy z
limfocytami dawcy
.
•
Ujemny wynik testu jest warunkiem wykonania przeszczepu, dodatni jest
bezwzględnym przeciwskazaniem bowiem wskazuje na obecność we krwi
biorcy przeciwciał skierowanych przeciwko nerce dawcy będących
przyczyną nadostrego odrzucania
.

Leczenie immunosupresyjne po
transplantacji nerki
Postęp w leczeniu immunosupresyjnym w
ostatnich 40 latach obok postępu w zwalczaniu
infekcji bakteryjnych, wirusowych i grzybiczych
jest zasadniczą przyczyną dobrych wyników
leczenia pacjentów po transplantacji narządów
unaczynionych
.

Zasady leczenia
immunosupresyjengo po
przeszczepieniu nerki
•
Podstawą leczenia immunosupresyjnego
jest leczenie skojarzone kilkoma lekami
• W okresie okołooperacyjnym stosowane
dawki leków są wyższe, nastepnie
stopniowo się je zmniejsza.

Obecnie stosowany jest
najczęściej trójlekowy schemat
immunosupresji
:
1.cyklosporyna lub takrolimus +
2.mykofenolan mofetilu/ mykofenolan sodu
lub azatiopryna +
3.kortykosteroidy (
często szybkie
odstawienie
)
4.W indukcji podawane są często ATG
lub Simulect lub Zenapax
W niektórych schematach leczniczych w
różnych kombinacjach jest też stosowany
sirolimus lub everolimus

Zastosowanie nowoczesnego
leczenia immunosupresyjnego
pozwala na uzyskanie coraz
dłuższego przeżycia przeszczepu,
oraz zmniejszenia liczby powikłań
występujących w wyniku leczenia
immunosupresyjnego.

Roczne
przeżycie
pacjentów
0
20
40
60
80
100
120
0 1 2 3 4 5 6 7 8 9 10 11 12
Polska 1996-2000
Białystok 1996-2000
Roczne
przeżycie
przeszczepów
0
20
40
60
80
100
120
0
1
2
3
4
5
6
7
8
9
10 11 12
Roczne przeżycie pacjentów >95%
Roczne przeżycie graftu >90%

5 letnie przeżycie
przeszczepów
• Polska (Białystok) - około 75-80%
• Podobne jak w innych krajach

T ½ przeszczepionej nerki 12
lat
Wyniki transplantacji nerek
w
Polsce są porównywalne z
wynikami transplantacji w
krajach Europy Zachodniej i
USA

Transplantacja nerek w 2008
roku jest:
•rutynowym zabiegiem leczniczym
•najtańszą metodą leczenia nerkozastępczego (w
ciągu 5 lat 3 x tańszą od dializoterapii
•zapewnia pacjentowi lepszą jakość i komfort
życia niż inne metody leczenia nerkozastępczego
•Brak odpowiedniej liczby narzadów jest
głównym hamulcem rozwoju tej procedury
leczniczej

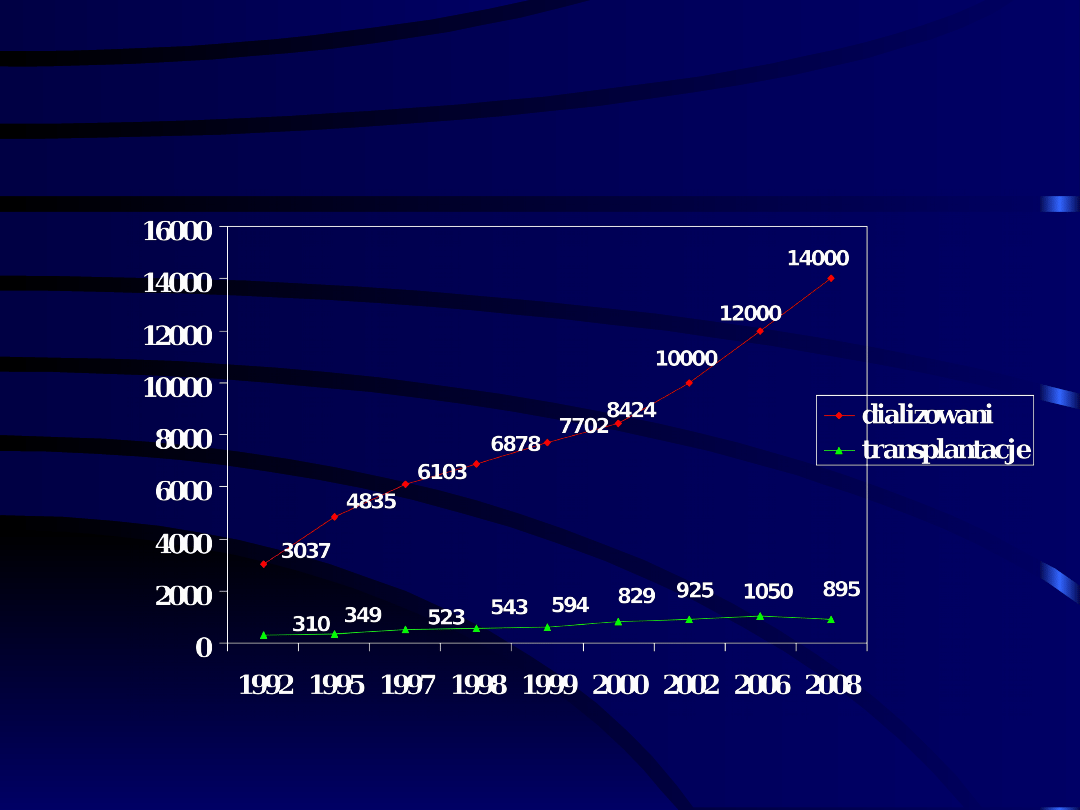
Liczba chorych
dializowanych,
a liczba transplantacji

Transplantacje nerek
w Białymstoku
• 20 lat transplantacji nerek
• Pierwsza transplantacja 1.03.1989 rok
– prof. St. Głowiński z zespołem Kliniki Chirurgii
Naczyń i Transplantacji UMwB
– prof. M. Myśliwiec z zespołem Kliniki Nefrologii i
Transplantologi UMwB
• Dotychczas wykonano ponad 300
transplantacje nerek
• Wyniki transplantacji nerek lepsze niż
średnia krajowa
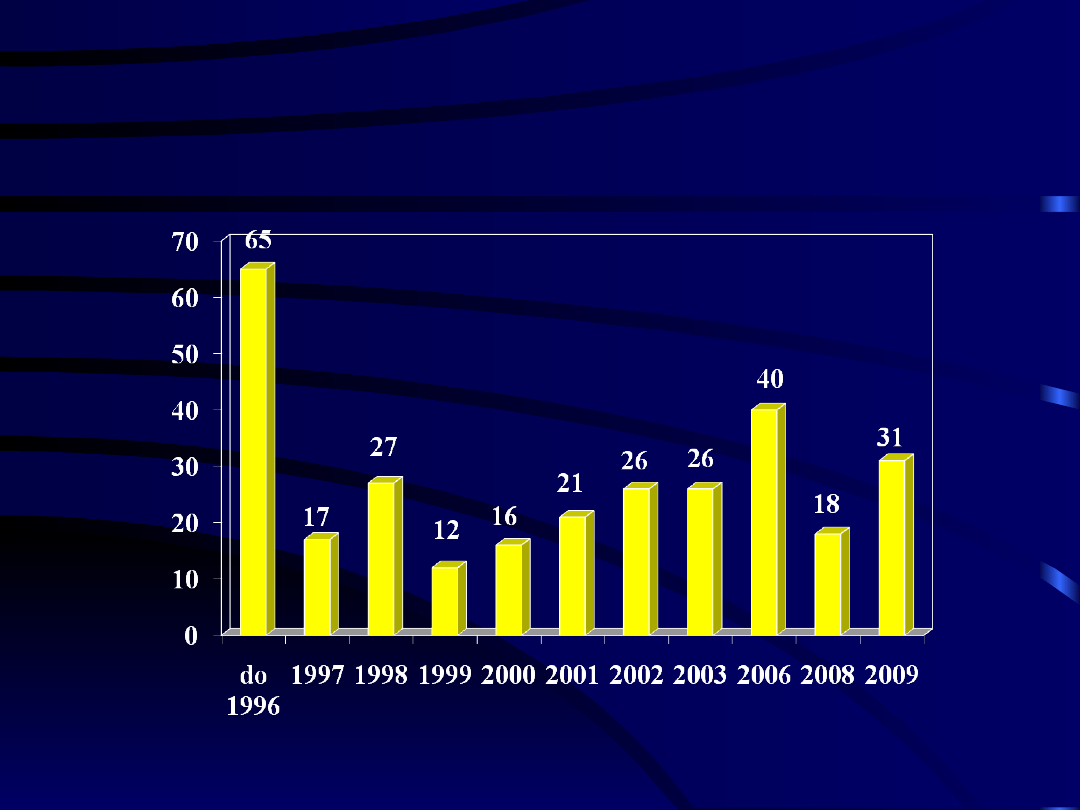
Liczba transplantacji
nerek
w Białymstoku (ponad
350)
W 2009 roku dotychczas 31

• Nowe lepsze leki
immunosupresyjne
• Uzyskanie stanu
tolerancji
Transplantacji nerek
przyszłość
Ksenotransplantac
je
Klonowanie
organów ?

Transplantacja nerek w
2008 roku problemy –
powikłania jest:
•
Infekcje (bakteryjne, wirusowe, grzybicze)
• Ostre odrzucanie nerki
• Przewlekła nefropatia przeszczepu
• Nawrót choroby podstawowej
• Nowotwory
• Inne powikłania (nadciśnienie tętnicze,
hyperlipidemia, choroby układu krążenia,
nadkrwistość, niedokrwistość)

Ryzyko nawrotu w nerce
przeszczepionej choroby, która była
przyczyną PNN
• Mezangio-kapilarne typ I
30
10
• Mezangio-kapilarne typ II
20-80
często
• Ogniskowe stwardnienie kłębuszków 40-70
70
• Błoniaste kzn
25-50
rzadko
• IgA
50
rzadko
• Nefropatia cukrzycowa
80-100
rzadko
• Amyloidoza (wtórna)
10-35
często
• SLE
1
• antyGBM
1
• ZHM
50
często
• Oksaloza pierwotna
30
zawsze
Nawrót
(%)
Niewydolność
przeszczepu (%)
• Przeszczepianie jest w
pełni uznaną i szeroko
stosowana metodą
zastępowania czynności
nieodwracalnie
uszkodzonego narządu
• Dobre wyniki
• Najtańszy sposób leczenia
PNN
• Leki immunosupresyjne -
Działania uboczne
• Brak narządów
Transplantacji
nerek
dzień dzisiejszy


Działania uboczne leków
immunosupresyjnych
• Cyklosporyna, Takrolimus (podobne)
– Nefrotoksyczność, Nadciśnienie tętnicze (Takrolimus rzadziej),
Hyperlipidemia ((Takrolimus rzadziej), Cukrzyca (po CSA
rzadziej), neurotoksyczność (po CSA rzadziej), hyperkalemia,
hyperurykemia, hypomagnezemia, hypofosfatemia, infekcje,
rozwój nowotowrów, hyperplazja dziąseł (po CSA), hirsutyzm (po
CSA)
• Azatiopryna
– Uszkodzenie szpiku, wątroby, rozwój nowotworów, zaburzenia ze
strony układu pokarmowego (biegunki etc)
• CellCept (ester kwasu mykofenolowego)
– Podobne jak po azatioprynie
• Steroidy
– Zakażenia, nadciśnienie tętnicze, cukrzyca, powikłania kostne,
zaburzenia lipidowe, otyłość, zaburzenia neurologiczne

• Leki zwiększające
stężenie cyklosporyny
– P/grzybicze
(ketokonazol, flukonazol)
– Blokery kanału wapnia
(werapamil, amlodipina,
diltiazem
– Makrolidy
(erytromycyna, klacid
etc)
– Sok grejpfrutowy
– P/wrzodowe (omeprazol,
ranitydyna)
– Metoklopramid
• Leki zmniejszające
stężenie cyklosporyny
– P/gruźlicze
(rifampicyna,
izoniazyd)
– fenytoina
– Karbamazepina
– Barbiturany
– Niektóre antybiotyki
(imipenem,
cefalosporyny,
nafcylina)
Cyklosporyna –
interakcje z lekami

Azatiopryna – interakcje
z lekami
• Allopurinol
– Pacjenci leczeni po transplantacji
azatiopryną
• Leczenie allopurinolem hyperurikemii jest
przeciwskazaniem względnym
• Allopurinol hamuje enzym oksydazę kantyny-
enzym niezbędny do metabolizmu azatiopryny
• Jeśli pacjent leczony azatiopryną wymaga
allopurinolu to dawkę azatiopryny należy
zmniejszyć o 50-75%

Przyczyny pogorszenia
nerki przeszczepionej
• Przednerkowe
– Hipowolemia, niewydolność serca
• Nerkowe
– proces ostrego odrzucania (1 rok po TX)
– przewlekła nefropatia przeszczepu
– nawrót choroby podstawowej
– glomerulopatia de novo w nerce przeszczepionej
– ZUM
– toksyczność cyklosporyny lub takrolimusu
– nefrotoksyczność innych leków (aminoglikozydy, NSLP, ACEi)
• Pozanerkowe
– utrudnienie odpływu moczu (zwężenie moczowodu, kamica)
– zaburzenia unaczynienia tetniczego lub żylnego (zwężenie,
zakrzepica)

OSTRE ODRZUCANIE
PRZESZCZEPU NERKI
•
0-3 miesiące po przeszczepie- wysokie ryzyko
•
3-12 miesięcy po przeszczepie- ryzyko
umiarkowane
•
Objawy
– wzrost stężenia kreatyniny w surowicy o ponad
10-25% w ciągu 1-2 dni
– towarzyszący spadek diurezy, ból nerki, gorączka
– wykluczyć wszystkie przyczyny pogorszenia
czynności przeszczepu
– biopsja

• Leczenie
– Solu medrol 3-5 dni po 250-500mg iv
– ATG 10-14 dni
– Zwiększyć immunosuprsję
• CSA zamienić na takrolimus
• Azatioprynę na preparat mykofenolanu
OSTRE ODRZUCANIE
PRZESZCZEPU NERKI

Przewlekła nefropatia
przeszczepu
• Objawy
– Powolny wzrost stężenia kreatyniny
– białkomocz
– nadciśnienie tętnicze

• Czynniki ryzyka wystąpienia
:
• przebyte ostre odrzucania
• mała zgodność HLA
• długi czas niedokrwienia
• wiek dawcy
• hiperlipidemia, otyłość
• CMV,
• nadciśnienie tętnicze
• cukrzyca
• niedostateczna immunosupresja
Przewlekła nefropatia
przeszczepu

Podstawowe badania i
postępowanie w przypadku
pogorszenia czynności
przeszczepu
• kreatynina (co najmniej 2 razy)
• mocz b. ogólne, posiew
• w ZUM włączyć antybiotyk
• białkomocz >0.5g: ANA, ANCA, proteinogram, biopsja
• USG, ocena nerki przeszczepionej, jej okolicy, dróg
moczowych.
• Poziom cyklosporyny lub takrolimusu (wysokie-
nefrotoksyczność, niskie-niedostateczna immunosupresja)
• ocena wolemii, stanu układu krążenia (hipowolemia-
nawodnić, hiperwolemia- leki moczopędne)
• USG z Dopplerem
• Biopsja przeszczepu

Białkomocz - przyczyny
• Przemijający
– ostre odrzucanie
– zakrzepica żyły nerkowej
– zum
• Stały >1g - wykonać biopsję nerki
• przewlekła nefropatia przeszczepu
• nawrót choroby podstawowej
• glomerulopatia de novo

Choroby układu krążenia
(CVD)
• Częstość występowania 5-krotnie większa w
porównaniu z populacja ogólną
• choroba niedokrwienna serca - ok. 20%
• choroba naczyń mózgowych (ok. 15%)
• choroba naczyń obwodowych (ok 15%)
• Wskazane rutynowe badanie w kierunku
czynników ryzyka chorób układu krążenia

Nadciśnienie tętnicze
• Przyczyny
– niewydolność nerki przeszczepionej
– leki (steroidy, cyklosporyna)
– nerki własne
– zwężenie t. nerki przeszczepionej
– nadciśnienie samoistne
– hiperkaclemia

• Leczenie
– Takie jak w zaleceniach ogólnej populacji
– utrzymanie ciśnienia <140, <90 mmHg
– Najlepiej 120-130/80
– Stosując wszystkie możliwe leki
– leki z wyboru- blokery kanału wapniowego
– Stosując ACEi lub sartany -wykluczyć
zwężenie t. nerkowej
– usunąć możliwe przyczyny RR: zwężenie t.
nerki własnej, nefrektomia własnych nerek
Nadciśnienie tętnicze

Hiperlipidemia
• Występuje u ok. 60% biorców
• Ważny czynnik ryzyka CVD
• Leki immunosupresyjne -
niekorzystny wpływ (steroidy,
cyklosporyna)
• leczenie: statyny,

Nadkrwistość
• Hemoglobina > 18g/dl, Hematokryt
>52%
• Częstość - 10-20%
• Czynnik ryzyka powikłań zakrzepowo-
zatorowych
• Leczenie:
–
ACEi, AT1-blokery, teofilina, krwioupusty,
ketanseryna, nefrektomia nerek własnych0

Niedokrwistość
• Częstość > 10%
• Przyczyny potencjalnie odwracalne:
– leki immunosupresyjne
– niedobór Fe
– ACE i, AT1 blokery
– niewydolność nerki przeszczepionej
• Przyczyny zagrażające życiu
– krwawienia, nowotwory, anemia hemolityczna
• Inne rzadkie przyczyny:
– Parvovirus B19, CMV, HHV 6
• Erytropoetyna (Po wykluczeniu innych przyczyn)

Zespół hemolityczno-
mocznicowy HUS
• Niedokrwistość, trombocytopenia,
pogorszenie czynności nerki przeszczepionej
• hemoliza: wzrost bilirubiny, LDH, obnizenie
haptoglobiny, schizocyty we krwi obwodowej
• biopsja nerki: mikroangiopatia zakrzepowa
• Przyczyna mogą być leki immunosupresyjne:
cyklosporyna, takrolimus

OSTEOPOROZA
• Częstość: >60%
• Objawy: bóle kostne, złamania
• Diagnostyka- densytometria
• Profilaktyka: preparaty wapnia, wit. D3
• Leczenie: aktywność ruchowa, preparaty Ca,
wit. D, bifosfoniany, kalcytonina, redukcja
dawki lub odstawienie steroidów, wyrównanie
kwasicy, zamiana diuretyków pętlowych na
tiazydowe, HZT u kobiet.

Hiperurykemia
• Częstość do 80% leczonych CSA
• Sprzyja upośledzona czynność przeszczepu i
leczenie diuretykami
• Dna często, kamica b. rzadko, niewydolność nerek
rzadko
• Oznaczać stężenie kwasu moczowego u
wszystkich pacjentów w ciągu pierwszych 3
miesięcy, a następnie u chorych z upośledzoną
funkcja nerki i leczonych diuretykami
• Leczenie: allopurinol (b. ostrożnie stosować
łącznie z azatiopryną)

Nowotwory
• rak skóry i warg (40%): płaskonabłonkowy,
podstawnokomórkowy, czerniak (ryzyko 4-21 razy
większe)
• chłoniaki (12-16%): chłoniaki nieziarnicze, lokalizacja
narządowa (ryzyko 28-49 razy większe)
• mięsak Kaposiego (0.4-5%): najczęściej zmiany skórne
(ryzyko400-500 razy większe)
• rak szyjki macicy in situ (9%, ryzyko 14-16 razy
większe)
• rak odbytu (2.5-2.8%, ryzyko 100 razy większe)
• rak wątroby (0.1-3%, ryzyko 20-38 razy większe)
• rak nerki (0.5-3.9%, ryzyko 10-100 razy większe)

Infekcje u biorców
przeszczepu
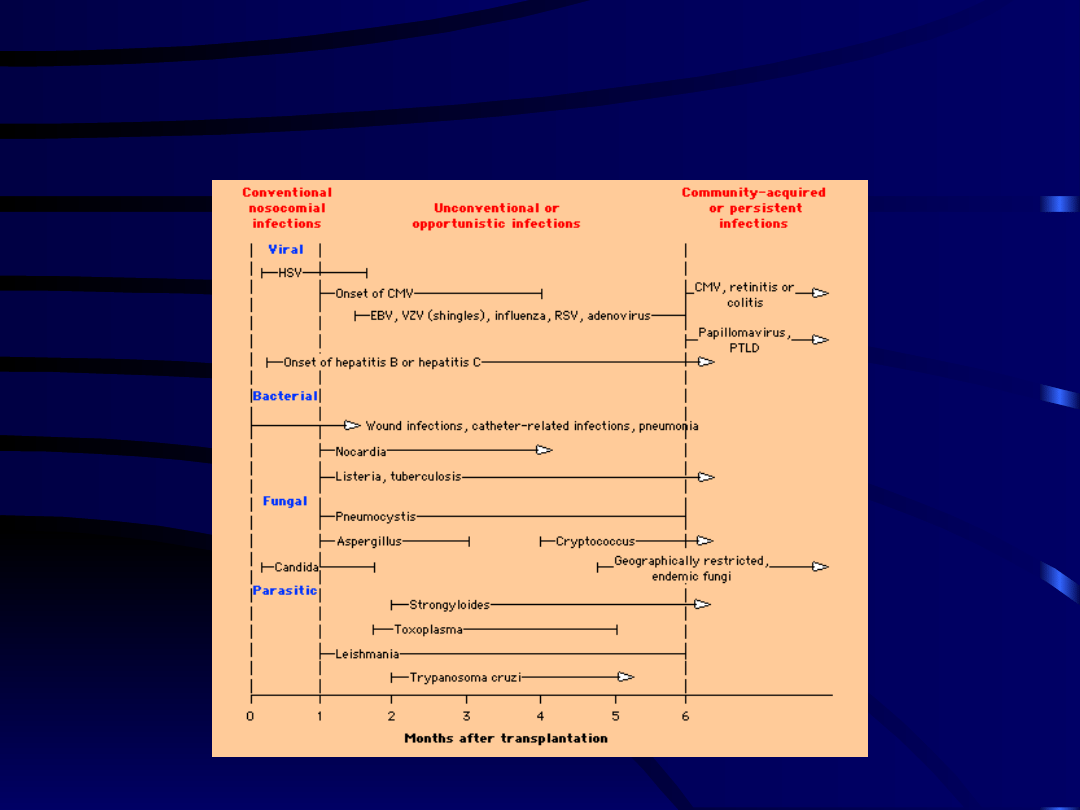
• Pierwszy miesiąc po przeszczepieniu:
– bakteryjne i grzybicze zakażenia rany
– zapalenie płuc, zum, posocznica
– zakażenia drenów, cewników
– zakażenia typowe dla oddziałów intensywnej
opieki (C. Difficile, Enterococci)
– zakażenia przeszczepionego narządu
– zakażenia obecne u biorcy przed
przeszczepieniem

• Od drugiego do 6 miesiąca po
przeszczepieniu
– zakażenia wirusowe : CMV, EBV, HCV,
HBV, HIV
– zakażenia oportunistyczne
spowodowane immunosupresją i
zakażeniami wirusowymi:
Pneumocystis, Listeria, Aspergillus,
Nocardia, Toxoplasma
Infekcje u biorców
przeszczepu

• Powyżej 6 miesięcy
– mała immunosupresja podstawowa
• infekcje takie jak w ogólnej populacji - zakażenia
wirusowe dróg oddechowych, grypa, paragrypa,
RSV (80%)
– ryzyko infekcji oportunistycznych: częste
epizody ostrego odrzucania lub odrzucanie
przewlekłe i zwiększona immunosupresja
podstawowa (10%)
– przewlekłe zakażenia wirusowe HBV, HCV
(10%)
Infekcje u biorców
przeszczepu
Infekcje u biorców
przeszczepu

Zakażenie CMV
• Pierwotne
• Wtórne
– Reaktywacja
– Reinfekcja

• Choroba CMV – objawy kliniczne (8-50%
biorców)
– Zespół mononukleozy
– Postać gorączkowa
– Leukopenia, trombocytopenia
– Zapalenie błony śluzowej p. pokarmowego
– Zapalenie wątroby, trzustki
– Śródmiąższowe zapalenie płuc
– Zapalenie mięśnia sercowego
– Zapalenie mózgu
– Zapalenie siatkówki
Zakażenie CMV

• Diagnostyka CMV
– Metody serologiczne: ELISA IgG, IgM, Western blot
IgM
– Genom wirusa: hybrydyzacja w leukocytach, PCR
– Szybkie hodowle – idetyfikacja antygenów w
leukocytach, nabłonkach dróg moczowych metodą
MoAb
– Antygenemia pp 65 (leukocyty krwi obwodowej)
– Immunofluorescencja
– Kultury tkankowe (6 tygodni)
– Badania hist.-pat. (wtręty)
– Mikroskop elektronowy (wiriony)
Zakażenie CMV

• Leczenie
• gancyklowir iv przez 2-3 tygodnie- 90%
skuteczności
• Nawrót do 65% w pierwotnej infekcji i
20% u seropozytywnych biorców
• W przypadkach oporności na gancyklowir
– foskarnet
• W ciężkich stanach dodatkowo
immunoglobuliny poliwalentne lub
hiperglobulina anty CMV
Zakażenie CMV

– Profilaktyka:
• Pacjenci wysokiego ryzyka
– D+/R-: gancyklowir i.v. 7-14 dni, potem Valgancyklovir
doustnie 2-3 mies
– D+/R+, D-/R+ leczenie ATG lub OKT3: gancyklowir i.v. w
czasie podawania przeciwciał, a następnie valgancyklovir
doustnie 3 mies.
• Pacjenci niskiego ryzyka Pacjenci bardzo niskiego ryzyka
– D+/R+ lub D-/R+ nie leczeni przeciwciałami: bez profilaktyki,
monitorowanie wiremii i włączenie leczenia w momencie
stwierdzenia replikacji lub doustny valgancyklowir przez 4
mies.
• Pacjenci bardzo niskiego ryzyka
– D-/R-, wolne od CMV produkty krwi, nie wymagają
monitorowania wiremii
Zakażenie CMV

Gruźlica
• Najczęściej reaktywacja, rzadko zakażenie pierwotne lub
transmisja z narządem dawcy
• Częstość występowania 36-74 razy większa niż w populacji
• W 57-90% tbc rozwija się w ciągu 12 miesięcy po transplantacji
• Lokalizacja płucna w 50%, pozapłucna w 20% (p.pokarmowy),
postać rozsiana w 30%
• Leczenie:
– Rifampicyna + pyrazinamid + ethambutol + hydrazyd przez 6-12
miesięcy
• Problemy w czasie leczenia gruźlicy
– Hepatotoksyczność INH
– Przyśpieszony metabolizm leków immunosupresyjnych (CSA, Tac) co
powoduje konieczność zwiększenia dawki leków (nawet 5 krotnie)

Pneumocystydoza
• U biorców nie otrzymujących profilaktyki w 10% wywołuje
zapalenie płuc w ciągu 6 miesięcy po transplantacji
• Objawy
– Gorączka, duszność, suchy kaszel, zmiany śródmiąższowe w
rtg płuc, hipoksemia nieadekwatna do badania
przedmiotowego i obrazu rtg
• Leczenie
– Biseptol 15-20mg/kg mc lub pentamidyna 4mg/kg mc przez
14-21 dni
• Profilaktyka
– Biseptol przez 3-6 miesięcy
– Pentamidyna w aerozolu

Zakażenia grzybicze
• Drożdżyca (C. Albicans, C.glabarata, C.tropicalis, C.crusei)
– Zakażenie najczęściej endogenne
– Wzrost kolonizacjii Candida: stosowanie antybiotyków, cukrzyca, cewniki i.v.
– Posocznica – cewniki iv
– ZUM – biorcy nerki
– Leczenie: Flukonazol lub Itrakonazol (C.glabarata, C.crusei)
• Kryptokokoza (Cryptococcus neoformans)
– Częstość zakażenia 2.5-3.6%- śmiertelność 36%
– Zródło zakażenia: gleba zanieczyszczona odchodami ptaków
– Zakażenie drogą wziewną
– Objawy: gorączka, zapalenie opon m-r i mózgu, zapalenie płuc, opłucnej, zmiany
skórne, stawowe, zapelenie siatkówki
– Leczenie: amfoterycyna B
• Aspergiloza (Aspergillus)
– Wrota zakażenia: ukł. Oddechowy, p. pokarmowy
– Z płuc szerzy się na wszystkie narządy (wątroba, nerki, mózg, serce, stawy etc)
– Uogólniona aspergiloza – śmiertelność – 100%
– Leczenie: amfoterycyna B, postać liposomalna, itraconazol, voriconazol
– Profilaktyka – amfoterycyna B w aerozolu

Przyczyny uszkodzenia
wątroby u biorcy
przeszczepu
• Zakażenia wirusami hepatotropowymi
• Leki i środki hepatotoksyczne
• Nadużywanie alkoholu
• Nadmierne gromadzenie żelaza
• Pierwotne nowotwory lub przerzuty

• HBV
– Zakażenie przewlekłe
– Prowadzi do zapalenia
wątroby, marskości, HCC
– Oznaczać miano anty-Hbs raz
do roku i doszczepiać
– HBsAg dodatni biorcy –
rozważyć profilaktykę
lamiwudyna 100 mg przez 18-
24 miesięcy
– ALT/AST nie są dobrym
wykładnikiem aktywności
zapalenia wątroby
– Pwzw typu B należy leczyć
lamiwudyną (co najmniej 6
miesięcy)
• HCV
– Zakażenie przewlekłe
– Powoduje pzwz,
marskość, HCC, Kzn,
krioglobulinemię
– Przebieg po Tx łagodny
– Nie ma skutecznej
profilaktyki ani leczenia
Przyczyny uszkodzenia
wątroby u biorcy
przeszczepu

Profilaktyka zakażeń u
biorców przeszczepów
• HSV – acyklowir, gancyklowir, valcyklowir, famcyklowir
• VZV – acyklowir, immunoglobulina anty VZV
• CMV -gancyklowir, valcyklowir, acyklowir,
immunoglobulina anty CMV
• P. carini – biseptol
• Grzyby – flukanazol, nystatyna
• Bakterie – biseptol
• T. Gondii – biseptol, pyrimetamina
• Nocardia – biseptol
• Listeria – biseptol
• Grypa – szczepienie wraz w roku
• HBV - szczepienie lub dawka przypominająca

Leki immunosupresyjne
• Przeciwskazane w ciąży
– CellCept
– Rapamune (sirolimus)
• Mozna stosować
– Cyklosporynę, takrolimus
– Prednison (enkorton)
– azatioprynę

Karmienie piersią po tx a
leki
• Nie można karmić piersią przy
stosowaniu
– Takrolimusa
– Cyklosporyny
– CellCeptu i innych z tej grupy
– Sirolimusa i everolimusa
– Azatiopryny
• Można karmić piersią jedynie przy
monoterapii prednizonem (enkortonem)


Dziękuję za
uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
Wyszukiwarka
Podobne podstrony:
Funkcjonowanie rynku transportu kolejowego w Polsce w 2010 roku
gis woiągi notatki dla studentów 2010 11, GIS-Geograficzne Systemy Informacji
slajdy dla studentów 2010
slajdy dla studentów 2010
INFORMATOR STUDENCKI 2010 2011 (2), STUDIA, WZR I st 2008-2011 zarządzanie jakością, specjalność ZJi
Zadanie-podatki-dla studentów 2010, Ogrodnictwo, Semestr V, Ekonomika, Ekonomika z chomika ;)
Etyka w biznesie, ^ Turystyka i Rekreacja GWSH Katowice, 3 semestr, podstawy przedsiebiorcz, gwsh Mt
slajdy dla studentów 2010
INFORMATOR STUDENCKI 2010 2011, STUDIA, WZR I st 2008-2011 zarządzanie jakością, specjalność ZJiŚ
Faktury Rozporządzenie MF, ^ Turystyka i Rekreacja GWSH Katowice, 3 semestr, podstawy przedsiebiorcz
INF ogloszenie studenci 2010
Funkcjonowanie rynku transportu kolejowego w Polsce w 2010 roku
Rozkład kanałów na transponderach (posortowany według częstotliwości transponderów) [06 12 2010] te
Zadanie transportowe dla studentów
Rozklad kanalow na transponderach (posortowany wg czestotliwosci transponderow) [18 05 2010] te szc
PROGNOZOWANIE NA CWICZENIA DLA STUDENTOW 2010 11 (2)
więcej podobnych podstron