
Leki przeciwwirusowe
(część 1)
Farmakoterapia HIV
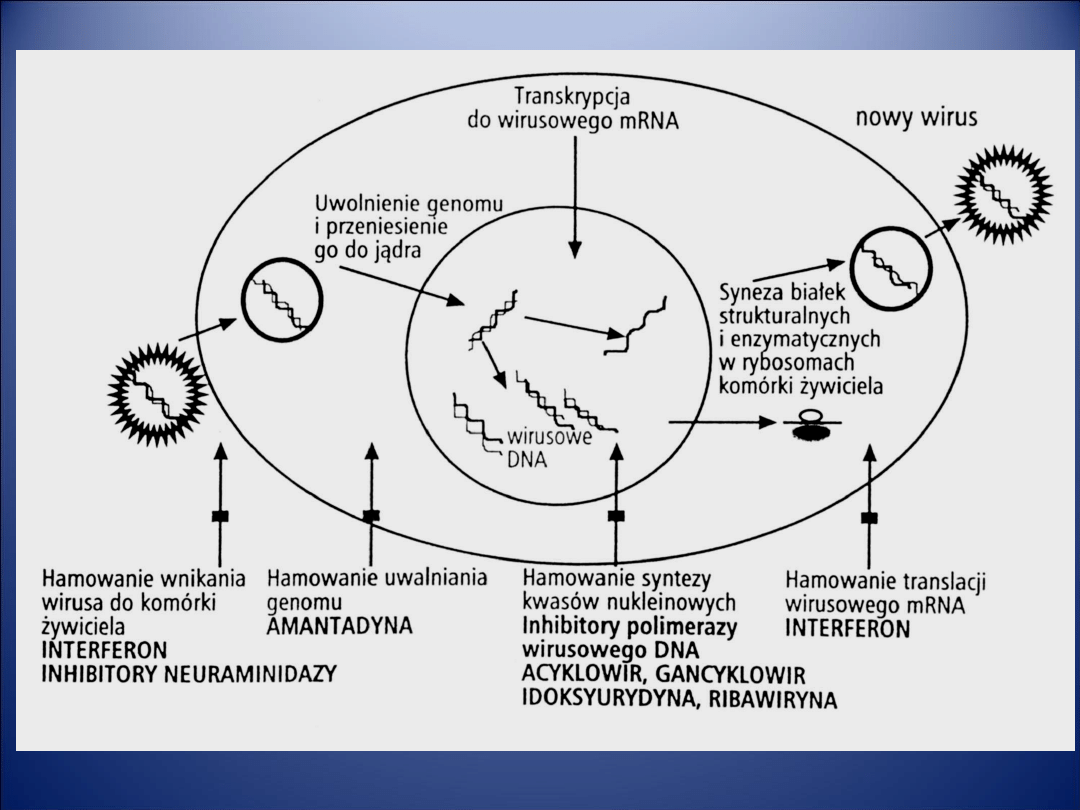

Replikacja wirusa:
• 1. adsorpcja
• 2. penetracja
• 3. wczesna transkrypcja i translacja białek
regulatorowych
• 4. replikacja
• 5. późna transkrypcja i translacja białek
strukturalnych
• 6. dojrzewanie
• 7. uwalnianie
• etapy: 3.4.5 – charakterystyczne tylko dla
wirusa, wymagają swoistych enzymów

Leki przeciwwirusowe:
• inhibitory odwrotnej transkryptazy
–
Inhibitory nukleozydowe
–
Inhibitory nienukleozydowe
• inhibitory proteaz
• hamujące odpłaszczenie (patrz cz. 2)
• inhibitor neuraminidazy (patrz cz. 2)
• analogi nukleozydowe (patrz cz. 2)
• interferony - α , (β, γ) (patrz cz. 2)

Analogi nukleozydowe
inhibitory polimerazy
wirusowego DNA
• acyklowir,
• cidofowir,
• famciklowir,
• ganciklowir,
• idoksyurydyna,
• penciklowir,
• ribawiryna,
• valacyklowir,
• vidarabina

Nienukleozydowe inhibitory
odwrotnej transkryptazy
• delawirdina,
• efawirenz,
• newirapina

Nukleozydowe inhibitory
odwrotnej transkryptazy
• abakawir,
• defowir,
• didanozyna,
• lamiwudyna,
• stawudyna,
• zalcytabina,
• zydowudyna

Inhibitory proteazy
• amprenavir,
• indinawir,
• nelfinawir,
• ritonawir,
• sakwinawir

Aminy cykliczne -
hamują odpłaszczenie
• amantadyna,
• rimantadyna
• tromantadyna

inhibitor neuraminidazy
• zanamiwir,
• oseltamiwir
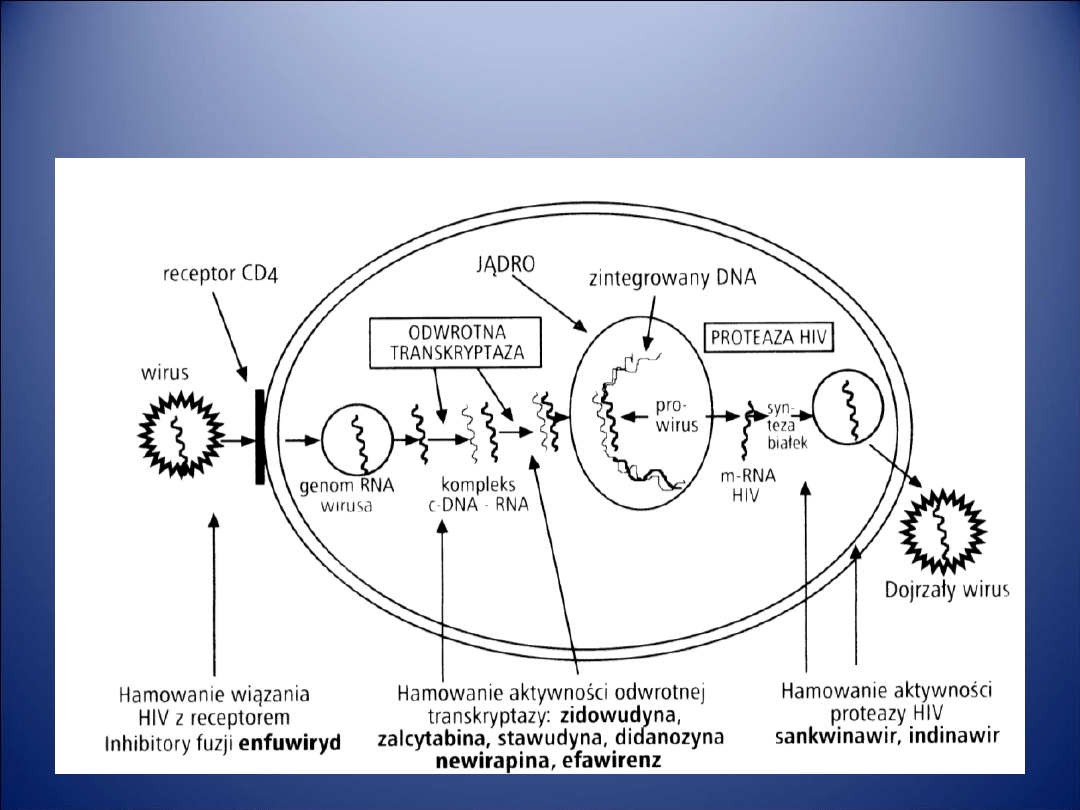
Farmakoterapia HIV

Leczenie HIV
• W leczeniu zespołu nabytego braku odporności
(niedoboru immunologicznego) czyli AIDS,
wywołanego zakażeniem wirusem HIV stosowane
są:
– nukleozydowe i nienukleozydowe inhibitory odwrotnej
transktyptazy;
– inhibitory proteazy HIV;
– inhibitory fuzji (wnikania wirusa do komórek gospodarza).
• HIV, podobnie jak inne wirusy, wnika do komórek
makroorganizmu, a jego specyficznym receptorem
jest glikoproteina błonowa CD4 występująca
głównie na limfocytach T helper, a także
makrofagach i komórkach nerwowych.

Cel kliniczny leczenia
HIV
• Przedłużenie życia oraz poprawa
jakości życia

Wirusologiczny cel
terapii
• Osiągnięcie redukcji wiremii (<20-50 HIV-
RNA kopii/ml) tak szybko jak to możliwe i
na jak najdłużej:
• zatrzymanie progresji choroby
• zapobieganie lub odsunięcie w czasie
lekooporności
• nawet redukcja wiremii do VL<5000 c/ml
zmniejsza znacznie ryzyko rozwoju infekcji
oportunistycznych

Immunologiczny cel
terapii
• Rekonstrukcja immunologiczna jest
dwojaka:
– ilościowa = prawidłowa liczba
limfocytów CD4
– jakościowa = prawidłowa czyli
specyficzna odpowiedź na patogeny

Terapeutyczny cel
leczenia
• Terapia „celowana”, czyli racjonalny
dobór leków ARV daje możliwość
realizacji celów klinicznych,
wirusologicznych i
immunologicznych poprzez:
– utrzymanie opcji terapeutycznej
– zminimalizowanie efektów ubocznych i
toksyczności
– zmaksymalizowanie „adherencji”

Epidemiologiczny cel
terapii
• Redukcja transmisji HIV

Nukleozydowe inhibitory
odwrotnej transkryptazy
• Zydwudyna
• Stawudyna
• Didanozyna
• Zalcytabina
• Lamiwudyna

Zydowudyna
• Pochodna tymidyny, jest pierwszym lekiem z tej grupy
wprowadzonym do leczenia AIDS. Hamuje replikację
wirusa HIV-1, znacznie słabiej HIV-2, działa również na
wirusa HTLV-1
• Zydowudyna wchłania się z przewodu pokarmowego w
około 60%, przenika dobrze do tkanek i płynów
ustrojowych, w płynie mózgowo-rdzeniowym osiąga
stężenia zbliżone do stężenia we krwi, jest szybko
eliminowana z ustroju (okres półtrwania około godz.)
przez nerki w formie nieczynnych farmakologicznie
glukuronianów. Leki hamujące aktywność transferazy
glukuronylowej, takie jak acetaminofen, aspiryna,
indometacyna, probenecid, znacznie zwiększają działania
toksyczne zydowudyny.

Zydowudyna
• Działania niepożądane:
• Zydowudyna powoduje uszkodzenie
szpiku i anemię u około 50% pacjentów.
Ryzyko wystąpienia tych objawów, jak
również stopień ich nasilenia zależy w
dużym stopniu od zaawansowania
choroby, przede wszystkim od ilości
limfocytów CD4 i granulocytów oraz
stężenia hemoglobiny w momencie
rozpoczęcia kuracji zydowudyną.

Zydowudyna
• Działania niepożądane cd:
• Lek może wywołać także:
– bole głowy,
– bezsenność,
– drgawki,
– parestezje,
– nudności,
– wymioty
– hiperpigmentację skóry, błon śluzowych i
paznokci

Stawudyna
• Mechanizm działania, zastosowania,
cechy farmakokinetyczne leku
zbliżone do zydowudyny.
• Z uwagi na większą od niej
toksyczność, ryzyko uszkodzenia
wątroby zapalenia trzustki,
stosowana jest w leczeniu AIDS w
drugiej kolejności.

Stawudyna
• Zydowudyna hamuje fosforylację
stawudyny w zakażonych
komórkach, tym samym znosi jej
działanie przeciwwirusowe.

Didanozyna
• Działa na formy HIV-1 i HIV-2
oporne na zydowudynę.
• Pokarm upośledza jej wchłanianie z
przewodu pokarmowego.

Zalcytabina
• Stosowana u pacjentów nietolerujących
zydowudyny lub w przypadku oporności na
ten lek.
• Środki zawierające glin i magnez hamują
wchłanianie zalcytabiny z przewodu
pokarmowego.
• Lek wywołuje zależną od stosowanej dawki
neutropenię, może wywołać również
zapalenie trzustki oraz zapalenie nerwów
obwodowych.

Lamiwudyna
• Stosowana w leczeniu zakażeń wirusem
zapalenia wątroby typu B, w leczeniu zakażeń
wywołanych HIV stosowana jest w preparatach
złożonych z zidowudyną (Combivir, Trizvir).

• Oceniając kilkunastoletnie stosowanie u
pacjentów z AIDS zydowudyny i jej pochodnych
można stwierdzić, że nie spełniły one w pełni
pokładanych w nich nadziei.
• Nukleozydowe inhibitory odwrotnej transkryptazy
w pewnym stopniu ograniczają liczbę pacjentów
ulegających innym zakażeniom (zakażeniom
oportunistycznym), zmniejszała objawy
neurologiczne towarzyszące AIDS, przedłużają
okres pojawiania się objawów u pacjentów
seropozytywnych, jednakże nie przedłużają
znamiennie życia chorych.

Nienukleozydowe
inhibitory odwrotnej
transkryptazy
• Leki te cechują się dużą swoistością w
stosunku do HIV-1, nie hamują
odwrotnej transkryptazy HIV-2. W
przeciwieństwie do nukleozydowych
inhibitorów, nie wymagają fosforylacji.
• Mechanizm działania polega na
bezpośrednim blokowaniu aktywności
polimerazy DNA, na skutek rozerwania
centrum katalitycznego enzymu.

• Newirapina
• Efawirenz
Nienukleozydowe
inhibitory odwrotnej
transkryptazy

• Nienukleozydowe inhibitory
odwrotnej transkryptazy stosowane
są tylko w leczeniu skojarzonym z
innymi lekami
przeciwretrowirusowymi.

Newirapina
• Dobrze wchłania się z przewodu
pokarmowego, osiągając maksymalne
stężenie we krwi po 4 godz., pokarm nie
upośledza wchłaniania leku.
• W około 60% wiąże się z białkami osocza.
Przenika przez barierę krew-mózg, barierę
łożyskową oraz do mleka kobiet
karmiących. Metabolizowana w wątrobie,
wydalana w postaci glukuronianów przez
nerki z moczem.

Newirapina
• Działania niepożądane: Nudności,
wymioty, biegunka, bóle głowy, bóle
mięśniowe, zmęczenie.
• Do najpoważniejszych; działań,
występujących bardzo rzadko, należy
zespół Stevensa-Johnsona, zespół
toksycznej martwicy naskórka oraz
ciężkie zapalenie i niewydolność wątroby.
• Osóby leczone newirapiną nie powinny
prowadzić, pojazdów mechanicznych.

Efawirenz
• Efawirenz wiąże się z białkami
osocza w około 90%, praktycznie nie
przenika przez barierę krew-mózg.
Wydalany z moczem w postaci
nieczynnych farmakologicznie
glukuronianów.
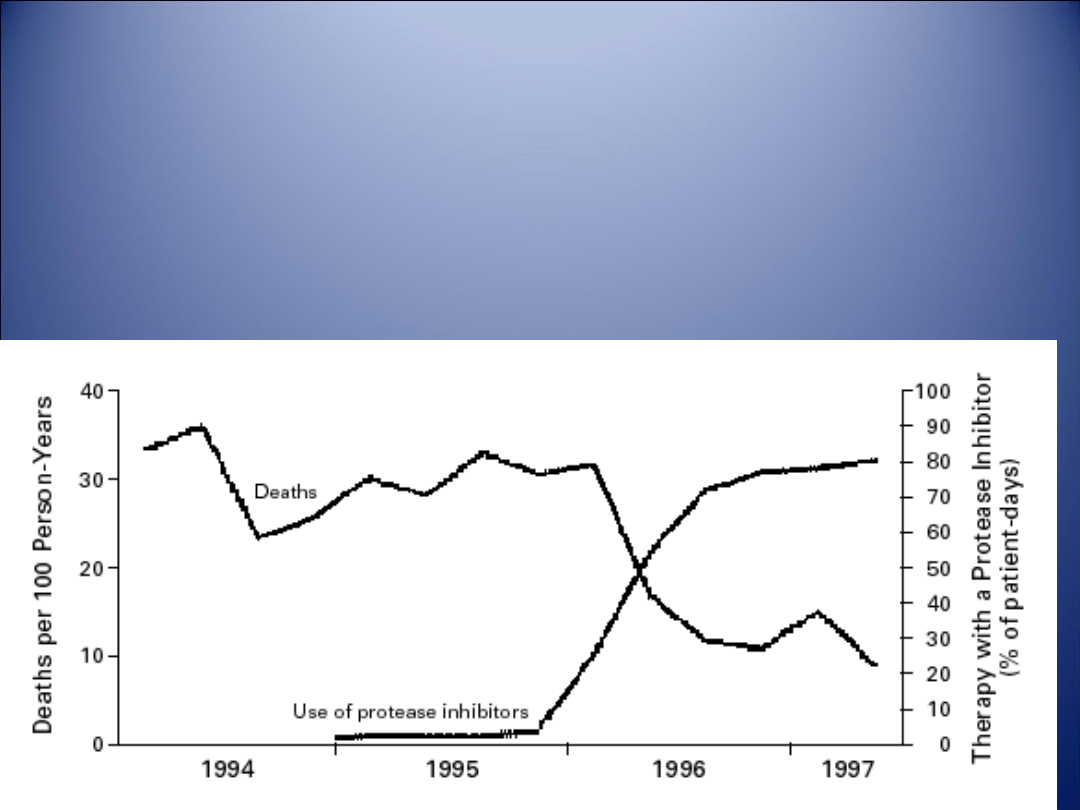
Inhibitory proteaz
Zgony na AIDS a stosowanie
inhibitorów proteazy: Palella F.J. i
wsp., NEJM, 1998,338,853

Inhibitory proteaz
• blokują fragmentację poliprotein
(powstają niezakaźne,
nieprawidłowe strukturalnie wirusy)
• Ritonawir
• Indinavir
• Sankwinawir

Ritonawir
• Lek łatwo wchłania się z przewodu pokarmowego, w
niewielkim stopniu przenika przez barierę krew-mózg.
Metabolizowany w wątrobie, wydalany z żółcią.
• Ritonawir może nasilić działanie wielu równocześnie
stosowanych leków poprzez wypieranie ich z połączeń z
białkami lub przez zahamowanie ich metabolizmu przy udziale
cytochromu P-450. Szczególnie dotyczy to równoczesnego
stosowania:
– Pochodnych benzodiazepiny
– Leków immunosupresyjnych
– Antybiotyków makrolidowych
– Glikokortykosteroidów
– Leków przeciwdepresyjnych
– Neuroleptyki
– Doustne leki przeciw zakrzepowe
– Leki antyarytmiczne

Indinawir
• Wywołuje mniej interakcji niż
ritonawir
• Może spowodować odkładanie się
kamieni nerkowych, z tego względu
zaleca się w czasie kuracji picie
dużej ilości płynów

Sankwinawir
• Pokarm praktycznie hamuje wchłanianie
leku, a efekt ten utrzymuje się przez
około 2 godziny.
• Działania niepożądane: zazwyczaj mają
łagodny charakter – zaburzenia
żołądkowo-jelitowe, mrowienia kończyn,
bóle mięśniowe, bóle głowy. W czasie
leczenia z zalcytabiną może wystąpić
zapalenie trzustki oraz stany depresyjne.

Nelfinavir
• Dobrze wchłania się z przewodu
pokarmowego, maksymalne stężenie
we krwi występuje po 1-2h, w 99%
wiąże się z białkami.
Metabolizowany w wątrobie przez
cytochromy. Wydalany głównie z
kałem, w niewielkim stopniu z
moczem.

• Nukleozydowe i nienukleozydowe
inhibitory odwrotnej transkryptazy oraz
inhibitory proteazy stosowane są łącznie
w leczeniu AIDS, wywierają działanie
synergistyczne w stosunku do HIV, nie
stwierdza się przy tym zwiększenia ich
cytotoksyczności, natomiast w
przypadku terapii skojarzonej wolniej
rozwija się oporność wirusów na leki.

Stosowane połączenia
leków
• Najczęściej stosuje się dwa inhibitory
odwrotnej transkryptazy (oba
nukleozydowe lub jeden nukleozydowy
a drugi nienukleozydowy) skojarzone
z inhibitorem proteazy. Jeśli
niemożliwe jest podanie inhibitora
proteazy, np. z powodu nietolerancji,
stosuje się kombinację trzech
inhibitorów odwrotnej transkryptazy.

• Leczenie takie pozwala na wyraźne
przedłużenie życia pacjentów.
• Jego podstawową wadą jest to, że
jest ono bardzo drogie, a musi być
kontynuowane do końca życia
pacjenta.

Efekty uboczne leczenia
antyretrowirusowego
• Kwasica mleczanowa/stłuszczenie wątroby
• hepatotoksyczność
• Hyperglikemia/insulinooporność
• Zaburzenia dystrybucji tkanki tłuszczowej
(lipodystrofia)
• hyperlipidemia
• osteonekroza, osteopenia i osteoporoza
• wysypki
• Zaburzenia mentalne

Zaburzenia dystrybucji
tkanki tłuszczowej
(lipodystrofia)
*Nieprawidłowe gromadzenie i
rozmieszczenie tkanki tłuszczowej jest
pierwotnie związane z zastosowaniem
inhibitorów proteaz
• Pacjent prezentuje ubytek tkanki
tłuszczowej na kończynach i/lub na
twarzy(„lipoatrophy”) i/lub akumulację
na brzuchu, karku, piersiach
(gynecomastia) oraz tkance podskórnej

Zaburzenia dystrybucji
tkanki tłuszczowej
• Leczenie:
• dieta niskotłuszczowa i
niskowęglowodanowa, aktywność
fizyczna
• testosteron (przyrost masy mięśniowej)
• hormon wzrostu (redukuje akumulację
tłuszczu)
• chirurgia plastyczna
• zmiana schematu leczniczego

Kwasica
mleczanowa/stłuszczenie
wątroby
• niewydolność oddechowa
• objawy niespecyficzne: osłabienie,
bóle mięśniowe, nudności, wymioty,
biegunka, bóle brzucha, utrata wagi
ciała, duszność.

Hyperlipidemia
• Zmiany poziomu lipidów
(hyperlipidemia ze wzrostem LDL
cholesterolu, trójglicerydów,
cholesterolu całkowitego i lipidów)
• Leczenie: dieta, aktywność fizyczna i
redukcja wagi ciała, leki obniżające
stężenie lipidów, odstawienie
inhibitorów proteaz
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
Wyszukiwarka
Podobne podstrony:
88 Leki przeciwreumatyczne część 2
(65) Leki przeciwreumatyczne (Część 1)
(66) Leki przeciwreumatyczne (Część 2)
W 18 Leki przeciwartretyczne
19 Leki przeciwwirusowe część 2
88 Leki przeciwreumatyczne część 2
(65) Leki przeciwreumatyczne (Część 1)
Wykład 18 leki przeciwpadaczkowe
18 Mediatory, leki przeciwhistaminowe
czesc leki przeciwgrzybicze dla studentow
Opioidowe leki przeciwbólowe 2
Leki przeciwdepresyjne
więcej podobnych podstron