
FARMAKOLOGIA
Prof. nadzw. dr hab. Ireneusz Majsterek
Zakład Chronofaramakologii
Wydział Fizjoterapii
Uniwersytet Medyczny w Łodzi

Literatura
1.
Dobrogowski J, Wordliczek J, Medycyna bólu. Red.
Dobrogowski J, Wordliczek J, PZWL, Warszawa 2004.
2.
Januszewicz W, Kokot F. Interna. PZWL, Warszawa
2002.
3.
Kinalski R. Kompendium rehabilitacji i fizjoterapii
Urban & Prtner, Wrocław 2002.
4.
Kostowski W, Herman Z, Farmakologia. Podstawy
farmakoterapii. Red. PZWL, Warszawa 2005.
5.
Kwolk A, Rehabilitacja medyczna. Red. Urban & Prtner,
Wrocław 2004.
6.
Szulc R., Uprawnianie lecznicze krytycznie chorych.
Red. Szulc R., Urban & Prtner, Wrocław 2001.

Środki
znieczulające

Środki znieczulające miejscowo
Środki znieczulające miejscowo działają poprzez
zniesienie przewodzenia bodźców zarówno czuciowych,
jak i ruchowych w celu uzyskania czasowego zniesienia
czucia bez utraty świadomości.
W przeciwieństwie do środków znieczulenia ogólnego
zwykle nie powodują depresji ośrodkowego układu
nerwowego (OUN).

Środki znieczulające ogólnie
Środki znieczulające ogólnie działają na OUN lub na
autonomiczny układ nerwowy, aby dać w efekcie
zniesienie czucia bólu, niepamięć, sen. Użyte same lub
w połączeniu z innymi środkami (np. lekami
stosowanymi w premedykacji) umożliwiają osiągnięcie
optymalnej
głębokości
znieczulenia
w
różnych
zabiegach chirurgicznych.
Środki wziewne znieczulenia ogólnego, szczególnie
eter i podtlenek azotu, zrewolucjonizowały chirurgię po
roku 1846, kiedy ich właściwości znieczulające zostały
uznane przez medycynę.
Środki dożylne znieczulenia ogólnego są używane
głównie do indukcji znieczulenia przed podaniem
silniejszych środków anestetycznych; mogą jednak być
użyte przy niektórych dłuższych zabiegach.

Znieczulenie dożylne
Znieczulenie
zdysocjowane,
np.
znieczulenie
wywoływane ketaminą, powoduje szybkie zniesienie
bólu i niepamięć, przy zachowanych odruchach
krtaniowych.
Neuroleptoanalgezja
jest
wywoływana
przez
łączenie
silnego
narkotycznego
środka
przeciwbólowego z neuroleptykiem oraz podawanymi
wziewnie podtlenkiem azotu i tlenem.
Premedykacja może obejmować podawanie środków
uspokajających, opioidów, środków przeciwlękowych
(ataraktyków) i cholinolitycznych.

ŚRODKI ZNIECZULAJĄCE
MIEJSCOWO

Budowa chemiczna
1. Pod względem budowy każdy środek znieczulenia miejscowego
zawiera w cząsteczce hydrofilną grupę aminową, połączoną
łańcuchem pośrednim z lipofilną grupą aromatyczną.
Jeżeli łańcuch pośredni łączy się z grupą aromatyczną wiązaniem
estrowym, to związek taki jest hydrolizowany przez osoczową
pseudocholinesterazę.
Jeżeli wiązanie jest amidowe, to hydroliza następuje w wątrobie.
Im większa długość łańcucha pośredniego i grupy aminowej, tym
silniejsze działanie i większa toksyczność środka znieczulenia
miejscowego.
2. Środki znieczulające miejscowo należą do słabych zasad, dlatego
są zwykle nierozpuszczalne w wodzie. Leki te mogą być dostępne w
postaci krystalicznej, zwykle jednak są przygotowywane jako
roztwory kwaśnych soli - bardzo dobrze rozpuszczalnych w wodzie i
trwałych.

cd.
3. Przy pH panującym w tkankach leki mogą
występować, w zależności od swojego pKa, zarówno
jako niezjonizowane trzecio- lub drugorzędowe aminy,
jak i w postaci kationu amonowego o ładunku
dodatnim. W pierwszej postaci leki te są lipofilne i
przenikają przez tkankę łączną oraz wnikają do
komórek nerwowych. Kationy zaś - jak się przypuszcza
- są odpowiedzialne za blokowanie powstawania
potencjału czynnościowego przez tworzenie kompleksu
z receptorem błonowym.

Mechanizm działania
1. Środki znieczulające miejscowo zwalniają przewodzenie
impulsów nerwowych przez zmniejszenie szybkości narastania
potencjału czynnościowego i szybkości re-polaryzacji.
2. Podniesienie progu pobudliwości elektrycznej powoduje
całkowity blok przewodzenia.
3.
Środki
znieczulające
miejscowo
blokują
wybiórczo
przewodzenie
przez
wpływ
na
przepuszczalność
błony
komórkowej dla sodu, szczególnie na zależne od napięcia kanały
sodowe. Dwie teorie mogą tłumaczyć mechanizm wpływu na
przepuszczalność błony komórkowej.
Teoria swoistego receptora sugeruje, że środki znieczulające miejscowo
wypierają jony Ca
2+
z miejsca położonego przy kanale sodowym i przez to
blokują przylegly kanał sodowy.
Teoria rozszerzania błony komórkowej sugeruje, że środki znieczulające
miejscowo włączają się dzięki swoim właściwościom lipofilnym w błonę
komórkowa. zapobiegają otwieraniu się porów i dzięki temu wpływają na
przemieszczanie elektrolitów.

4. Odkryto i opisano zróżnicowaną wrażliwość włókien
nerwowych na działanie środków znieczulających
miejscowo.
Najcieńsze bezmielinowe włókna przewodzące ból,
temperaturę
i
impulsy
autonomicznego
układu
nerwowego przewodzą powoli i są w pierwszej kolejności
blokowane przez środki znieczulające miejscowo.
Wrażliwość ta jest odbiciem tzw. długości krytycznej,
która musi być dostępna dla środka znieczulającego.
Cieńsze włókna nerwowe mają proporcjonalnie mniejszą
długość krytyczną konieczną do uzyskania oczekiwanego
efektu.
cd.

Leki stosowane

1. Kokaina
a. Budowa chemiczna.
Kokaina jest estrem
kwasu benzoesowego.
b. Farmakokinetyka
Kokaina jest szybko rozkładana przez esterazy
osoczowe, a jej okres pótrwania wynosi około 1
godziny.
Rozwój tolerancji, nadużywanie i zatrucie mogą
być skutkiem zastosowania nadmiernych dawek.
Kokaina jest metabolizowana we krwi przez
hydrolizę wiązania estrowego na skutek działania
pseudocholinesterazy.
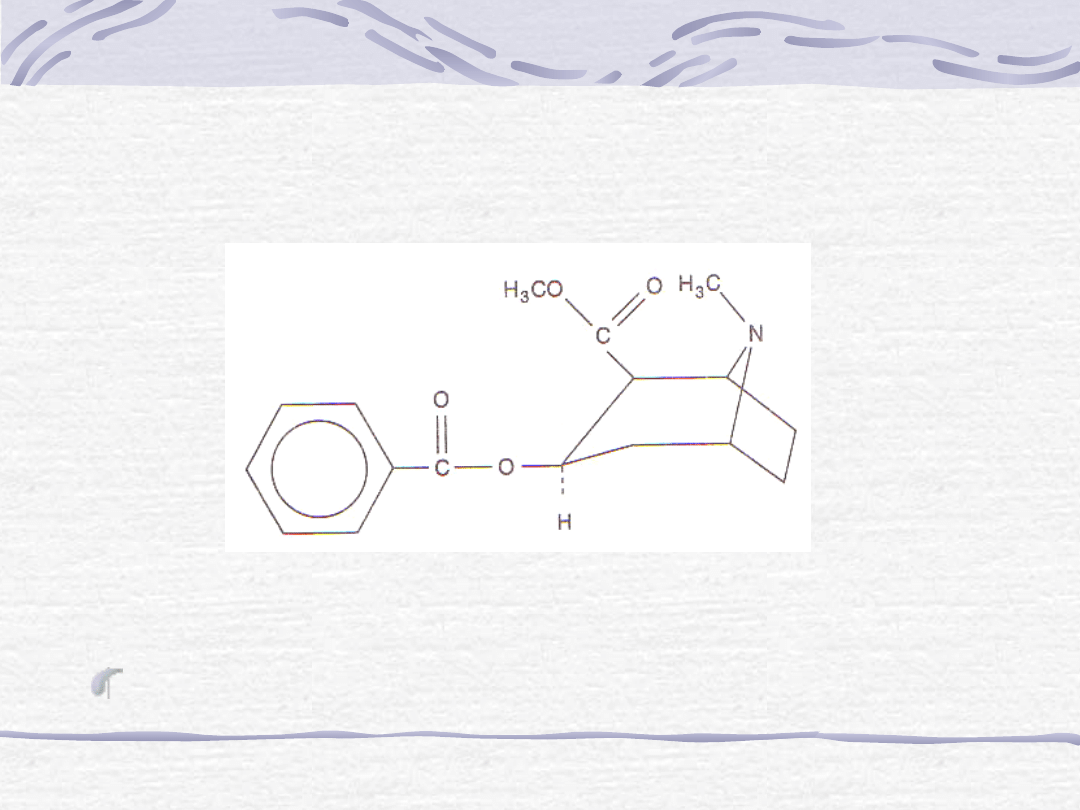
Ryc. Kokaina

c. Działania farmakologiczne. Oprócz
właściwości miejscowo znieczulając zakres
działania kokainy obejmuje:
(1) Wpływ na OUN
Kokaina początkowo powoduje euforię, a czasem dysforię.
Po działaniu początkowym następuje depresja.
(2) Wpływ na układ krążenia
Kokaina blokuje wychwyt katecholamin w zakończeniach
nerwów adrenergicznych.
Powoduje to, wskutek pobudzenia układu współczulnego,
tachykardię i zwężenie naczyń, prowadzące do
nadciśnienia. (Skurcz naczyń zmniejsza śródoperacyjne
krwawienie z błon śluzowych).
(3) Wzrost ciepłoty ciała.
(4) Utrata łaknienia.
cd.

d. Postać i zastosowania lecznicze
Chlorowodorek kokainy jest stosowany w stężeniach
4-10% do znieczulenia powierzchniowego nosa,
gardła, tchawicy i drzewa oskrzelowego.
Kokaina była pierwszym odkrytym środkiem
znieczulenia miejscowego, jednakże jej działanie na
OUN (niebezpieczeństwo nadużywania) i
wprowadzenie silniejszych środków spowodowały
zmniejszenie jej zastosowania klinicznego.
cd.

2. Prokaina [Polocainum]
a. Budowa chemiczna
Prokaina jest estrem kwasu paraaminobenzoesowego
(PABA) i dietylaminoetanolu.
b. Farmakokinetyka
Prokaina wchłania się dobrze po podaniu
parenteralnym i jest szybko metabolizowana przez
pseudocholinesterazę. Charakteryzuje się krótkim
czasem działania.
Lek ten nie działa powierzchniowo.
Prokaina nie powoduje miejscowego podrażnienia i
cechuje się minimalną toksycznością układową.
c.
Działanie
farmakologiczne
oprócz
działania
miejscowo znieczulającego obejmuje też antagonizm między
prokainą a sulfonamidami. Produktem hydrolizy prokainy jest
PABA, hamujący działanie sulfonamidów.

cd.
d. Postacie i zastosowania lecznicze.
Chlorowodorek prokainy jest dostępny zarówno z
dodatkiem epinefryny, jak i bez niej. Epinefryna
zmniejsza szybkość wchłaniania prokainy do
krwiobiegu i w przybliżeniu dwukrotnie przedłuża czas
trwania znieczulenia wywołanego podaną dawką
Roztwory 1-2% są stosowane w znieczuleniu
nasiękowym i w blokadach nerwów obwodowych.
Roztwory 5-20% są używane do znieczulenia
rdzeniowego.
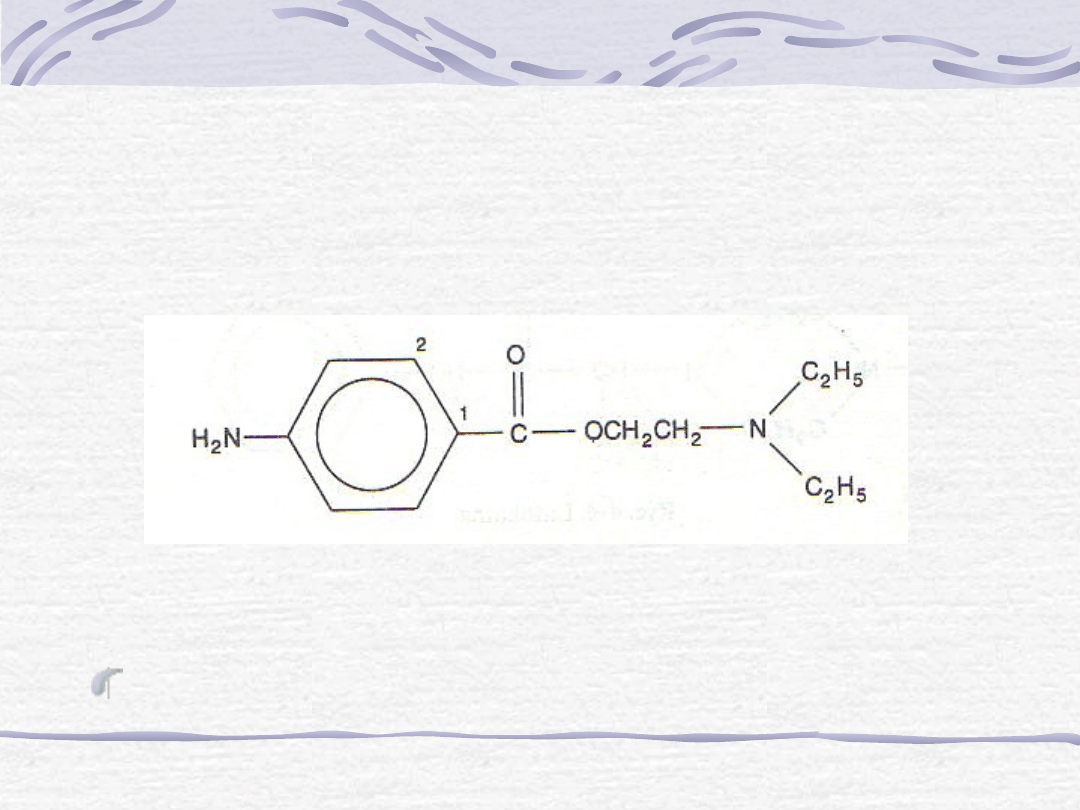
Ryc. Prokaina

3. Tetrakaina
a. Budowa chemiczna.
Tetrakaina jest estrową
pochodną PARA.
b. Farmakokinetyka
Jest w przybliżeniu dziesięciokrotnie silniejsza (i bardziej
toksyczna) od prokainy.
Zaczyna działać po 5 minutach od chwili podania, a czas
działania wynosi od 2 do 3 godzin.
c
. Postacie i zastosowania lecznicze
Chlorowodorek tetrakainy jest powszechnie używanym
środkiem do znieczulenia rdzeniowego, zwykle w połączeniu z
10% dekstrozą; zwiększa to ciężar właściwy roztworu, tak że
jest on cięższy od płynu mózgowo-rdzeniowego.
Roztwór 2% jest używany w znieczuleniach powierzchniowych
błon śluzowych
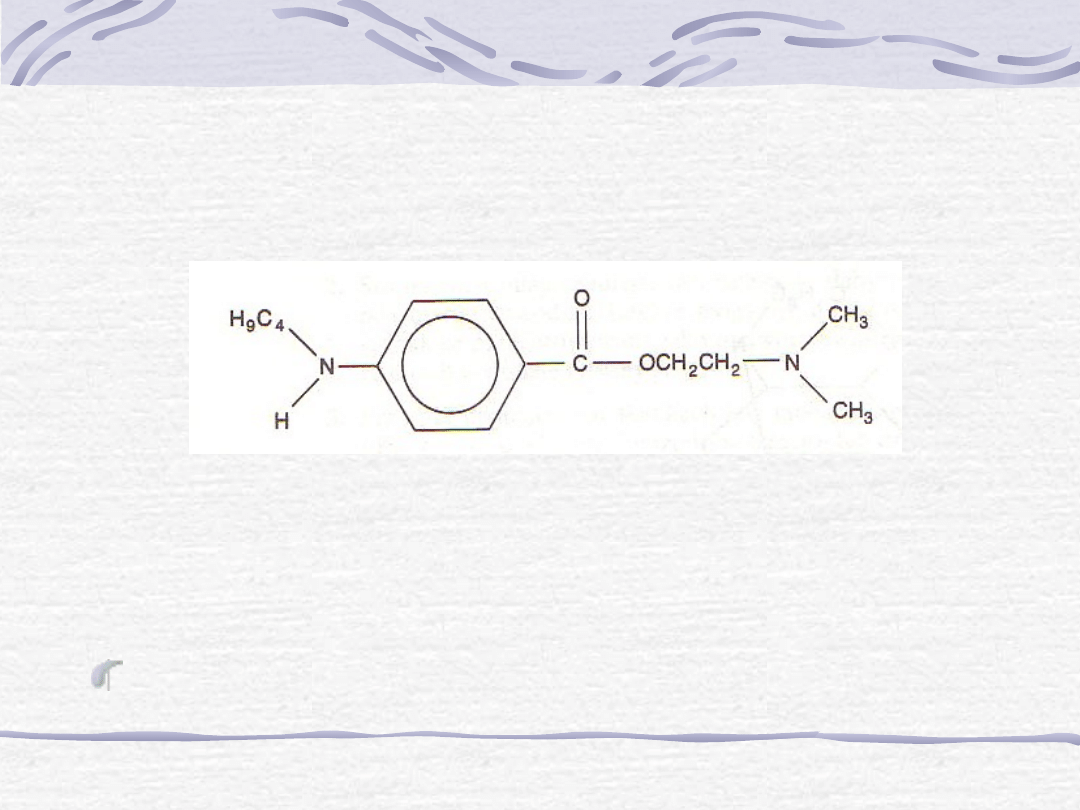
Ryc. Tetrakaina

4. Lidokaina [Lignocainum]
a. Budowa chemiczna.
Lek ten jest amidowym środkiem znieczulającymi
pochodną acetanilidu.
b. Farmakokinetyka
.
Lidokaina jest szybko wchłaniana po podaniu
pozajelitowym i jest metabolizowana w mikrosomach
wątroby przez wieloczynnościową monooksygenazę.
c. Działania farmakologiczne.
szybki początek znieczulenia,
nieznaczne drażnienie miejscowe,
działanie silniejsze i trwające dłużej niż działanie
prokainy,
umiarkowana aktywność przy znieczuleniach
powierzchniowych.

cd.
d. Postacie i zastosowania lecznicze
Głównymi zastosowaniami klinicznymi lidokainy są
użycie jej jako środka znieczulającego miejscowo oraz
podanie dożylne jako środka przeciwanimicznego.
Chlorowodorek lidokainy może być stosowany z
epinefryną lub bez niej.
Roztwór 0,5% stosuje się do znieczulenia nasiękowego.
Roztwór 1-2% jest stosowany do znieczulenia
powierzchniowego i do znieczulenia przewodowego.
Do znieczulenia rdzeniowego używa się lidokainy
w
roztworze 5% lub słabszym.
Do znieczulenia powierzchniowego można stosować
lidokainy w postaci maści, żelu, kremu i roztworów.
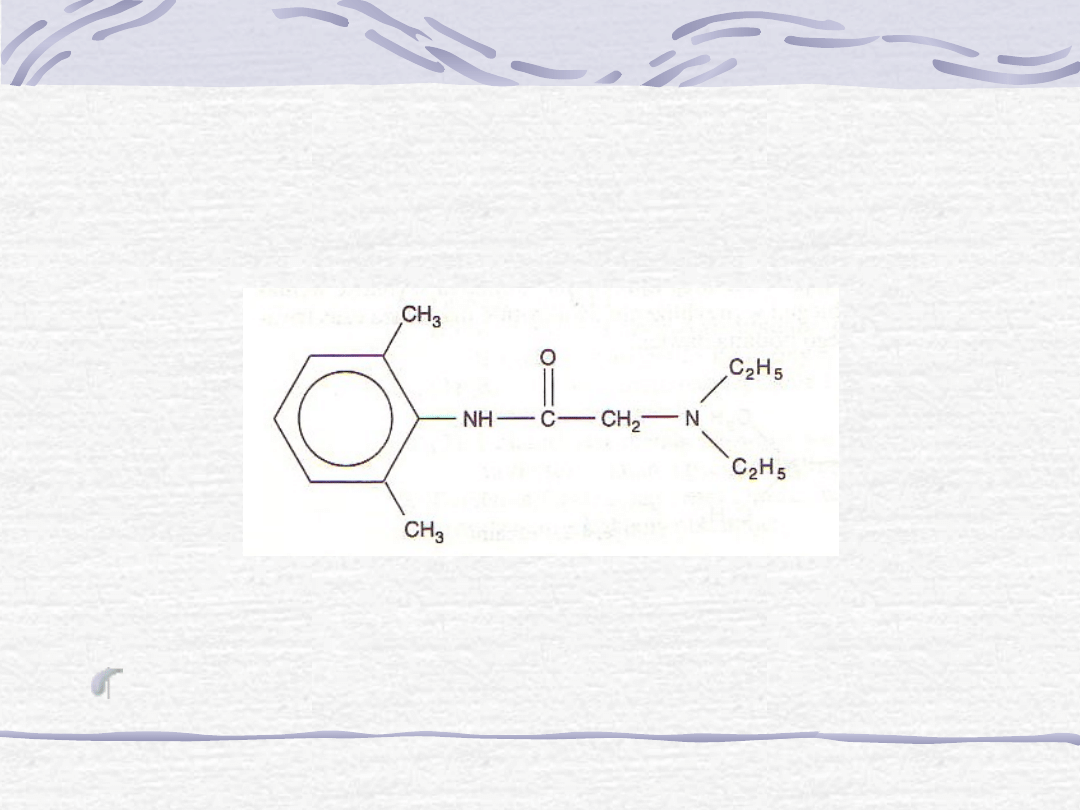
Ryc. Lidokaina

5. Dibukaina
a. Budowa chemiczna.
Lek ten jest podstawionym amidem pochodną chinoliny.
b. Farmakokinetyka
Dibukaina jest silnym środkiem znieczulającym
o długim czasie działania.
Ma bardzo dużą (ogólnoukładową) toksyczność
i jest obecnie stosowana jedynie jako środek
do znieczulenia powierzchniowego.
c. Postacie i zastosowania lecznicze.
Chlorowodorek dibukainy jest stosowany w stężeniu
0,2% do znieczulania błon śluzowych.

6. Prylokaina
a. Budowa chemiczna.
Prylokaina, podobnie jak lidokaina, jest amidowym
środkiem do znieczulenia miejscowego.
b. Farmakokinetyka.
Początek działania jest nieco pożniejszy, a czas
działania nieco dłuższy niż lidokainy.
Najważniejszym z działań niepożądanych prylokainy
jest wywoływanie methemoglobinemii oraz
przesunięcie krzywej dysocjacji tlenu w lewo
[utrudniające uwalnianie tlenu przez hemoglobinę].
c. Postacie i zastosowania lecznicze.
Chlorowodorku prylokainy używa się w znieczuleniach
nasiękowych, przewodowych i rdzeniowych; jest
dostępny w roztworach o stężeniach 1-3%.

7. Etydokaina
a. Farmakokinetyka.
Etydokaina jest podobna do lidokainy, charakteryzuje
się jednak większą siłą i dłuższym czasem działania.
b. Postacie i zastosowania lecznicze.
Etydokaina jest używana klinicznie w
znieczuleniach zewnątrzoponowych, nasiękowych
i przewodowych. Lek ten powoduje zahamowanie
przewodzenia we włóknach motorycznych
wcześniejsze niż we włóknach czuciowych.
Chlorowodorek etydokainy jest dostępny zarówno
z epinefryną, jak i bez niej, w stężeniach od 0,5
do 1,5%.
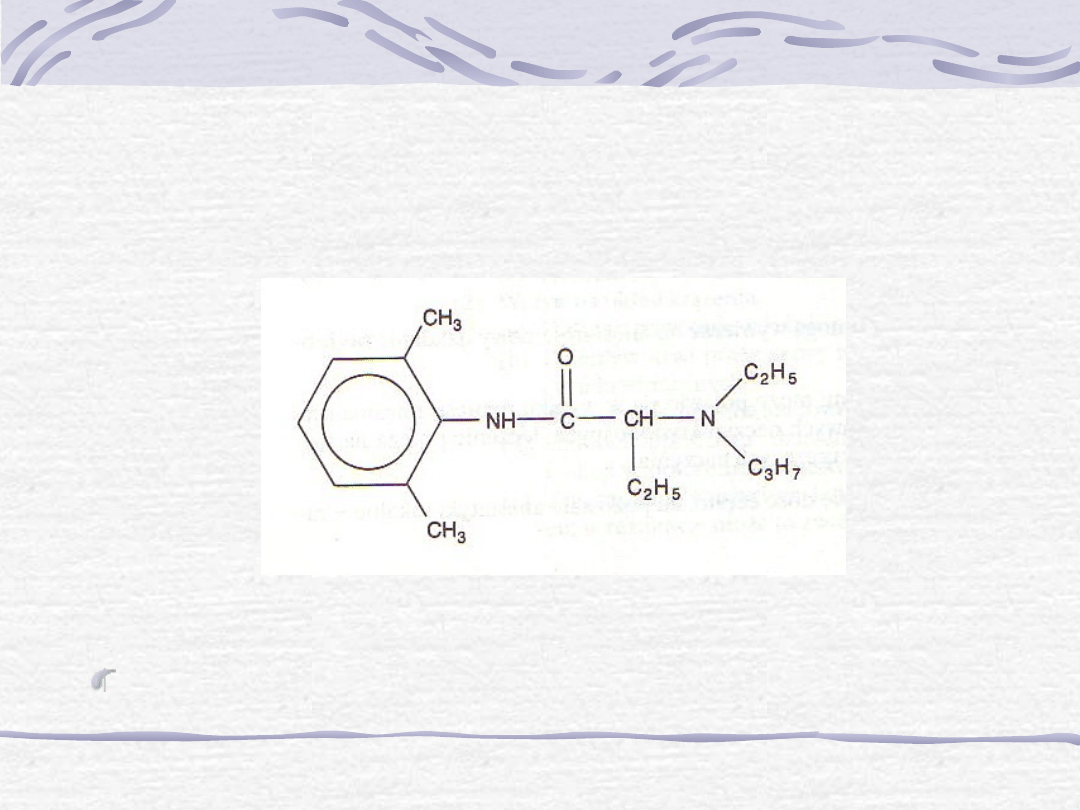
Ryc. Etydokaina

8. Mepiwakaina
a. Budowa chemiczna.
Mepiwakaina, podobnie jak lidokaina, jest środkiem
znieczulającym miejscowo typu amidowego.
b. Farmakokinetyka
Mepiwakaina jest podobna do lidokainy, nie ma jednak jej
właściwości przeciwarytmicznych.
Mepiwakaina zaczyna działać szybciej niż lidokaina, a czas jej
działania jest dłuższy o 20%.
Mepiwakaina jest rzadko stosowana z epinefryną.
c. Postacie i zastosowania lecznicze
Mepiwakaina jest używana głównie w znieczuleniach
nasiękowych i przewodowych. Może być użyta także w
znieczuleniu rdzeniowym.
Chlorowodorek mepiwakainy jest używany w stężeniach od 1 do
4%.
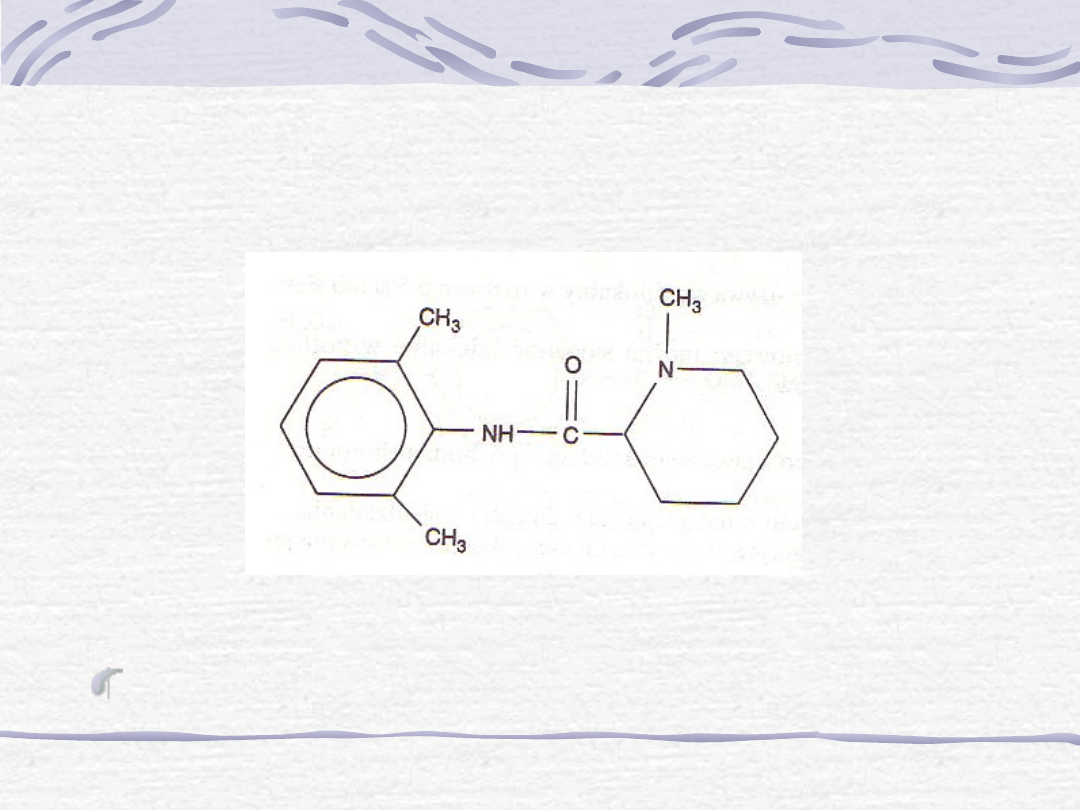
Ryc. Mepiwakaina

9. Bupiwakaina
a. Budowa chemiczna.
Bupiwakaina jest znieczulającym miejscowo amidowym
środkiem, pod względem budowy chemicznej zbliżonym do
mepiwakainy.
b. Farmakokinetyka.
Bupiwakaina jest silniejsza od mepiwakainy, działa również
dłużej, w niektórych sytuacjach ponad 24 godziny. Być może
wynika to ze zwiększonego wiązania przez tkanki. Także początek
działania występuje później niż w razie podania mepiwakainy.
Toksyczność jest zbliżona do toksyczności tetrakainy, donoszono
jednak o przypadkach zatrzymania akcji serca związanych z
podaniem w położnictwie 0,75% roztworu bupiwakainy
zewnątrzoponowo.
c. Postacie i zastosowania lecznicze.
Chlorowodorek bupiwakainy jest stosowany glównie w
znieczuleniach przewodowych, w stężeniach od 0,25% do 0,75%.

Uogólnione
działania
niepożądane
środków
znieczulających miejscowo
wynikają z wchłonięcia toksycznej ich ilości do
krwiobiegu. Dodanie epinefryny - środka zwężającego naczynia - do optymalnego stężenia
środków znieczulających miejscowo zmniejsza ilość wchłanianego środka i może osłabić
toksyczny wpływ na organizm.
Napady drgawek, wynik wchłonięcia się środków znieczulających miejscowo i
pobudzenia OUN, są najważniejszym działaniem niepożądanym. Drgawki, jeżeli
stąpią, leczy się podstawowymi środkami, m.in. wentylacją, natlenianiem i
diazepamem, podanym dożylnie.
Niewydolność oddechowa, wtórny skutek depresji OUN, pojawia się w późniejszym
stadium zatrucia.
Środki znieczulenia ogólnego mogą wywierać na mięsień sercowy działanie podobne
do działania chinidyny.
Hipotensja jest późnym efektem; może pojawić się w wyniku depresji mięśnia
sercowego i rozszerzenia obwodowych naczyń krwionośnych; leczenie polega na
stosowaniu odpowiednich leków kurczących naczynia.
Uczulenie na prokainę zdarza się dość często, na pozostałe anestetyki lokalne -
raczej rzadko.

ŚRODKI ZNIECZULENIA
OGÓLNEGO

Środki wziewne znieczulenia
ogólnego
1. Rozważania ogólne
Zależność pomiędzy podaną dawką środka wziewnego
znieczulenia ogólnego a efektem ilościowym jest opisywana
jako najmniejsze stężenie anestetyczne, tzw. MAC
(minimum alveolar concentration). MAC jest takim
stężeniem środka znieczulającego w powietrzu pęcherzyków,
przy ciśnieniu powietrza równym 1 atmosferze, przy którym
50% znieczulanych osób nie poruszy się podczas
zastosowania standardowego bodźca bólowego. MAC jest
używany jako miara siły działania wszystkich środków
wziewnych znieczulenia ogólnego.
Stężenie osiągnięte przez środek wziewny znieczulenia
ogólnego we krwi lub w tkankach wynika z jego
rozpuszczalności i ciśnienia cząstkowego. Rozpuszczalność
środka jest wyrażana najczęściej za pomocą takich terminów
jak współczynnik rozdziału krew : gaz lub tkanka : krew.

Środek mający współczynnik rozdziału krew : gaz równy 2 osiągnie
dwukrotnie większe stężenie we krwi niż w fazie gazowej, jeśli ciśnienie
cząstkowe będzie takie samo w obu fazach, tzn. jeśli będzie w stanie
równowagi.
Współczynnik rozdziału krew : gaz cechujący bardzo dobrze rozpuszczalne
środki znieczulające, np. eter, sięga nawet 12. W stosunkowo słabo
rozpuszczalnych, np. w podtlenku azotu, współczynnik ten jest mniejszy niż
1.
Im niższy współczynnik rozdziału krew : gaz anestetyku, tym
szybciej nastąpi indukcja znieczulenia wywołana przez ten środek,
ponieważ wysoka rozpuszczalność w sposób ciągły obniża pęcherzykowe
ciśnienie gazu.
Stopień rozpuszczalności większości środków wziewnych w tkankach nie
zawierających tłuszczu jest zbliżony do stopnia rozpuszczalności tych
środków we krwi, wskutek czego współczynnik rozdziału tkanka : krew
często zbliża się do 1.
Z drugiej strony większość środków znieczulających osiąga w stanie
równowagi znacznie większe stężenie w tkance tłuszczowej niż we krwi.
cd.

2. Halotan
a. Farmakokinetyka
Halotan o współczynniku MAC równym 0,75% jest silnym środkiem znieczulenia
ogólnego.
Halotan nie ma wyraźnych zdolności znoszenia bólu, dlatego najczęściej jest
używany razem z innym środkiem znieczulającym.
b. Działanie farmakologiczne
(1) Wpływ na układ krążenia
Halotan powoduje zależnie od dawki obniżenie ciśnienia tętniczego.
Przepływ krwi przez skórę może wzrosnąć na skutek rozszerzenia naczyń
krwionośnych.
Kurczliwość mięśnia sercowego jest osłabiona.
Halotan upośledza działanie norepinefryny, dlatego przeciwdziała reakcji
współczulnej na niskie ciśnienie tętnicze.
Znieczulenie z użyciem halotanu tłumi czynność współczulną w sercu; w rezultacie
może to zwolnić akcję serca.
Chociaż niemiarowość jest rzadka, halotan może nasilić automatyzm serca. Stan
taki mogą zaostrzyć: agoniści układu adrenergicznego, choroby serca,
niedotlenienie i nieprawidłowe stosunki elektrolitowe.

(2) Wpływ na układ oddechowy
Oddech staje się szybki i płytki, następuje więc zmniejszenie objętości
minutowej.
Powoduje to zmniejszenie reakcji oddychania na dwutlenek węgla. Działanie
to jest uważane za wynik zahamowania ośrodkowych chemoreceptorów.
Halotan wywołuje rozszerzenie oskrzelików.
(3) Wpływ na ośrodkowy układ nerwowy
W zapisie EEG w miarę pogłębiania się znieczulenia halotanem fale szybkie o
niskim napięciu są zastępowane falami wolnymi o wysokim napięciu.
Naczynia krwionośne mózgu rozszerzają się, zwiększając przepływ mózgowy
krwi i ciśnienie płynu mózgowo-rdzeniowego. Mogą wystąpić nieprawidłowa
dystrybucja mózgowego przepływu krwi i nieprawidłowy metabolizm.
Bardzo często występują dreszcze.
(4) Wpływ na nerki
Halotan powoduje zmniejszenie przepływu krwi przez nerki i w efekcie
obniżenie filtracji kłębuszkowej do 50% wartości normalnych.
Skutki te mogą być łagodzone przez odpowiednie nawodnienie organizmu.
cd.

(5) Wpływ na wątrobę
Halotan upośledza funkcje wątroby. Działanie to jest szybko odwracane z chwilą
zakończenia podawania halotanu.
Po zastosowaniu znieczulenia halotanem może wystąpić martwica wątroby, której
nie potrafimy powiązać z żadną znaną etiologią.
Po upływie 2-5 dni od zabiegu u zaatakowanych pacjentów rozw jają się: gorączka, brak
łaknienia i wymioty. Zespół ten jest znam jako pohalotanowe zapalenie wątroby
(halothane hepatitis).
Pojawiają się charakterystyczne dla zapalenia wątroby zaburzenia biochemiczne i
eozynofilia.
Pohalotanowe zapalenie wątroby występuje u jednej na 7000 osób znieczulanych z
użyciem halotanu, a umieralność wynosi 20-50%
Jest prawdopodobne, że wywołane przez halotan uszkodzenie wątroby jest pochodzenia
metabolicznego. Sugeruje się możliwość genetycznie uwarunkowanej wrażliwości; być
może okaże się, że metabolizm halotanu jest zdeterminowany genetycznie.
Cechami zwiększającymi prawdopodobieństwo wystąpienia uszkodzenia wątroby są:
średni wiek, powtarzane w krótich odstępach czasu podawanie halotanu, otyłość, płeć
żeńska. Wcześniej istniejące schorzenia wątroby nie zaostrzają się pod wpływem
halotanu.
Wydaje się, iż dzieci nie są wrażliwe na uszkodzenia wątroby powodowane przez halotan.
cd.

(6) Wpływ na mięśnie
Halotan powoduje zwiotczenie mięśni szkieletowych za
pośrednictwem mechanizmu zarówno ośrodkowego, jak i
obwodowego.
Wydaje się, że halotan zwiększa wrażliwość płytki nerwowo-
miçśniowcj na działanie środków blokujących kompetycyjnie
przewodzenie nerwo-mięśniowe.
Halotan powoduje zmniejszenie kurczliwości mięśnia
gładkiego macicy.
Halotan, podobnie jak wszystkie silnie działające środki
wziewne znitczulenia ogólnego, może wyzwolić złośliwą
hipertermię, stan potencjnie śmiertelny; możliwość jego
wystąpienia ma być dziedziczona jako cecha autosomalna,
dominująca. Polega ona na gwałtownym podniesieniu
ciepłoty ciała i wystąpieniu objawów nasilenia metabolizmu
w mięśniach w odpowiedzi na znieczulenie.
cd.

c. Wydalanie
W przybliżeniu 70% halotanu jest eliminowanych z organizmu w ciągu
pierwszych 24 godzin po podaniu, w postaci nie zmienionej, razem z
wydychanymi gazami.
W przybliżeniu 5% halotanu jest metabolizowanych przez układ
cytochromu P-450, znajdujący się w siateczce endoplazmatycznej
wątroby.
d. Zastosowania lecznicze
Halotan jest silnie działającym, niepalnym środkiem znieczulenia
ogólnego, ze stosunkowo wysokim współczynnikiem rozdziału krew : gaz.
Wskutek tego wprowadzenie do znieczulenia oraz wybudzenie z niego
mogą być przedłużone.
Halotan nie drażni krtani, dlatego wprowadzenie do znieczulenia za
pomocą tego środka jest łagodne, a skurcz oskrzeli występuje rzadko.
Stosowanie halotanu jest często uzupełniane przez podanie tiopentalu w
celu indukcji znieczulenia. Zwykle razem z halotanem stosuje się
podtlenek azotu, tlen i środki zwiotczające mięśnie.
Halotan jest środkiem znieczulającym bezpiecznym dla dzieci.
cd.

3. Enfluran
a. Farmakokinetyka
Enfluran ma MAC równy 1,68%.
Enfluran łagodnie pobudza wydzielanie śliny i śluzu w tchawicy
i
w
oskrzelach,
powoduje
zahamowanie
odruchów
krtaniowych.
b. Działanie farmakologiczne
(1) Wpływ na układ oddechowy
Enfluran powoduje zależną od dawki depresję oddychania.
Przy dawce enfluranu odpowiadającej poziomowi 1 MAC
reakcje układu oddechowego na niedotlenienie i
hiperkapnię są słabsze niż w razie zastosowania halotanu.
Enfluran powoduje rozszerzenie oskrzeli i zapobiega ich
skurczowi.

(2) Wpływ na układ krążenia
Zależne od dawki obniżenie ciśnienia tętniczego krwi oraz zahamowanie
odpowiedzi z baroreceptorów są podobne do wywoływanych przez halotan.
Zmniejszenie kurczliwości mięśnia sercowego jest zależne od dawki i
zbliżone do powodowanego przez halotan.
Zwykle nie dochodzi do zwolnienia akcji serca w trakcie stosowania
enfluranu, a pojemność minutowa serca maleje w mniejszym stopniu niż
po zastosowaniu halotanu.
Enfluran rzadziej wywołuje niemiarowość serca i słabiej uczula mięsień
sercowy na działanie amin katecholowych niż halotan.
(3) Wpływ na ośrodkowy układ nerwowy
(a) Znieczulenie enfluranem może prowadzić do wystąpienia cech
elektroencefalograficznych
charakterystycznych
dla
aktywności
drgawkowej lub do jawnych napadów drgawkowych.
(b) Enfluran powoduje rozszerzenie naczyń mózgowych i podnosi ciśnienie
wewnątrzczaszkowe, dopóki ciśnienie tętnicze pozostaje na normalnym
poziomie.
cd.

(4) Wpływ na nerki
Na poziomie 1 MAC znieczulenie za pomocą enfluranu powoduje
zmniejszeniu przepływu krwi przez nerki i zmniejszenie filtracji
kłębuszkowej, zbliżone do powodowanego przez halotan.
Fluorek, będący produktem biotransformacji enfluranu, wykazuje
małą toksyczność wobec nerek lub nie wykazuje jej w ogóle.
(5) Wpływ na wątrobę
Opisano upośledzenie funkcji wątroby, ale jest ono zwykle
odwracalne.
Spotyka się również doniesienia o przypadkach martwicy wątroby,
zwłaszcza po powtarzanym podawaniu enfluranu.
(6) Wpływ na mięśnie
Enfluran powoduje zniesienie napięcia mięśni poprzecznie
prążkowanych, wystarczające do przeprowadzenia większości
zabiegów chirurgicznych; działa on bezpośrednio na płytkę ruchową.
Enfluran zwiotcza mięsień gładki macicy.
cd.

c. Wydalanie
Około 80% enfluranu jest wydalanych w postaci nie
zmienionej wraz z wydychanym powietrzem.
Właściwy enfluranowi współczynnik rozdziału tłuszcz : gaz
jest mniejszy niż innych halogenowych środków
znieczulających; dzięki temu enfluran jest szybciej usuwany
z tkanki tłuszczowej.
Około 5% enfluranu jest metabolizowanych w wątrobie. Przy
tym uwalniany jest jon fluorkowy.
d. Zastosowania lecznicze
Enfluran jest silnym środkiem znieczulenia ogólnego.
Częstość występowania niemiarowości serca jest przy jego
stosowaniu mniejsza niż przy stosowaniu halotanu.
Enfluran jest środkiem skuteczniej zwiotczającym mięśnie
szkieletowe niż halotan; w przeciwieństwie do halotanu
może jednak powodować aktywność drgawkową.
cd.

4. Izofluran [Forane
] jest anestetykiem z wyboru spośród
dwualkilohaloeterów (lotnych środków znieczulających, takich
jak Enfluran i Izofluran).
a. Działanie farmakologiczne
Izofluran jest izomerem enfluranu i ma podobne do niego właściwości
fizyczne.
Powoduje znaczne upośledzenie oddychania.
Objçtośé minutowa serca może wzrosnąć z powodu hiperkapnii,
będącej z kolei efektem upośledzenia oddychania.
Izofluran, zmniejsza opór obwodowych naczyń krwionośnych;
rezultatem jest spadek ciśnienia tętniczego.
Izofluran nie uczula mięśnia sercowego na działanie amin
katecholowych i rzadko powoduje niemiarowość serca.
Jest lepszym środkiem zwiotczającym mięśnie niż halotan i enfluran.
b. Zastosowania lecznicze. W przeciwieństwie do enfluranu
izofluran nie powoduje aktywności drgawkowej; w przeciwieństwie
do halotanu - nie uczula mięśnia sercowego na działanie
epinefryny i nie wywołuje niemiarowości.
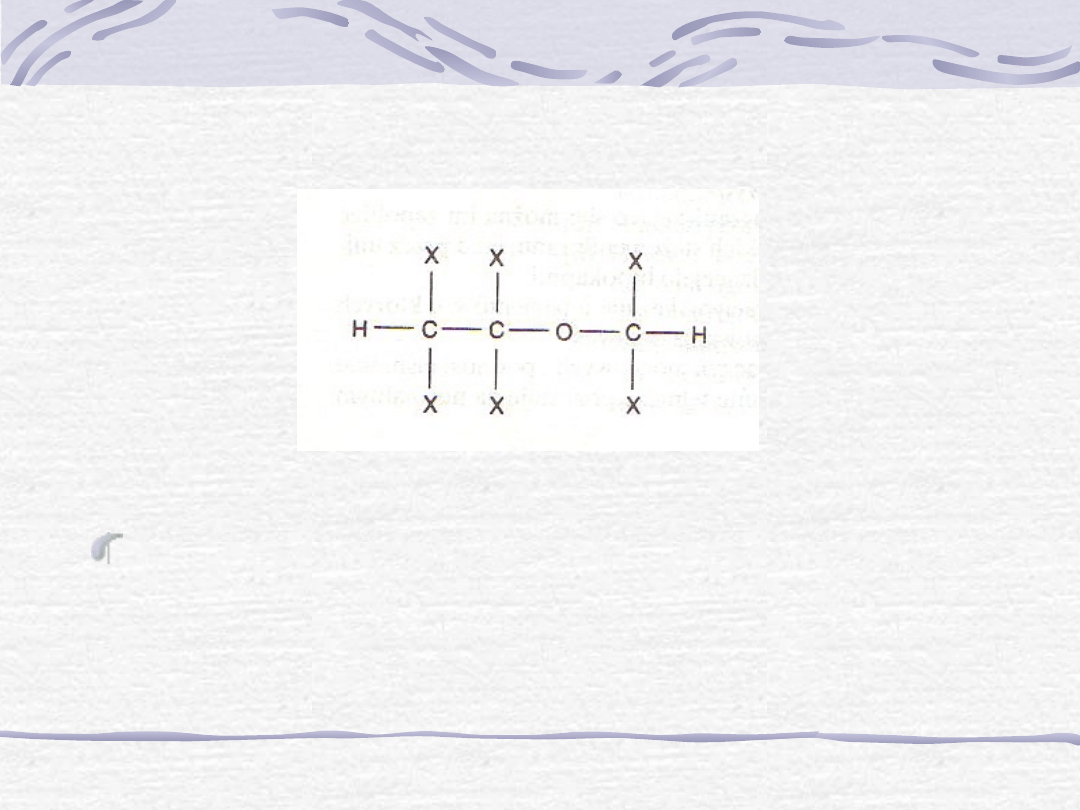
Ryc. Budowa dwualkilohaloeterów.
Halogenem (X) może być zarówno
chlor, jak i fluor

5. Podtlenek azotu
a. Farmakokinetyka
Podtlenek azotu (N
2
0)
jest nieorganicznym, obojętnym gazem
podtrzymującym spalanie.
MAC podtlenku azotu wynosi 105,2%. Oznacza to, że aby można
było osiągnąć poziom 1 MAC tego leku, wymagane jest
nadciśnienie. Do podtrzymania znieczulenia potrzebne jest
stężenie podtlenku azotu wynoszące 75-80%.
Podtlenek azotu, użyty jako jedyny środek znieczulający, nie jest
skuteczny w anestezji. Próba użycia go w ten sposób prowadzi do
niedotlenienia. Żeby za pomocą tego środka osiągnąć całkowite
znieczulenie, należy podać opioidy (w celu uzupełnienia działania
przeciwbólowego), tiopental (aby spowodować uśpienie) oraz
zastosować środki blokujące przewodnictwo nerwowo-mięśniowe
(w celu uzyskania zwiotczenia mięśni).
Podtlenek azotu zapewnia wyraźne zniesienie bólu, jeżeli jest
łączony z silniejszymi środkami wziewnymi znieczulenia ogólnego,
np. z enfluranem lub halotanem.

b. Działanie farmakologiczne
(1) Wpływ na układ oddechowy
Wpływ podtlenku azotu na układ oddechowy jest
minimalny, dopóki jego stężenie nie przekracza 50%.
Jeżeli jednak podtlenek azotu jest łączony z tiopentalem
lub z innym środkiem anestetycznym w celu indukcji
znieczulenia, to reakcja oddychania na pobudzenie
dwutlenkiem węgla jest hamowana w większym stopniu,
niż gdy stosowany jest wyłącznie tiopental lub wyłącznie
inny środek znieczulający.
(2) Wpływ na układ krążenia.
Jeżeli podtlenek azotu jest łączony z silnym środkiem
wziewnym znieczulenia ogólnego, to pobudzenie układu
współczulnego powoduje podniesienie ciśnienia
tętniczego, zwiększenie oporu obwodowych naczyń
krwionośnych i zmniejszenie pojemności minutowej serca.
cd.

c. Wydalanie
Podtlenek azotu jest eliminowany przede wszystkim
przez płuca.
Nie wiadomo, jaka część podtlenku azotu ulega
biotransformacji.
d. Zastosowania lecznicze
Podtlenek azotu jest silnym, ważnym i - co
najistotniejsze - dobrze tolerowanym środkiem
znoszącym ból. Początek działania, podobnie jak i
wybudzenie, następuje szybko. Z tego powodu środek
ten jest często stosowany w ambulatoryjnych
zabiegach stomatologicznych.
Podtlenek azotu jest używany jako uzupełnienie
silniejszych środków znieczulających. W tej roli jest
prawdopodobnie najszerzej stosowanym środkiem
znieczulenia ogólnego.
cd.

e. Działania niepożądane
(1) Z powodu wysokiego ciśnienia cząstkowego we krwi oraz niskiego współczynnika
rozdziału krew : gaz, podtlenek azotu dyfunduje do jam ciała zawierających powietrze i
może zwiększyć ciśnienie w nich panujące lub powiększyć objętość gazu w
przestrzeniach powietrznych. Może to spowodować:
rozdęcie jelit,
powiększenie lub pęknięcie torbieli płucnej,
pęknięcie błony bębenkowej w przypadku niedrożności ucha środkowego,
obecność gazu w czaszce (pneumocephalus).
Gdy podtlenek azotu jest rozpuszczony we krwi, może zwiększyć objętość zatorów
powietrznych.
Niedotlenienie dyfuzyjne (diffusion hypoxia) może nastąpić pod koniec znieczulenia z
zastosowaniem podtlenku azotu, jeżeli pacjent nagle zacznie oddychać powietrzem
atmosferycznym. Niedotlenienie to jest powodowane przez nagłą dyfuzję podtlenku azotu z
tkanek do krwiobiegu i dalej do pęcherzyków płucnych, gdzie obniża ciśnienie pęcherzykowe i
w wyniku tego zmniejsza nasycenie tlenem krwi tętniczej. Tej sytuacji można zapobiec przez
podawanie 100% tlenu przez krótki czas w końcowej fazie znieczulenia z użyciem podtlenku
azotu.
Użyciu podtlenku azotu towarzyszą bardzo często pooperacyjne mdłości i wymioty.
Może nastąpić inaktywacja witaminy B12.
Opisano leukopenię związaną z nadużywaniem podtlenku azotu.
Podtlenek azotu jest przeciwwskazany u kobiet w ciąży oraz u pacjentów poddanych
immunosupresji i pacjentów z anemią złośliwą.
cd.

6. Eter dietylowy
a. Farmakokinetyka. Eter dietylowy jest bardzo łatwo palnym, wybuchowym
środkiem znieczulenia ogólnego, który właściwie został zastąpiony anestetykami
halogenowymi.
b. Działanie farmakologiczne
(1) Wpływ na układ oddechowy
Eter dietylowy nasila aktywność układu współczulnego, co prowadzi do
rozszerzenia oskrzeli.
Reakcja układu oddechowego na dwutlenek węgla, choć zmniejszona, jest
podtrzymywana przez odruchowe pobudzenie pochodzące z obwodu.
(2) Wpływ na układ krążenia
Chociaż eter dietylowy jest środkiem działającym depresyjnie na mJesieú
sercowy, pojemność minutowa serca i ciśnienie tętnicze krwi utrz
y
mują się
na stałym poziomie dzięki pobudzeniu układu współczulnego_
Podawanie eteru powoduje blokadę nerwów błędnych, prowadzącą do
przyspieszenia akcji serca
.
(3) Wpływ na nerki. Eter dietylowy jest środkiem silnie stymulującym
wytwarzanie hormonu antydiuretycznego.

4) Wpływ na wątrobę.
Pobudzenie układu współczulnego powoduje nasilenie
glikogenolizy w wątrobie.
(5) Wpływ na mięśnie
Eter dietylowy jest środkiem dobrze zwiotczającym mięśnie
szkieletowe, ponieważ wywiera depresyjny wpływ na
ośrodkowy układ nerwowy - szlaki przewodzące bodżce w
obrębie rdzenia kręgowego.
Dodatkowo eter ma właściwości kuraropodobne,
pozwalające obniży: dawki środków blokujących
przewodnictwo nerwowo-mięśniowe. Wiele antybiotyków
aminoglikozydowych potęguje to działanie.
c. Działania niepożądane. Gdy eter jest wykorzystywany
jako jedyny środek wywołujący indukcję znieczulenia,
powoduje nasilenie wydzielania śliny, wymioty i skurcz
krtani.
cd.

Znieczulenie dożylne

Neuroleptoanestezja
a. Rozważania ogólne
Neuroleptoanalgezja jest stanem osiąganym
przez zastosowanie środka neuroleptycznego w
połączeniu z silnym środkiem narkotycznym.
Dodanie do tego połączenia podtlenku azotu i
tlenu wywołuje stan nazwany
neuroleptoanestezją.
Środkami najczęściej używanymi w celu
osiągnięcia neuroleptoanalgezji są droperydol
(pochodna butyrofenonu) i fentanyl (opioid).
Lekiem gotowym, będącym połączeniem tych
dwóch środków, jest preparat Innovar
[Thalamonal].

b. Działanie farmakologiczne
(1) Wpływ na układ oddechowy
Droperydol w niewielkim stopniu zmniejsza częstość
oddechów, lecz jednocześnie zwiększa objętość
oddechową.
Fentanyl zmniejsza zarówno częstość oddechów, jak i
objętość oddechową.
Silne hamowanie czynności układu oddechowego w
działaniu tych dwóch leków trwa dłużej niż ich działanie
przeciwbólowe.
(2) Wpływ na układ krążenia
Droperydol może wywoływać umiarkowaną blokadę
receptorów a układu adrenergicznego, powodując spadek
ciśnienia tętniczego.
Fentanyl ma działanie parasympatykomimetyczne, mogące
powodować zwolnienie akcji serca i obniżenie ciśnienia
tętniczego.
Innovar [Thalamonal] może powodować zwolnienie akcji
serca. Jednakże rzadko wywołuje inne zaburzenia rytmu.
Na ogół jego działanie na układ krążenia jest niewielkie.
cd.

c. Zastosowania lecznicze
Fentanyl powinien być podawany w powolnym wlewie
dożylnym (trwającym ponad 5-10 minut), ponieważ szybkie
wstrzyknięcie może spowodować skurcz mięśni oddechowych.
Często występuje depresja oddychania. Zapewnienie
odpowiedniego oddychania i natlenienia pacjenta może
wymagać zastosowania środków technicznych
podtrzymujących oddychanie.
Po wprowadzeniu do neuroleptoanalgezji rozpoczyna się
podawanie podtlenku azotu. W celu przedłużenia znieczulenia
może być potrzebne podawanie dawek podtrzymujących
fentanylu, gdyż jego czas działania jest stosunkowo krótki.
d. Działania niepożądane
Splątanie i depresja są najczęściej spotykanymi objawami
niepożądanymi po neuroleptoanestezji.
cd.

a. Rozważania ogólne
Znieczulenie zdysocjowane jest stanem podobnym do neuroleptoanalgezji,
podczas którego znieczuleni pacjenci czują się całkowicie odseparowani od
swojego otoczenia. Fencyklidyna była pierwszym środkiem używanym do
znieczulenia zdysocjowanego. Obecnie jedynym wykorzystywanym klinicznie
lekiem jest ketamina, podobna do fencyklidyny pod względem budowy
chemicznej.
Ketamina wywołuje głęboką analgezję i amnezję.
Nie ma wpływu na odruchy krtaniowe.
Ketamina może zwiększać napięcie mięśni szkieletowych, częstość akcji serca,
ciśnienie tętnicze krwi oraz ciśnienie płynu mózgowo-rdzeniowego.
Oddychanie nie podlega większym zmianom.
b. Zastosowania lecznicze
Premedykacja atropiną zmniejsza wydzielanie śliny, a premedykacja narkotycznym
środkiem przeciwbólowym zmniejsza dawkę ketaminy potrzebną do znieczulenia.
Ketamina jest stosowana w zabiegach o krótkim czasie trwania głównie do
znieczulania dzieci i młodych dorosłych.
Znieczulenie zdysocjowane

b. Zastosowania lecznicze
Premedykacja atropiną zmniejsza wydzielanie śliny, a
premedykacja narkotycznym środkiem przeciwbólowym zmniejsza
dawkę ketaminy potrzebną do znieczulenia.
Ketamina jest stosowana w zabiegach o krótkim czasie trwania
głównie do znieczulania dzieci i młodych dorosłych.
c. Działania niepożądane
Z powodu swej budowy, zbliżonej do budowy środków
halucynogennych. ketamina często powoduje powstawanie
nieprzyjemnych wizji i snów, szczególnie u dorosłych pacjentów.
Wybudzaniu ze znieczulenia ketaminą często towarzyszą
gwałtowne halucynacje i aktywność psychoruchowa.
Przeciwwskazaniem do użycia ketaminy są: zaburzenia psychiczne,
obciążenia chorobami naczyniowo-mózgowymi stwierdzone w
wywiadzie (aby można było uniknąć ryzyka udaru wywołanego
nadciśnieniem) oraz infekcje dróg oddechowych.
cd.

Barbiturany
a. Rozważania ogólne
Tiopental [Pentothal] jest barbituranem najczęściej
używanym w znieczuleniach ogólnych. Ponieważ
zapewnia szybkie i przyjemne wprowadzenie do
znieczulenia, jest często stosowany przed podaniem
silniejszego środka. Może być użyty jako jedyny
środek pozwalający uzyskać znieczulenie podczas
krótkich zabiegów, jednak tiopental, podobnie jak inne
barbiturany, jest słabym analgetykiem.
Kiedy barbituran został już wstrzyknięty, niewiele
można zrobić w celu ułatwienia jego usunięcia z
organizmu. Zakończenie jego działania jest zależne od
redystrybucji leku z mózgu do innych tkanek oraz, w
mniejszym stopniu. od jego biotransformacji.

Propofol
a. Rozważania ogólne.
Propofol jest krótko działającym, dożylnym środkiem znieczulenia
ogólnego. Może służyć do wprowadzenia do znieczulenia lub
stanowić część znieczulenia złożonego.
Utrata przytomności następuje przed upływem 1 minuty od podania
leku: czas trwania znieczulenia - na skutek szybkiej redystrybucji -
wynosi jednienie 3-5 minut.
Jasność umysłu natychmiast po wybudzeniu czyni propofol
szczególnie użytecznym w znieczulaniu pacjentów poddawanych
ambulatoryjnym zabiegom chirurgicznym.
b. Działanie farmakologiczne
.
Wpływ na hemodynamikę krążenia i układ oddeche- wy jest
podobny do występującego przy indukcji za pomocą barbituranów.
c. Działania niepożądane.
Obniżenie ciśnienia tętniczego może być szczególnie
poważne u pacjentów w starszym wieku.

Midazolam
a. Rozważania ogólne
Midazolam jest benzodwuazepiną, podawaną pozajelitowo,
używaną jako, środek uspokajający w krótkich zabiegach, przed
znieczuleniem ogólnym-do indukcji znieczulenia ogólnego oraz
jako środek nasenny w znieczuleniu złożonym.
Midazolam jest środkiem 3-4 razy silniejszym od diazepamu, lecz
w przeciwieństwie do niego nie powoduje podrażnienia
miejscowego po wstrzyknięciu domięśniowym lub dożylnym.
b. Farmakokinetyka
Jest w wysokim stopniu rozpuszczalny w tłuszczach i szybko
przedostaje przez barierę krew-mózg.
Podlega biotransformacji w wątrobie, a jego okres półtrwania
wynosi 1 do 4 godzin.
c. Działania niepożądane.
Może powodować depresję oddechową i niepamięć następczą,
trwającą co najmniej dwie godziny.

Etomidat
a. Rozważania ogólne
Etomidat jest ultrakrótko działającym środkiem
nasennym, używanym w indukcji znieczulenia.
Jest właściwie pozbawiony wpływu na układ
krążenia.
b. Działania niepożądane
Częstymi działaniami niepożądanymi są: ból przy
wstrzykiwaniu,
ruchy
miokIoniczne
oraz
pooperacyjne nudności i wymioty, zwłaszcza w
razie jednoczesnego stosowania opioidów.
Etomidat ma właściwości embriotoksyczne.

Premedykacja
Premedykacja może wspomagać niepowikłany przebieg
znieczulenia i zabiegu operacyjnego dzięki sprawnemu i
szybkiemu wprowadzeniu w znieczulenie, zmniejszeniu
niepokoju, zapewnieniu niepamięci, zniesieniu bólu,
przeciwdziałaniu nadmiernemu wydzielaniu śliny i zwolnieniu
akcji serca oraz innym działaniom niepożądanym wynikającym
ze znieczulenia. Do środków używanych w premedykacji należą:
leki uspokajające,
nasenne,
opioidy,
leki ataraktyczne
i cholinolityczne.

Barbiturany, np. sekobarbital i pentobarbital, należą do najczęściej wykorzystywanych
środków uspokajających stosowanych przed zabiegiem. Wywołują one nudności i wymioty
rzadziej niż opioidy.
Opioidy - morfina, fentanyl czy alfentanil - są często podawane pacjentom znieczulanym
za pomocą anestetyków ogólnych o stosunkowo niewielkiej sile działania, takich jak
połączenie podtlenku azotu i tiopentalu. Ponadto mogą one być podawane z barbituranami
lub diazepamem w znieczuleniu miejscowym. W obu przypadkach zapewniają zniesienie
bólu. Przy zastosowaniu w dłużej trwających zabiegach alfentanil wykazuje przewagę nad
fentanylem; początek i koniec działania pojawiają się szybciej.
Pochodne fenotiazyny, np. prometazyna [Diphergan] i działająca przeciwhistaminowo
hydroksyzyna, są często podawane łącznie z opioidami, ponieważ zwiększają siłę działania
przeciwbólowego bez nasilania działań niepożądanych.
Środki ataraktyczne (przeciwlękowe), np. diazepam, są użyteczne w różnego rodzaju
przypadkach przy znieczuleniu. Mogą zapewniać uspokojenie przed zabiegiem, pomagają w
zapobieganiu i leczeniu pobudzenia ośrodkowego układu nerwowego spowodowanego przez
środki znieczulenia miejscowego oraz zapewniają niepamięć.
Środki cholinolityczne. Atropina i hioscyna (skopolamina), podobnie jak czwartorzędowy
związek amoniowy glikopironium, są rutynowo używane w celu zmniejszenia wydzielania
śliny. Z powodu mniejszej częstości występowania działań niepożądanych glikopironium jest
polecany jako środek cholinolityczny z wyboru w bronchoskopii.
cd.


Pytania

1.
Pacjent chorujący na nieuleczalnego raka
wątroby musi zostać poddany zabiegowi
chirurgicznemu w obrębie stopy. Na
podstawie przeszłości chorobowej tego
pacjenta wnioskujemy, że wszystkie niżej
wymienione środki znieczulające miejscowo
mogą być szkodliwe Z WYJĄTKIEM jednego:
(A)
Lidokaina
(B)
Prylokaina
(C)
Mepiwakaina
(D)
Prokaina
(E)
Etydokaina

Odpowiedź D
Prokaina jest metabolizowana układowo przez
pseudocholinesterazę, a lidokaina, prylokaina,
mepiwakaina i etydokaina są metabolizowane
w mikrosomach wątroby przez
monooksygenazy wątrobowe.

2.
Środkiem znieczulającym miejscowo o
najkrótszym czasie działania jest:
(A)
Prokaina
(B)
Bupiwakaina
(C)
Lidokaina
(D)
Mepiwakaina
(E)
Tetrakaina

Odpowiedź A
Środki znieczulające miejscowo (uszeregowane
w zależności od czasu ich działania: od
najkrótszego do najdłuższego ) to:
Prokaina, Lidokaina, Tetrakaina,
Mepiwakaina, Bupiwakaina. Prokaina jest
szybko metabolizowana przez
pseudocholinesterazę i nie działa
powierzchniowo.

3.
Pacjent z niedoborem pseudocholinesterazy
wymaga niewielkiego zabiegu chirurgicznego.
Zastosowany zostanie środek znieczulający
miejscowo. Wybór środka anestetycznego
będzie zależał od wszystkich wymienionych
niżej czynników Z WYJĄTKIEM :
(A)
Prokaina nie powinna być stosowana u tego
pacjenta, ponieważ niedobór
pseudocholinesterazy może przedłużyć czas
trwania znieczulenia
(B)
Tetrakaina nie powinna być stosowana, gdyż
jest najczęsciej używana w znieczuleniu
rdzeniowym
(C)
Budowa chemiczna lidokainy najlepiej
wyjaśnia jej przydatność leczniczą w tym
przypadku
(D)
Dibukaina nie byłąby przeciwwskazana,
ponieważ jest środkiem znieczulenia
powierzchniowego
(E)
Chociaż kokaina może spowodować
powstanie uzależnienia, jako lek
metabolizowany w wątrobie będzie miała w
tym przypadku wartość terapeutyczną

Odpowiedź E
Pacjenci z niedoborem cholinesterazy będą mieli
trudności z metabolizowaniem środków
znieczulających miejscowo, zawierających wiązanie
estrowe. Natomiast kokaina, która jest estrem
kwasu benzoesowego, jest metabolizowana we krwi
przez hydrolizę wiązania estrowego na skutek
działania pseudocholinesterazy osoczowej; nie jest
metabolizowana w wątrobie.

4.
Lidokaina odznacza się wszystkimi
wymienionymi niżej właściwościami Z
WYJĄTKIEM jednej:
(A)
Jest użytecznym leczniczo środkiem
znieczulającym miejscowo
(B)
Początek działania występuje szybko
(C)
Zawiera wiązanie estrowe
(D)
Jest metabolizowana w wątrobie
(E)
Przy jej podawaniu nie jest wymagane
dodawanie epinefryny

Odpowiedź C
Lidokaina ma wiązanie amidowe, a nie estrowe.
Posiadanie wiązania amidowego daje czas działania
dłuższy niż w przypadku prokainy, metabolizowanej
przez hydrolizę wiązania estrowego. Lidokaina jest
użytecznym leczniczo środkiem znieczulającym
miejscowo, z szybkonastępującym początkiem działania.
Biotransformacja zachodzi w wątrobie. Może być
podawana z epinefryną lub bez niej.

5.
Wszystkie przedstawione poniżej twierdzenia
dotyczące anestetyku wziewnego halotanu są
prawdziwe Z WYJĄTKIEM :
(A)
Może on powodować głębokie zahamowanie
siły skurczu mięśnia sercowego
(B)
Może spowodować czasowe hamowanie
czynności nerek i wątroby
(C)
Może powodować depresję oddechową
doprowadzającą nawet do kwasicy
oddechowej, jeżeli oddech nie jest sztucznie
podtrzymywany
(D)
Ma wyraźne działanie przeciwbólowe
(E)
Nie ma działania przeciwzapalnego w obrębie
układu oddechowego

Odpowiedź D
Wszystkie wziewne środki znieczulające ogólnie działają
depresyjnie na mięsień sercowy. Mogą one przejściowo
hamować funkcje wątroby i nerek. Jeżeli oddychanie nie
jest wspomagane, może wystąpić kwasica oddechowa.
Nie mają one żadnego działania przeciwzapalnego.
Halotan nie ma wyraźnego działania przeciwbólowego,
dlatego jest najczęściej stosowany z innym środkiem
znieczulającym.

6.
Wszystkie wymienione niżej czynniki Z
WYJĄTKIEM jednego nasilają
niebezpieczeństwo wystąpienia uszkodzenia
wątroby spowodowane przez halotan :
(A)
Istniejąca uprzednio choroba wątroby
(B)
Stosowanie w nieodległej przeszłości
halotanu
(C)
Otyłość
(D)
Płeć żeńska
(E)
Wiek średni

Odpowiedź A
Istniejące wcześniej schorzenie wątroby nie jest
zaostrzane przez halotan. Również dzieci nie są podatne
na uszkodzenie wątroby przez halotan. Istotnymi
cechami pacjenta zwiększającymi ryzyko wystąpienia
uszkodzenia wątroby są: średni wiek, powtarzane w
krótkich odstępach czasu podawanie halotanu, otyłość,
płeć żeńska. Prawdopodobnie więc pohalotanowe
zapalenie wątroby ma pochodzenie metaboliczne.

7.
Wszystkie następujące twierdzenia dotyczące
neuroleptoanalgezji są prawdziwe Z
WYJĄTKIEM :
(A)
Jest stosowana głównie w zabiegach
diagnostycznych i w mniejszych zabiegach
chirurgicznych
(B)
Środkami powszechnie stosowanymi w celu
wywołania tego stanu są droperydol i fentanyl
(C)
Jej częstym następstwem jest nadciśnienie
(D)
Może być stosowana wraz z podtlenkiem
azotu
(E)
Depresja jest jednym z działań niepożądanych

Odpowiedź C
Neuroleptoanalgezja to stan osiągany przez zastosowanie
neuroleptyku w połączeniu z silnym środkiem
narkotycznym. Środkami najczęściej używanymi w celu
osiągnięcia neuroleptoanalgezji są droperydol (pochodna
butyrofenonu) i fentanyl (opioid). Jeżeli po uzyskaniu
neuroleptoanalgezji dodamy podtlenek azotu i tlen, to
powstanie stan zwany neuroleptoanestezją. Zarówno
droperydol, jak i fentanyl mogą powodować obniżenie, a
nie podwyższenie ciśnienia tętniczego krwi, jednakże
zastosowanie tych środków w neuroleptoanalgezji słabo
pływa na układ sercowo-naczyniowy. Najczęstszymi
objawami niepożądanymi są splątanie i depresja.
Neuroleptoanalgezja jest stosowana głównie w zabiegach
diagnostycznych (np. w endoskopii) i w mniejszych
zabiegach chirurgicznych.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
Wyszukiwarka
Podobne podstrony:
LEKI ZNIECZULENIA OGÓLNEGO I MIEJSCOWEGO
LEKI ZNIECZULENIA OGÓLNEGO, Technik farmaceutyczny, Farmakologia
LEKI ZNIECZULENIA OGÓLNEGO
Leki znieczulenia ogólnego ppt
Leki znieczulenia ogólnego
Środki stosowane do znieczulenia ogólnego i miejscowego, Farmakologia 3 rok
10. LEKI ZNIECZULENIA OGÓLNEGO, Ratownictwo Medyczne, FARMAKOLOGIA, 2 ROK, 4
LEKI ZNIECZULENIA OGÓLNEGO[1]
LEKI ZNIECZULENIA OGÓLNEGO
ŚRODKI STOSOWANE DO ZNIECZULENIA OGÓLNEGO I MIEJSCOWEGO 2
FARMAKOLOGIA wykład 05, FARMAKOLOGIA wykład 5 (5 XI 01) LEKI ZNIECZULENIA OGÓLNEGO
LEKI ZNIECZULENIA OGÓLNEGO I M-GO.DOC, P R O K A I N A
LEKI ZNIECZULENIA OGÓLNEGO, Technik farmaceutyczny, Farmakologia
Środki stosowane do znieczulania ogólnego i miejscowego
więcej podobnych podstron