
Genetyka molekularna chorób serca i naczyń
W ostatnich dziesięcioleciach dokonał się znaczny
postęp w rozumieniu, jaką rolę odgrywają czynniki
dziedziczne w procesach patologii człowieka, w tym
również w chorobach układu sercowo-naczyniowego.

Genetyka molekularna chorób serca i naczyń
Choroby układu krążenia rozwijają się na skutek:
-
czynników wrodzonych tzn wskutek nieprawidłowości
genetycznych (=choroba genetyczna serca = choroba
dziedziczna, obecna od urodzenia)
lub
-
czynników nabytych, zależnych głównie od naszego trybu
życia.
Genetyka molekularna chorób serca i naczyń
Choroby genetyczne serca
l
mogą się ujawniać już przy urodzeniu, w czasie dorastania lub
dopiero w wieku dorosłym. W niektórych przypadkach nie
dochodzi do ujawnienia się choroby -zależne jest to od typu
defektu, ale także od wpływu dodatkowych czynników
genetycznych i środowiskowych.
l
niosą ze sobą ryzyko nagłej śmierci sercowej w przebiegu
groźnej arytmii lub pęknięcia aorty.
l
w wielu przypadkach choroba nasila się z wiekiem i może
prowadzić do rozwoju niewydolności serca i/lub przedwczesnej
śmierci.
Genetyka molekularna chorób serca i naczyń
l
Po rozpoznaniu choroby uwarunkowanej genetycznie bardzo
ważna jest ocena ryzyka wystąpienia poważnych powikłań (nagły
zgon, niewydolność krążenia).
l
Chorym w dobrym stanie z wysokim ryzykiem można
zaproponować zabiegowe postępowanie zapobiegawcze, np
wszczepienie kardiowertera-defibrylatora w przypadku arytmii czy
profilaktyczną operację aorty w zespole Marfana
.

Genetyka molekularna chorób serca i naczyń
Choroby genetyczne serca mogą być dziedziczone:
•
jednogenowo lub wielogenowo
•
autosomalnie lub w sprzężeniu z chromosomem X
•
dominująco lub recesywnie
.

Genetyka molekularna chorób serca i naczyń
Jednogenowe choroby genetyczne serca
to m.in.
l
kardiomiopatie (przerostowa, rozstrzeniowa)
l
kanałopatie (zespół wydłużonego lub skróconego odcinka QT,
zespół Brugadów)
l
choroby spichrzeniowe (choroba Pompego, Fabry ego)
l
zespół Marfana
l
choroba węzła zatokowego
l
hipercholesterolemia rodzinna

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
Kardiomiopatia przerostowa:
l
wtórna do przeciążenia skurczowego mięśnia lewej komory
(wskutek nadciśnienia tętniczego, wady zastawkowej)
l
idiopatyczna
l
dziedziczna

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
Typowe objawy kliniczne kardiomiopatii przerostowej:
l
duszność (głownie przy wysiłku)
l
postępujący spadek wydolności wysiłkowej
l
bóle wieńcowe
l
zaburzenia rytmu serca
l
(nagły zgon)
W badaniu fizykalnym: szmer serca, arytmia, objawy niewydolności
krążenia

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
W badaniach obrazowych (UKG) stwierdza się znaczny przerost
lewej komory serca.
Pogrubienie mięśnia może dotyczyć dowolnego fragmentu komory,
najczęściej jednak występuje asymetryczny przerost przegrody
komorowej.
Jama lewej komory jest zwykle mała.
Anatomopatologicznie stwierdza się przerost i dezorganizację
miocytów oraz włóknienie śródmiąższowe, które występują w
całym mięśniu sercowym.
Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
Kardiomiopatii przerostowa jest jedną z najczęstszych chorób
genetycznych w kardiologii i
najczęstszą przyczyną nagłego
zgonu wśród dzieci i młodych dorosłych.

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
l
Kardiomiopatia przerostowa dziedziczy się
najczęściej jako cecha autosomalna dominująca,
rzadziej - jako cecha autosomalna recesywna sprzężona z
chromosomem X
lub choroba wynikająca z zaburzeń DNA mitochondrialnego.
l
Schorzenie to spowodowane jest przez mutacje genów
kodujących białka aparatu kurczliwego mięśnia sercowego.

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
l
Znanych jest ponad 100 mutacji odpowiedzialnych za rozwój
kardiomiopatii przerostowej.
l
Odkryto liczne mutacje genów przynajmniej 10 różnych
elementów białek sarkomeru, tj: łańcuch ciężki sercowej beta-
miozyny, sercowe białko wiążące miozynę, sercowa troponina T,
sercowa troponina I, alfa-tropomiozyna, sercowe białko C,
niezbędne i regulatorowe łańcuchy lekkie oraz sercowa aktyna.
l
W rzadkich przypadkach kardiomiopatia występuje wskutek
mutacji genów nie związanych z białkami sarkomeru. Wtedy,
poza typowymi zmianami w mięśniu sercowym, obserwuje się
współistnienie dodatkowych objawów tj zespół WPW, głuchotę
czuciowo-nerwową, zaburzenia napięcia mięśni, encefalopatia.

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia przerostowa
Ta sama mutacja może powodować różnorodny przebieg kliniczny w
danej rodzinie.
Za zmienność obrazu klinicznego mogą być odpowiedzialne:
l
Czynniki środowiskowe
l
Płeć
l
Czynniki nabyte (np. choroba wieńcowa, wady zastawkowe
serca…)

Geny, których mutacje są najczęściej związane z
kardiomiopatią przerostową
Gen /
kodowane białko
Częstość mutacji (%)
Obraz kliniczny i rokowanie
MYH7
łańcuch ciężki beta-
miozyny
35-50
Mutacja R403Q (często łącznie z
R719W i R453C) –
niekorzystne rokowanie
Mutacje: V1606M, L908V, G256Q,
P513C –
rokowanie dobre
MYBPC3
myosin binding protein C
30-47
Późne objawy kliniczne,
duże
ryzyko zgonu w wyniku
arytmii
TNNT2
troponina T2
6,5-15
Łagodny przerost,
duże ryzyko
nagłego zgonu w wyniku
arytmii
TMP1
alfa-tropomiozyna
Współwystępowanie
przerostu
serca z zespołem WPW, rzadko
występowanie rodzinne

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia rostrzeniowa
Znane przyczyny „nabytej kardiomiopatii rozstrzeniowej:
• choroba wieńcowa,
• przebyty zawa serca,
• wady zastawkowe,
• nadciśnienie tętnicze,
• zapalenie mięśnia sercowego
• choroby uk adowe.
W przypadkach gdy nie stwierdzamy czynnika sprawczego
mówimy o
kardiomiopatii idiopatycznej.
W części przypadków kardiomiopatia roztrzeniowa ma pod oże
genetyczne.

Jednogenowe schorzenia układu sercowo-naczyniowego
Kardiomiopatia rostrzeniowa
Kardiomiopatia rozstrzeniowa dziedziczy się najczęściej w
sposób autosomalny dominujący,
ale występują też przypadki dziedziczenia autosomalnego
recesywnego, związanego z mitochondrialnym DNA i
sprzężonego z chromosomem X.

Geny, których mutacje są najczęściej związane z
kardiomiopatią rozstrzeniową
Geny, których mutacje są najczęściej związane z kardiomiopatią
rozstrzeniową to geny kodujące:
l
białka szkieletu komórkowego
l
białka połączeń międzykomórkowych
l
białka otoczki jądrowej i blaszki jądrowej
l
białka sarkomeru

Geny, których mutacje są najczęściej związane z
kardiomiopatią rozstrzeniową
1. Białka szkieletu komórkowego
DES
(Desmina)
Kardiomiopatii mogą towarzyszyć: miopatia
szkieletowa, bloki przewodzenia w sercu,
zaburzenia rytmu serca
SGCD, SGCB
(
δ
-
β
-sarkoglikan)
„Czysta postać kardiomiopatii lub w przypadku
SGCB dziedziczona autosomalnie recesywnie
ciężka odmiana dystrofii mięśniowej obręczy
kończyn
DMD
(dystrofina)
Postać sprzężona z chromosomem X, małe
stężenie dystrofiny sercowej przy prawidłowych
poziomach dystrofiny mięśni szkieletowych
2. Białka połączeń międzykomórkowych
VCL
(winkulina),
DSP, CSRP3
Kardiomiopatii jest skutkiem zaburzenia interakcji
metawinkuliny z aktyną i nieprawidłowego
zakotwiczenia cytoszkieletu do sarkolemy miocytu

Geny, których mutacje są najczęściej związane z
kardiomiopatią rozstrzeniową
3. Białka otoczki jądrowej i blaszki jądrowej
LMNA (
laminina A i C
)
Autosomalna dominująca postać kardiomiopatii z
towarzyszącymi zaburzeniami przewodzenia i bez
zajęcia mięśni szkieletowych lub autosolana
dominująca dystrofdia mięśniowa Emery ego-
Dreifussa
Emeryna
Dystrofia mięśniowa Emery ego-Dreifussa z
poszerzeniem jam serca i zaburzeniami
przewodzenia
4. Białka sarkomeru
ACTC (
aktyna)
MYH7 (
łańcuch ciężki miozyny sercowej
)
TINT2 (
troponina sercowa T)
Alleliczne formy kardiomiopatii przerostowej lub
końcowe stadium tej kardiomiopatii

Kardiomiopatia rozstrzeniowa typu
left ventricular non-compaction
l
Odmianą genetycznie uwarunkowanej kardiomiopatii
rozstrzeniowej jest
izolowana kardiomiopatia gąbczasta
(left
ventricular non-compaction)
l
Charakteryzuje się ona przerostem lewej komory z głębokim
beleczkowaniem i upośledzeniem czynności skurczowej ze
współistniejącą często rozstrzenia.
l
Podobne zmiany mogą dotyczyć również prawej komory.

Kardiomiopatia rozstrzeniowa typu
left ventricular non-compaction
l
Kardiomiopatii typu left ventricular non-compaction towarzyszą
często różnego rodzaju wady wrodzone serca, np. ubytki w
przegrodzie między przedsionkowej lub międzykomorowej oraz
zwężenie zastawki pnia płucnego.
l
Choroba może ujawniać się w niemowlęctwie lub w wieku
późniejszym.
l
Jej przebieg jest zwykle niekorzystny z szybko postępującą
dysfunkcją lewej komory i jawną klinicznie niewydolnością serca.

Zaburzenia rytmu serca
l
Nagłe zgony związane z groźnymi zaburzeniami rytmu serca ze
względu na ich wielką liczbę stanowią bardzo istotny problem
kliniczny w kardiologii.
l
Czynniki genetyczne mogą modyfikować ryzyko arytmii związane
z typowym podłożem patologicznym.
l
Opisano geny sprzyjające zaburzeniom rytmu, co pozwoliło na
pogłębienie wiedzy na temat molekularnego podłoża różnych
typów tych zaburzeń.

Zespół wydłużonego odstępu QT
l
Zespół wydłużonego odstępu QT (
zespół
LQT
) jest wrodzoną
chorobą arytmogenną
l
Częstość występowania: 1-2 przypadki na 10 tys.osób
l
Zidentyfikowano 8 genów odpowiedzialnych za wystepowanie
róznych form zespołu LOD. Kodują one podjednostki sercowych
kanałów jonowych.
l
Choroba
występuje w strukturalnie prawidłowym sercu !
l
Jest związana z dużym ryzykiem nagłego zgonu.

Zespół wydłużonego odstępu QT
l
Podstawy rozpoznania: w EKG nieprawidłowe wydłużenie okresu
repolaryzacji (= odstępu QT), nieprawidłowy kształt załamka T
oraz groźne dla życia zaburzenia rytmu serca.
l
Zaburzenia rytmu serca wyzwalane są wysiłkiem fizycznym lub
stresem emocjonalnym.
l
Pierwsze objawy choroby (omdlenia lub nagły zgon) występują
średnio w wieku 12 lat.
l
Postępowanie terapeutyczne: stosowanie beta-blokerów,
profilaktyczne wszczepienie kardiowertera-defibrylatora (ICD).

Zespół wydłużonego odstępu QT
Opisano
dwie główne formy fenotypowe
zespołu LQT:
l
zespół Romano-Warda
dziedziczony w sposób autosomalny
dominujący
oraz rzadziej występujący
l
zespół Jervella-Langego-Nielsena
dziedziczony w sposób
autosomalny recesywny i współwystępujący z głuchotą
czuciowo-nerwową.

Geny, których mutacje są związane z występowaniem
różnych postaci zespołu LQT
Kanał
Gen (białko)
Postacie choroby
Częstość (%)
Obraz kliniczny
I
Ks
KNCQ1 (KvLQT1)
KCNE1 (MinK)
LQT1 lub JLN1
LQT5 lub JLN2
50
2-3
LQT1 – zmniejszona penetracja,
łagodniejszy przebieg, objawy
wywołane bezpośrednio
bodźcem adrenergicznym
zwykle występują w czasie
wysiłku
I
Kr
KCNH2 (HERG)
KCNE2 (MiRP)
LQT1
LQT6
35-40
<1
LQT2-większa penetracja i ciężkość
niż LQT1, zwłaszcza u kobiet,
zaburzenia rytmu wyzwalane
bodźcem dźwiękowym
LQT6-niepełna penetracja, łagodny
przebieg

Geny, których mutacje są związane z występowaniem
różnych postaci zespołu LQT
Kanał Gen (białko)
Postacie choroby
Częstość (%) Obraz kliniczny
I
Na
SCN5A (Nav 1.5)
LQT3
10-15
Gorsze rokowanie, zwłaszcza u
mężczyzn, zaburzenia rytmu
występują w spoczynku
-
ANK2 (ankrynina B) LQT4
Towarzyszy bradykardia, napadowe
migotanie przedsionków,
wielofazowe załamki T
I
Ca
CACNA1c (CaV1.2) LQT8
Zespół
Timothy ego
Znaczne wydłużenie QT,
towarzyszy syndaktylia skórna,
blok AV 2:1 wrodzone wady
serca, opóźnienie umysłowe,
autyzm, zaburzenia
metaboliczne, duża
śmiertelnosć

Zespół skróconego odstępu QT
l
Zespół ten został po raz pierwszy opisany w 2000r.
l
Charakteryzuje się on w zapisie EKG nieprawidłowo krótkim
okresem repolaryzacji (=odstęp QT < 300ms) oraz wąskimi
i spiczastymi załamkami T.
l
Klinicznie zespół ten objawia się napadowym migotaniem
przedsionków, omdleniami i nagłym zgonem.

Zespół skróconego odstępu QT
l
Pierwszym genem, którego mutacja została wskazana jako
leżąca u podłoża tego zespołu, był KCNH2 kodujący białko
HERG.
l
Opisana mutacja powoduje wzrost aktywności odśrodkowego
prądu potasowego I
kr
.
l
Do tej pory opisano również mutacje w innych genach KCNQ1,
SCN5A, KCNE2 i KCNJ2.

Zespół Brugadów
l
Jest to wrodzona choroba arytmogenna dziedziczona w sposób
autosomalny dominujący.
l
Wyraźnie częściej jest stwierdzana wśród mężczyzn niż u kobiet
(8:1).
l
Występuje w prawidłowym strukturalnie sercu !
l
Podstawy rozpoznania w EKG: zupełny lub niezupełny blok
prawej odnogi pęczka Hisa oraz uniesienie odcinka ST w
odprowadzeniach V1-V2 (V3); występowanie groźnych dla życia
tachyarytmii komorowych.

Zespół Brugadów
l
Objawy kliniczne w postaci omdleń lub nagłego zatrzymania
krążenia ujawniają się zwykle w 3 – 4 dekadzie życia i występują
zwykle w spoczynku lub podczas snu.
l
W 20% przypadków podłożem molekularnym zespołu Brugardów
jest mutacja w genie SCN5A kodującym białko (Nav1.5) będące
składową kanału sodowego.
l
W 80% udało się jedynie określić locus na ramieniu krótkim
chromosomu 3 (3p22-25) ale bez określenia konkretnego genu.
Czynnościowo mutacje te również upośledzają prąd sodowy.

Zespół Brugadów
l
W 80% przypadków udało się jedynie ustalić locus związane z
zespołem Brugadów zlokalizowane na ramieniu krótkim 3
chromosomu (3p22-25), bez określenia genu odpowiedzialnego
za chorobę.
l
Czynnościowo mutacje leżące u podłoża tego zespołu prowadzą
do upośledzenia prądu sodowego.

Zespół Brugadów
l
Rozpoznanie stawia się na podstawie: wystąpienie nagłego
zatrzymania krążenia (skutecznie reanimowanego) wywiadu
rodzinnego (nagłe zgony w młodym wieku) oraz badania EKG.
l
Leczenie zespołu polega na profilaktycznym zabezpieczeniu
chorego przed nagłym zatrzymaniem krążenia. Wszczepia się
kardiowerter-defibrylator

Polimorficzny katecholaminergiczny
częstoskurcz komorowy
l
Obraz kliniczny charakteryzuje się występowaniem w trakcie
wysiłku fizycznego, bądź pod wpływem bodźca emocjonalnego
polimorficznych komorowych zaburzeń rytmu prowadzących do
omdlenia lub zatrzymania krążenia,
przy braku strukturalnej
choroby serca.
l
Spoczynkowe EKG jest prawidłowe lub stwierdza się bradykardie
zatokowa z wyraźnymi załamkami U.
l
Pierwsze objawy (w tym nagły zgon) występują zwykle w
dzieciństwie lub w młodości.

Polimorficzny katecholaminergiczny
częstoskurcz komorowy
l
Choroba dziedziczona autosomalnie dominująco.
l
Przyczyną choroby jest mutacja genu RyR2, kodującego sercowy
receptor rianodynowy uwalniający wapń zjonizowany w mięśniu
sercowym, który odgrywa rolę w regulacji wewnątrzkomórkowego
prądu wapniowego co warunkuje prawidłowe sprzężenie
elektromechaniczne.
l
Mutacja genu RyR2 prowadzi do niekontrolowanego uwalniania
Ca
2+
z siateczki sarkoplazmatycznej podczas stymulacji
adrenergicznej.

Wieloczynnikowe schorzenia
układu sercowo-naczyniowego
Powszechnie występujące schorzenia układu sercowo-
naczyniowego ujawniają się wskutek współdziałania czynników
genetycznych i środowiskowych.
„wrodzona podatność + czynniki środowiskowe
→
CHOROBA

Wieloczynnikowe schorzenia
układu sercowo-naczyniowego
„Wrodzona podatność
= mutacje i polimorfizmy licznych genów
Czynniki ryzyka
chorób sercowo-naczyniowych:
•
Otyłość
•
nadciśnienie tętnicze
•
zaburzenia lipidowe
•
cukrzyca
•
mała aktywność fizyczna
•
wiek
•
płeć męska
•
palenie tytoniu
•
nadmierne spożycie alkoholu
•
dodatni wywiad rodzinny
•
czynniki psychologiczne

Grupy genów kandydatów potencjalnie sprzyjających ujawnianiu
się miażdżycy i choroby niedokrwiennej serca
GENY KODUJĄCE białka ↓
Metabolizm lipidów (apolipoproteiny, enzymy lipolityczne, receptory lipoprotein itp.)
Układ krzepnięcia i trombolizyny (fibrynogen, czynniki krzepnięcia, inhibitor aktywatora
plazminogenu 1 PAI-1 itp.)
Glikoproteiny płytkowe (GPIIb/IIIa, GPIa/IIa)
Układ renina-angiotensyna-aldosteron (angiotensynogen, ACE, receptor AT1, syntetaza
aldosteronu)
Czynniki wazoaktywne (ANP, BNP, CNP)
Czynniki adhezyjne i migracyjne dla monocytów i makrofagów (VCAM i ICAM)
Czynniki zapalenia (cytokiny, TNF-α)
Czynniki proliferacji komórek mięśni gładkich naczyń

Ryzyko zawału serca związane z polimorfizmem insercyjno-
delecyjnym genu enzymu konwertującego angiotensynę (I/D ACE)
Badanie
Iloraz szans wystąpienia zawału serca dla
DD vs. ID + II
Cambien i wsp. 1992, ECTIM Study
1,34, p < 0,007
Lindpaintner I wsp. 1995, Physicians’ Health
Study
1,09 (95% CI 0,85-1,38, p=0,31)
Samani I wsp. 1996, metaanaliza
1,26 (95% CI 1,15-1,39, p<0,0001)
Staessen I wsp. 1997, metaanaliza
1,43 (95% CI 1,28-1,59, p<0,001)
Agerhol, - Larsen I wsp. 2000, metaanaliza
1,21 (95% CI 1,11-1,32)
Keabney I wsp. 2000, ISIS Study
1,10 (95% CI 1,00-1,21, p<0,001)
Ciećwierz I wsp. 2000, populacja Polski
Północnej
1,02 (95% CI 0,70-1,49, p=0,92)
Genetyka cukrzycy

Genetyka cukrzycy typu 1
l
Przyczyną cukrzycy typu 1 jest uszkodzenie komórek beta
trzustki w przebiegu procesu autoimmunologicznego.
l
Niszczenie komórek beta trzustki wiąże się z istnieniem
genetycznej predyspozycji oraz współdziałaniem czynników
środowiskowych.
l
Skłonność do rozwoju cukrzycy typu 1 jest uwarunkowana
dziedziczeniem poligenowym
l
Potwierdzono znaczenie licznych regionów w genomie mających
związek z DM typu1; są one zlokalizowane na chromosomach:
1, 2, 3, 5, 6, 10, 11, 14, 15,18, 20.

Genetyka cukrzycy typu 1
Ryzyko zachorowania na cukrzycę typu 1 wynosi:
l
w populacji ogólnej 0.2-0.4%
l
u dzieci matek z cukrzycą 2-3%
l
u dzieci ojców z cukrzycą 5-9%
l
Badanie wykazują częstsze zachorowanie na cukrzycę typu 1
u krewnych pierwszego stopnia oraz bliźniąt jednojajowych.

Jednogenowe postaci cukrzycy typu 1
l
Zespół autoimmunologicznej poliendokrynopatii typu 1
l
Zespół XPID (X-linked poliendocrinopathy, immune
dysfunction, diarrhoea) związany z chromosomem X.
Mutacje występujące w tych zespołach dotyczą genów
kodujących czynniki transkrypcyjne, odpowiednio:
l
AIRE (autoimmune regulator) na chromosomie 23
l
Fox P3 na chromosomie X

Genetyka cukrzycy typu 2
Biorąc pod uwagę znaczenie czynników genetycznych w rozwoju
cukrzycy typu 2 można dokonać podziału na 2 formy:
Formy monogenowe cukrzycy typu 2. Są one konsekwencją
rzadkich mutacji w pojedynczych genach, które skutkują
defektem w zakresie wydzielania insuliny bądź też głębokim
upośledzeniem wrażliwości na insulinę.
Formy poligenowe cukrzycy typu 2. Ich obraz kliniczny wynika z
interakcji czynników środowiskowych i genetycznych (wpływ
wielu genów).

Jednogenowe postaci cukrzycy typu 2
l
Najczęstsza postać DM2 charakteryzuje się zaburzeniami
wydzielania insuliny
l
Inne postaci DM2 mogą wynikać z mutacji genu kodującego
insulinę co prowadzi do zmiany struktury insuliny i osłabienia lub
zniesienia jej czynności.
l
U osób z mutacją genu insuliny pojawia się nietolerancja glukozy,
której towarzyszy hiperinsulinemia, prawidłowa insulino-
wrażliwość, bez współwystępujących zaburzeń immunolo-
gicznych.
l
Postać DM2 tzw MIDD (Maternal inheredited diabetes with
deafness) wiąże się z mutacjami mitochondrialnego DNA.
Towarzyszą jej upośledzenie słuchu i głuchota.

Jednogenowe postaci cukrzycy typu 2
z dominującą insulinoopornością
l
Insulinooporność jest spowodowana mutacją w jednym
lub dwóch allelach genu receptora insuliny.
l
Mutacje w genie receptora insuliny są bardzo rzadkie.
l
krasnoludkowatość
(leprechaunism). Krasnoludkowatość
charakteryzuje się nasiloną insulinoopornością, cukrzycą, niższą
masą urodzeniową, powolnym wzrostem. Zespół ten źle rokuje.
l
Zespół Robsona – Mendeholla
. Ujawnia się klinicznie w okresie
dzieciństwa. Charakteryzuje się szybkim wzrostem, hipertrofią
paznokci i zębów, przedwczesnym dojrzewaniem oraz wzrostem
szyszynki.
l
Zespół insulinooporności typu A
. Zespół ten dotyczy młodych kobiet.
Charakteryzuje się hiperandrogenizmem, zespołem policystycznych
jajników oraz zmianami skórnymi o typie acanthosis nigricaus.

TYP
MODY
LOKALIZACJA
ZMIANY
NAZWA
GENU
CZĘSTOŚĆ
WYSTĘPOWANIA
MODY1
20q
HNF-4α
(TCF4)
Rzadko 1 –
2%
MODY2
7q
GCK
10 – 65%
MODY3
12q
HNF-1α
(TCF1)
20 – 65%
Genetyka cukrzycy typu 2

TYP
MODY
LOKALIZACJA
ZMIANY
NAZWA
GENU
CZĘSTOŚĆ
WYSTĘPOWANIA
MODY4
13q
IPF-1
Rzadko
MODY5
17q
HNF-1β
(TCF2)
Rzadko
MODY6
2q32
Neurod1
Rzadko
MODY7
11q15.1
SUR1
E1506K
Rzadko
Genetyka cukrzycy typu 2
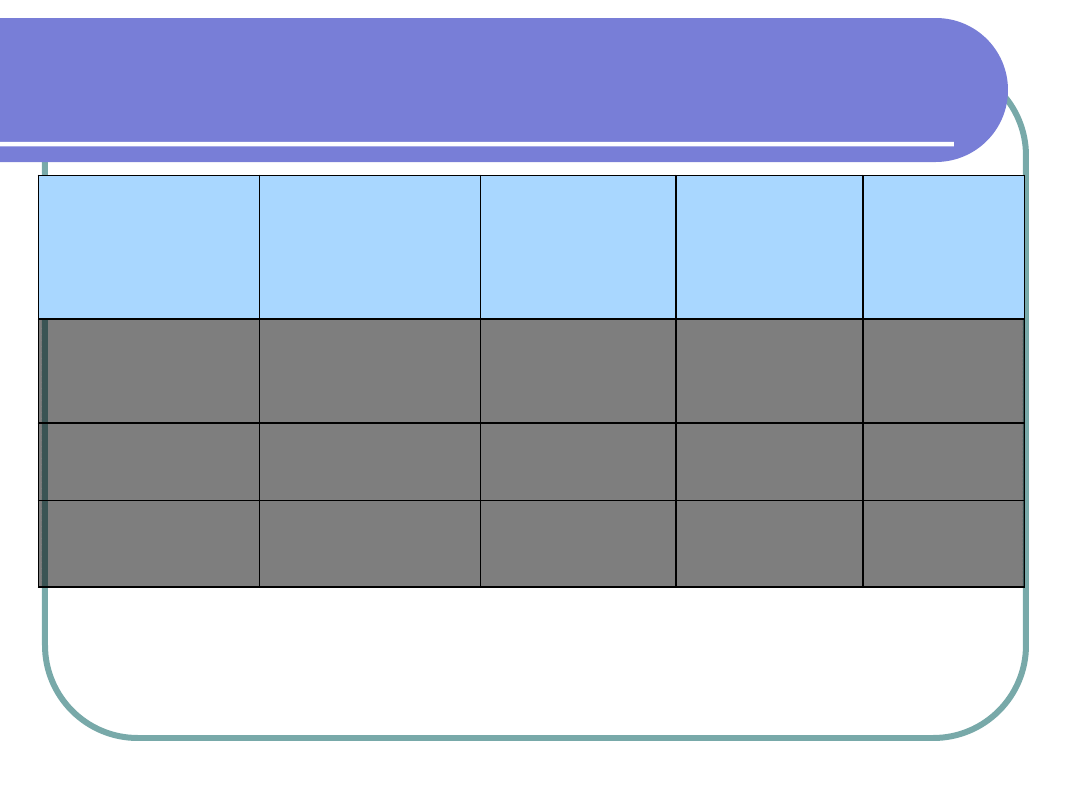
TYP
MODY
WIEK
UJAWNIENIA
CUKRZYCY
ZMIANA
PIERWOTNA
CIĘŻKOŚĆ
CUKRZYCY
POWI
KŁANIA
MODY1
młodzieniec,
młody,
dorosły.
Trzustka/
inne
Ciężka
Często
MODY2
po urodzeniu
Trzustka/
inne
Przebieg
łagodny
Rzadko
MODY3
młodzieniec,
młody
dorosły.
Trzustka/
inne
Ciężki?
Często
Genetyka cukrzycy typu 2
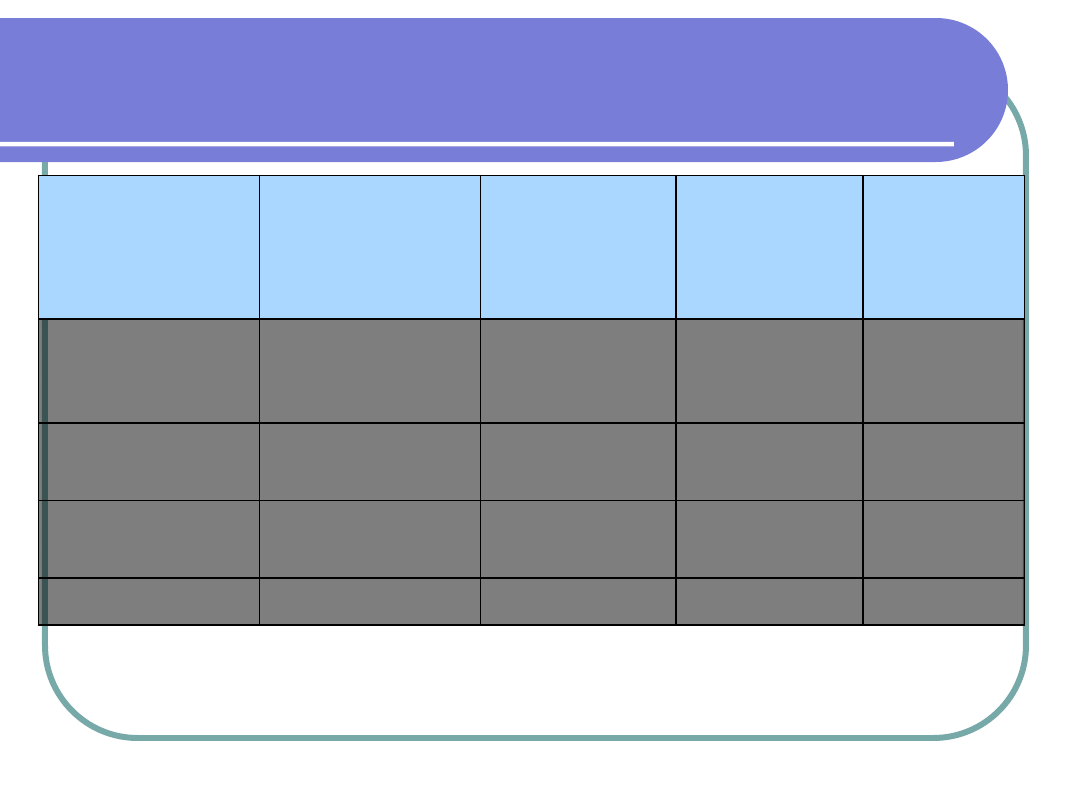
TYP
MODY
WIEK
UJAWNIENIA
CUKRZYCY
ZMIANA
PIERWOTNA
CIĘŻKOŚĆ
CUKRZYCY
POWI
KŁANIA
MODY4
młody
dorosły
Trzustka/
inne
Ciężki
Nieznane
MODY5
?
Trzustka/
inne
Ciężki
Choroby
nerek
MODY6
młody
dorosły
Trzustka
Ciężki
Nieznane
MODY7
dorośli
Trzustka
Łagodny
Nieznane
Genetyka cukrzycy typu 2

Poligenowe formy cukrzycy typu 2
Stwierdzono związek z cukrzycą typu 2 następujących genów:
Gen kodujący białko
KALPAINĘ
l
Kalpaina zmniejsza uwalnianie insuliny pobudzane glukozą.
l
Kalpainy zmniejszają pobudzaną insuliną syntezę glikogenu w
mięśniach. Niski poziom RNA dla kalpainy 10 w mięśniach
prowadzi do narastania insulinooporności.
l
Gen Kapaliny 10 jest zlokalizowany na chromosomie 2q.
l
Ryzyko zachorowania na DM2 nie wiąże się z wariantem
jednego polimorfizmu genu kalpainy, ale wynika raczej z
obecności kilku niekorzystnych haplotypów tworzonych przez
allele trzech SNP – ów o numerach: 19, 43, 63. Wszystkie te
SNP – y zlokalizowane są w intronach, a więc nie wpływają
na strukturę aminokwasową białka.
l
Znaczenie kapaliny 10 w patogenezie cukrzycy typu 2 jest
różne w różnych populacjach.

Poligenowe formy cukrzycy typu 2
l
Gen kodujący
PPAR γ czyli peroksysomalny aktywowany
proliferacyjnie receptor γ
(peroximose proliferator activated
receptor)
Ostatnio opublikowane badanie zarówno osób
niespokrewnionych, jak i rodzin bezspornie udowodniło znaczenie
polimorfizmu Pro12Ala w patogenezie cukrzycy typu 2.
Ryzyko rozwoju cukrzycy u osób homozygot Pro12Pro PPARγ
zwiększa się o 25%.
Polimorfizm Gly482Ser koaktywatora PPAR γ zwiększa ryzyko
rozwoju cukrzycy o 34%.

Poligenowe formy cukrzycy typu 2
l
Gen
KCJN11.
l
Gen KCJN11 koduje podjednostkę Kir6.2 ATP – zależnego kanału
potasowego komórek β. Polimorfizm GLU23Lys w tym genie
zwiększa ryzyko rozwoju cukrzycy typu 2. Wiąże się to
prawdopodobnie z wpływem tej mutacji na czynność kanału
potasowego.
l
Gen
receptora insulinowego
l
Gen ten jest zlokalizowany na chromosomie 19q. Opisano około 50
mutacji w genie receptora insulinowego. Są one jednak zjawiskiem
rzadkim. Opisano do tej pory kilkadziesiąt przypadków cukrzycy z
leżącą u jej podłoża bardzo nasiloną insulinoopornością związaną z
mutacjami jednego lub obu alleli receptora insulinowego.

Jednogenowe postaci
nadciśnienia tętniczego
Choroba
Gen lub locus
Dziedziczenie
Niedobór 11β-hydroklsylazy steroidowej
Niedobór 17α-hydroksylazy steroidowej
Zespół Liddle a
Pozorny nadmiar mineralokortykosteroidów (AME)
Mutacja S810L genu receptora
mineralokortykosterodiów
Rodzinny hiperaldosteronizm Typu I (FH-I, GRA)
Rodzinny hiperaldosteronizm typu II (FH-II)
Zespół Gordona (PAHII)
Nadciśnienie z brachydaktylią
Nadciśnienie z hipercholesterolemią i
hipomagnezemią
CYP11B1
CYP17
SCNN1B
SCNN1G
HSD11B2
NR3C2
CYP11B1/B2
7p22
1q31-q42
PRKWNK1
PRKWNK4
12p
mtDNA
Autosomalne recesywne
Autosomalne recesywne
Autosomalne dominujące
Autosomalne recesywne
Autosomalne dominujące
Autosomalne dominujące
Autosomalne dominujące (?)
Autosomalne dominujące
Autosomalne dominujące
Mitochondrialne
Genetyka
chorób nerek

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
l
Zespół Alporta jest wrodzoną, dziedziczną glomerulopatią
spowodowaną genetycznie uwarunkowanym zaburzeniem
syntezy jednego z łańcuchów kolagenu IV.
l
Zespołowi temu towarzyszy zwykle upośledzenie słuchu.
l
Rzadko występują zmiany w narządzie wzroku

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
l
Przyczyną choroby jest zaburzenie syntezy błony podstawnej
spowodowane genetycznie uwarunkowanym brakiem łańcucha α
kolagenu IV.
l
W 80 – 85% przypadków choroba jest dziedziczona w sposób
dominujący związany z płcią.
l
Defekt dotyczy wówczas łańcucha α 5 kolagenu IV, a zmutowany
gen jest położony na dystalnym ramieniu chromosomu X
(COL4A5, Xq22).
l
W genie COL4A5 zidentyfikowano ponad 300 różnych mutacji.
Są to mutacje bezsensu, mutacje procesu składania RNA lub
delecje mniej niż 10 par zasad.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
l
Mężczyźni chorzy na zespół Alporta (związany z chromosomem
X) nie przenoszą tej choroby na synów, lecz tylko na córki.
l
Kobiety chore na zespół Alporta (związany chromosomem X)
przenoszą chorobę w 1/3 do ½ przypadków.
l
U kobiet zwykle jedynym objawem jest mikrohematuria.
l
U mężczyzn z delecjami w genie COL4A5 stwierdzono połączoną
z głuchotą progresję do krańcowej niewydolności nerek w 2-3
dekadzie życia.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
l
Choroba przebiega łagodniej u kobiet, natomiast w sposób
umiarkowany lub ciężki u mężczyzn.
l
W postaci dziedziczonej w sposób autosomalny recesywny defekt
dotyczy łańcuchów α 3 i α 4 kolagenu IV, a geny kodujące
COL4A3 i COL4A4 znajdują się na chromosomie 2 (2q36 – 37).
l
Prawdopodobnie defekty genetyczne mogą występować również
na innych chromosomach (chromosom 13?).
l
Błona podstawne z omówionym defektem genetycznym ma
unikatowe właściwości antygenowe: nie wiąże ona przeciwciał
przeciwko błonie podstawnej.
l
Wymienione zmiany w błonie podstawnej występują również w
naskórku, w śliniankach i soczewkach.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
Rozpoznanie zespołu Alporta stawia się na postawie
następujących charakterystycznych objawów oraz wyników
badań dodatkowych:
l
rodzinne występowanie objawów klinicznych wymienionych
powyżej
l
wynik badania biopsyjnego nerki, a zwłaszcza wygląd błony
podstawnej w mikroskopie elektronowym
l
wykrycie mutacji genowej po przeprowadzeniu badań
genetycznych
l
wzmożone wydalanie z moczem produktów degradacji kolagenu
z moczem.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
W rozpoznaniu różnicowym należy wziąć pod uwagę stany
chorobowe przebiegające z krwiomoczem o charakterze
rodzinnym.
Wśród takich chorób wymienić należy:
l
łagodny rodzinny krwiomocz
l
zespół cienkich błon podstawnych
l
stany zagrożenia kamicą.
Nie należy zapominać o tym, że aż do 20% przypadków zespołu
Alporta rozwija się w wyniku nowych mutacji.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zespół Alporta
l
Nawroty krwiomoczu mogą utrzymywać się przez wiele lat przed
rozwojem niewydolności nerek.
l
Rozwój niewydolności nerek postępuje powoli.
l
U mężczyzn terminalna niewydolność nerek rozwija się w 4 – 5
dekadzie życia.
l
U kobiet terminalna niewydolność nerek rozwija się rzadziej.
l
Brak zadowalających metod terapeutycznych.
l
Choroba nie przenosi się zwykle na przeszczepioną nerkę).
l
Poradnictwo genetyczne prenatalne może zapoznać rodziców z
ryzykiem rozwoju choroby u dziecka.

Choroby nerek wywołane mutacją
pojedynczego genu:
Zwyrodnienie torbielowate (wielotorbielowatość ) nerek
l
Zwyrodnienie torbielowate nerek jest częstą przyczyną krańcowej
niewydolności nerek. Aż > 10% leczonych nerkozastępczo to
chorzy ze zwyrodnieniem torbielowatym nerek.
l
Wielotorbielowatość nerek jest schorzeniem charakteryzującym
się obecnością niezliczonych ilości torbieli różnej wielkości,
rozmieszczonych zarówno w korze, jak i w rdzeniu obu nerek.
l
Torbiele te powodują powiększenie i zniekształcenie narządów.

Molekularna i kliniczna
charakterystyka
AD
PKD i
AR
PKD
ADPKD
ARPKD
Charakterystyka molekularna
-
Sposób dziedziczenia
-
Gen
- Produkt genu – białko
- Struktura białka
- Lokalizacja tkankowa
- Lokalizacja komórkowa
- Funkcja
Charakterystyka kliniczna
-
częstość występowania
-
wiek wystąpienia ESRD
- umiejscowienie torbieli nerkowych
- objawy pozanerkowe
Autosomalnie dominujący
PKD1 (16p13.3)
PKD2 (4q21-q22)
Policystyna 1 (PC-1) – 4302 reszty
aminokwasowi
Policystyna 2 (PC2) – 968 reszt
aminokwasowych
PC-1L integralne białko błonowe
PC-2: integralne białko błonowe, podobne do
kanału TRPC
PC-1, PC-2: heterogeniczne
PC-1: błona cytoplazmatyczna, rzęski
pierwotne
PC-2: retikulum endoplazmatyczne, rzęski
pierwotne
PC-1: receptor?. Wspólne z PC-2 towarzyszy
kanał jonowy
PC-2: kanał kationowy aktywowany przez
Ca
2+
1:400 do 1:1000
6. lub 7. dekada
Wszystkie segmenty nefronu
Torbiele wątrobiwe, trzustce, śledzionie,
nadciśnienie tętnicze, tętniaki
śródczaszkowe
Autosomalnie recesywny
PKHD1 (16p21.1 – p12)
Fibrycystyna/poliducyna – 4074 reszty
aminokwasowi
Fibrycystyna/poliducyna – integralne białko
błonowe
Fibrycystyna/poliducyna – nerki, trzustka, wątroba
Fibrocystyna/poliducyna – błonka
cytoplazmatyczna, rzęski pierwotne, ciałko
podstawowe
Funkcja nieznana
1:6000 do 1:40 000
Wczesne dzieciństwo
Kanaliki zbiorcze
Zaburzenia rozwoju dróg żółciowych, zwłóknienie
wątroby, nadciśnienie tętnicze, nadciśnienie
wtórne.

Główne jednogenowe choroby
kłębuszków nerkowych
Typ
glomerulo
patii
Choroba (zespół)
Początek choroby
Dziedziczenie
Fen
Locus
Produkt genu
Zaburzenia
budowy
błony
podstawnej
kłębuszka
Zespół Alporta
Późny
AR
AD
COL4A3
lub
COL4A4
2q35-37
Łańcuch α3 lub α4
kolagenu typu
IV
Zespół cienkich błon
AD
Zespół Alporta
Sprzężone z płcią
COL4A5
Xq22.3
Łańcuch α5 kolagenu
typu IV
Zespół Alporta z
rozsianą
mięśniakowat
ością
COL4A5 i
CO
L4
A6
Łańcuch α5 i α6
kolagenu typu
IV
Zespół Alporta z
opóźnieniem
umysłowym
COL4A5 i
AC
SL
4
(FA
CL
4)
Łańcuch α5 kolagenu
typu IV i
synteza acylo-
CoA swoista dla
długołańcuchow
ych kwasów
tłuszczowych
Zespół
paznokciowo-
rzepkowy
(NPS)
AD
LMXIB
9q34
Czynnik transkypcyjny
LMX1B
Zespół Piersona
Okres niemowlęcy
AR
LAMB2
3p14-22
Łańcuch β
2
lamininy

Główne jednogenowe choroby kłębuszków
nerkowych
Zaburzenia
budowy
cytoszkieletu
podocytów
OSSK
Późny
AD
ACTN4
19q13
Alfa-aktynina 4
Zespół Ebsteina
Późny
AD
MYH9
22q11.2
Ciężki łańcuch IIA
miozyny
niemięśniowej
Zespół Fechnera
Anomalia Maya-
Hegglina
Zespół Sebastiana
Zaburzenia
czynności
organelli
komórkowych
Cytopatia
mitochondrialna
Dzieciństwo/młodzi
dorośli
Mitochondrialnie
MTTL1
modna
tRNA dla leucyny
(tRNA
Leu
)
Zespół Fabry ego
Dorośli
Sprzężone z płcią
GAL
Xq22
Alfa-galaktozydaza
Zaburzenia
budowy
filtracyjnej błony
szczelinowatej
ZN typu fińskiego
Okres niemowlęcy
AR
NPHS1
19q13.1
Nefruna
ZN steroidooporny
Różny
AR
NPHS2
1q25-31
Podoczna
Zespół Denysa-
Drasha
Okres niemowlęcy
AD
WT1
11p13
Białko WT1
Zespół Frasiera
OSSK
Dorośli
AD
CD1AP
6p12
CD2AP
OSSK
Późny
AD
TRPC6
11q21-2
2
TRPC6
Wyszukiwarka
Podobne podstrony:
DO TEL! 5= Genetyka nadci nieni Nieznany
DO TEL! 5= Genetyka nadci nieni Nieznany
DO TEL! 5= Genetyka nadci nienia i chorĘb nerek
DO TEL! 4. Genetyka kliniczna (06.05.2014 r.)
DO TEL! Genetyka kliniczna wady wrodzone, u pokarmowy i alergie
DO TEL! GENETYKA MOLEKULARNA CHOR B ALERGICZNYCH
DO TEL! Genetyka hemostazy
DO TEL! 4 Genetyka kliniczna (06 05 2014 r )
DO TEL! Genetyka kliniczna wady wrodzone, u pokarmowy i alergie
DO TEL! Wskazania do skierowania pacjenta, genetyka
DO TEL! Wskazania do skierowania pacjenta genetyka
więcej podobnych podstron