
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Jolanta Graczek
Planowanie diet z modyfikacjami składników mineralnych
i diet z modyfikacjami konsystencji 321[11].Z3.07
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
mgr inż. Magdalena Kaźmierczak
mgr inż. Joanna Pieczyńska
Opracowanie redakcyjne:
mgr inż. Ewa Superczyńska
Konsultacja:
dr hab. inż. Henryk Budzeń
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 321[11].Z3.07
„Planowanie diet z modyfikacjami składników mineralnych i diet z modyfikacjami
konsystencji”, zawartego w modułowym programie nauczania dla zawodu dietetyk.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1. Wprowadzenie
3
2. Wymagania wstępne
5
3. Cele kształcenia
6
4. Materiał nauczania
7
4.1. Podstawy patofizjologii chorób wymagających modyfikacji
składników mineralnych. Diety ograniczające spożycie sodu.
Diety wymagające modyfikacji podaży potasu
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
14
4.1.3. Ćwiczenia
15
4.1.4. Sprawdzian postępów
19
4.2. Inne diety wymagające modyfikacji składników mineralnych
20
4.2.1. Materiał nauczania
20
4.2.2. Pytania sprawdzające
22
4.2.3. Ćwiczenia
23
4.2.4. Sprawdzian postępów
24
4.3. Podstawy patofizjologii chorób wymagających modyfikacji
konsystencji
25
4.3.1. Materiał nauczania
25
4.3.2. Pytania sprawdzające
27
4.3.3. Ćwiczenia
27
4.3.4. Sprawdzian postępów
29
4.4. Leczenie żywieniowe
30
4.4.1. Materiał nauczania
30
4.4.2. Pytania sprawdzające
38
4.4.3. Ćwiczenia
38
4.4.4. Sprawdzian postępów
40
4.5. Zatrucia pokarmowe – zasady odżywiania chorych
41
4.5.1. Materiał nauczania
41
4.5.2. Pytania sprawdzające
43
4.5.3. Ćwiczenia
43
4.5.4. Sprawdzian postępów
44
5. Sprawdzian osiągnięć
45
6. Literatura
49

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik ten pomoże Ci przyswoić wiedzę i opanowanie umiejętności zasad planowania
diet z modyfikacjami składników mineralnych i diet z modyfikacjami konsystencji.
W poradniku zamieszczono:
−
wymagania wstępne, czyli wykaz umiejętności, jakie powinieneś już posiadać, abyś bez
problemów mógł przystąpić do realizacji programu jednostki modułowej,
−
cele kształcenia – wykaz tych umiejętności jakie będziesz kształtował pracując
z poradnikiem,
−
materiał nauczania – wiadomości teoretyczne, które są niezbędne, aby osiągnąć cele
kształcenia,
−
zestawy pytań po każdej partii materiału nauczania, które pozwolą Ci sprawdzić, czy czy
możesz przystąpić do wykonania ćwiczeń,
−
ćwiczenia, które pomogą Ci ukształtować umiejętności praktyczne, a równocześnie
zweryfikować wiadomości teoretyczne,
−
sprawdzian postępów, po każdej części materiału nauczania – będziesz mógł sprawdzić
czy osiągnąłeś poszczególne cele,
−
sprawdzian osiągnięć, przykładowy zestaw zadań w postaci testu; zaliczenie testu
potwierdzi realizację programu jednostki modułowej,
−
literaturę uzupełniającą – dzięki niej możesz poszerzyć wiadomości teoretyczne.
Bezpieczeństwo i higiena pracy
Stosuj się do wszystkich poleceń nauczyciela, zwłaszcza, jeśli ćwiczenia będziesz
wykonywać przy stanowisku komputerowym lub w pracowni technologicznej.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
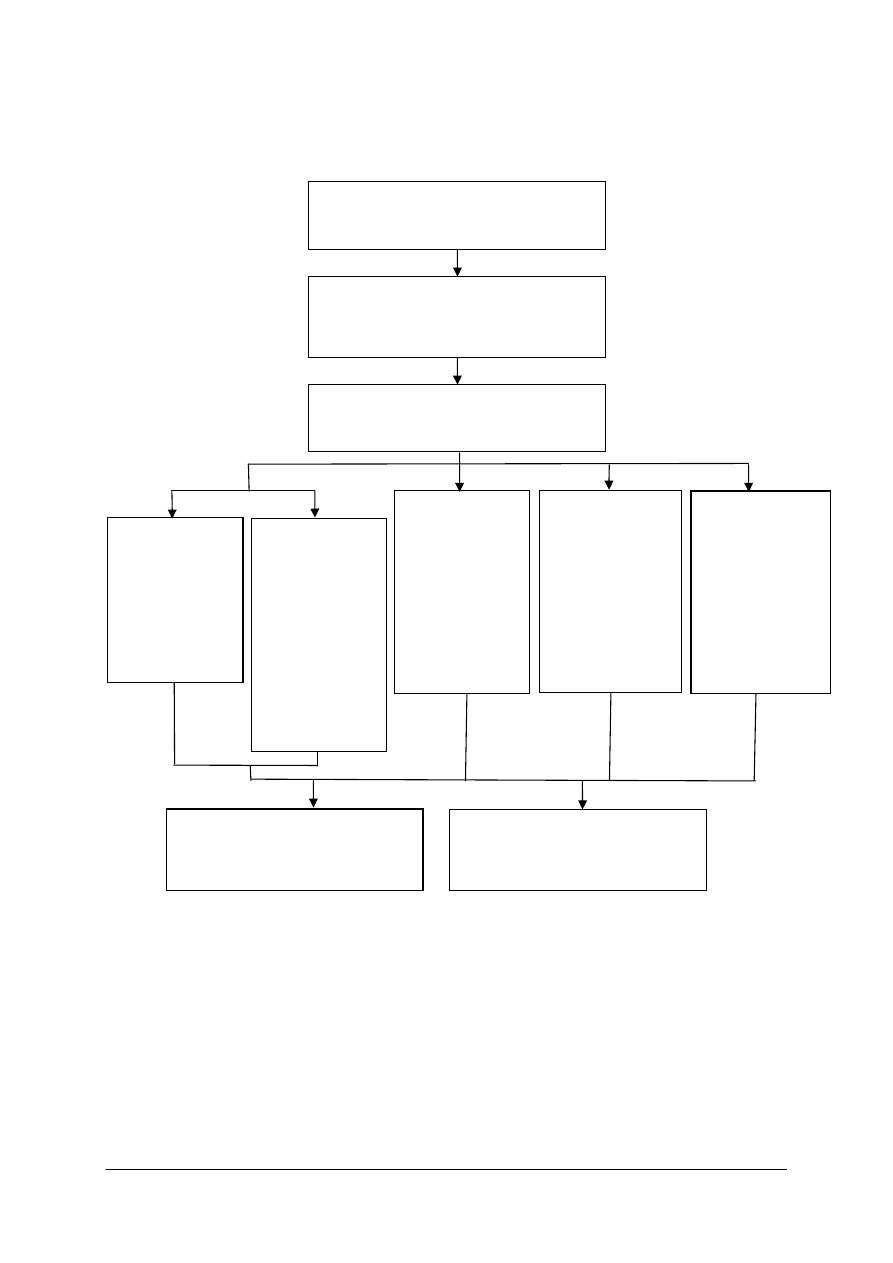
Schemat układu jednostek modułowych
321[11].Z3.01
Planowanie podstawowego żywienia
dietetycznego oraz diet w chorobach
na tle niedoborów żywieniowych
321[11].Z3.02
Planowanie diety
lekko strawnej
321[11].Z3.05
Planowanie diety
bogatobiałkowej
i diety
niskobiałkowej
321[11].Z3.06
Planowanie diety
z ograniczeniem
tłuszczu oraz diety
z ograniczeniem
łatwo przyswajalnych
węglowodanów
321[11].Z3
Żywienie dietetyczne
321[11].Z3.04
Planowanie diety
z ograniczeniem
substancji
pobudzających
wydzielanie soku
żołądkowego oraz
diet
w zaburzeniach
czynnościowych
jelit
321 [11].Z3.03
Planowanie diety
ubogoenergetycznej
321[11].Z3.07
Planowanie diet
z modyfikacjami
składników
mineralnych
i diet
z modyfikacjami
konsystencji
321[11].Z3.09
Prowadzenie dokumentacji
żywieniowej pacjentów
321[11].Z3.08
Planowanie diet
niestandardowych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
charakteryzować funkcje podstawowych narządów organizmu człowieka,
−
określać wpływ zaburzeń procesów metabolicznych na powstawanie chorób,
−
określać zastosowanie żywności do zaspokajania potrzeb organizmu człowieka,
−
określać wpływ składników żywności na funkcjonowanie organizmu człowieka,
−
określać skutki niewłaściwego odżywiania,
−
określać cele, założenia i zastosowanie diety podstawowej oraz lekkostrawnej,
−
charakteryzować produkty i potrawy zalecane w diecie podstawowej i lekkostrawnej,
−
określać produkty niewskazane w diecie podstawowej i lekkostrawnej,
−
planować dietę podstawową z uwzględnieniem stosowanej farmakoterapii,
−
planować dietę lekkostrawną,
−
dokonywać oceny zaplanowanych jadłospisów,
−
oceniać stan odżywienia pacjenta,
−
interpretować wyniki oceny stanu odżywienia,
−
oceniać sposób żywienia pacjenta,
−
interpretować wyniki oceny sposobu żywienia,
−
określać wpływ błędów żywieniowych na stan odżywienia,
−
korzystać z różnych źródeł informacji,
−
współpracować w grupie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
scharakteryzować patofizjologię chorób wymagających modyfikacji składników
mineralnych lub modyfikacji konsystencji,
−
określić cele i założenia diet z ograniczeniem składników mineralnych,
−
określić wskazania do stosowania diety z ograniczeniem składników mineralnych,
−
zaplanować diety z ograniczeniem sodu,
−
dokonać modyfikacji diety niskosodowej o różnym poziomie ograniczeń sodu,
−
zaplanować diety z ograniczeniem potasu,
−
dobrać produkty spożywcze i potrawy zalecane w dietach z ograniczeniem składników
mineralnych,
−
rozróżnić rodzaje diet z modyfikacjami konsystencji,
−
określić cele, założenia i zastosowanie diet z modyfikacjami konsystencji,
−
zaplanować diety z modyfikacjami konsystencji,
−
dobrać produkty spożywcze i potrawy zalecane w dietach płynnych,
−
dobrać produkty spożywcze i potrawy zalecane w dietach papkowatych,
−
dobrać produkty spożywcze i potrawy zalecane w dietach kleikowych,
−
dokonać oceny zaplanowanych jadłospisów,
−
określić cele i założenia dojelitowego i pozajelitowego leczenia żywieniowego,
−
scharakteryzować zasady leczenia żywieniowego,
−
rozróżnić preparaty do żywienia pozajelitowego i dojelitowego,
−
przygotować pokarm do żywienia pacjenta przez zgłębnik lub przetokę,
−
określić przyczyny i scharakteryzować sposoby zapobiegania zatruciom pokarmowym,
−
określić zasady żywienia w zatruciach pokarmowych,
−
posłużyć się programem komputerowym do oceny sposobu żywienia,
−
przekonać pacjenta o celowości i konieczności stosowania diety.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Podstawy patofizjologii chorób wymagających modyfikacji
składników mineralnych. Diety ograniczające spożycie
sodu. Diety wymagające modyfikacji podaży potasu
4.1.1. Materiał nauczania
W jednostce modułowej 321[11].Z1.02 „Zastosowanie żywności do zaspokajania potrzeb
organizmu” zostały opisane składniki mineralne i ich rola w organizmie człowieka.
Jak wiadomo składniki mineralne spełniają wiele funkcji w organizmie człowieka.
Dlatego zarówno brak jak i nadmiar poszczególnych składników mineralnych w żywności ma
skutki negatywne dla człowieka.
Najważniejsze funkcje, jakie w naszym organizmie spełniają składniki mineralne to:
−
pełnią rolę budulcową – materiał do, np. budowy kości, zębów, skóry, włosów, paznokci
(Ca, P, Mg, S, F),
−
wchodzą w skład ważnych dla organizmu związków lub warunkują ich funkcjonowanie –
np. enzymów, hormonów, witamin, barwników krwi i mięśni, itp. – (np. Fe, J, Co, Mg,
Zn, Mn, Cu),
−
utrzymują równowagę kwasowo-zasadową i odpowiednie ciśnienie osmotyczne –
(np. Na, K, Cl).
Organizm człowieka posiada mechanizmy, które zapobiegają zbyt szybkiemu
powstawaniu deficytów składników pokarmowych, jak również nadmiernemu (toksycznemu)
gromadzeniu się tych składników. Dzięki takiej regulacji, mimo wahań w spożyciu
składników mineralnych zostaje zachowana homeostaza w organizmie człowieka.
Koncentracja pierwiastków w tkankach jest regulowana intensywnością absorpcji
i wydalania. Jednak przy długotrwałym niedoborze składników mineralnych w diecie lub
długotrwałej nadmiernej podaży dochodzi do zakłóceń pracy organizmu. Nadmierne
nagromadzenie pierwiastków w ustroju zachodzi w sytuacji, gdy przenikają one do organizmu
dodatkowo drogą pozapokarmową (przez skórę, układ oddechowy), człowiek spożywa
w nadmiarze różnego rodzaju suplementy diety lub dieta (lub woda) jest nadmiernie
wzbogacana albo zawodzą drogi wydalania. Składniki mineralne są wydalane z moczem,
kałem lub potem.
Niedobór składników mineralnych powstaje, jeśli dieta jest zbyt uboga w te składniki,
zawiera czynniki hamujące przyswajanie składników mineralnych lub następuje zakłócenie
w funkcjonowaniu układów pokarmowego czy moczowego, albo w wyniku jakiejś przyczyny
człowiek wraz z potem nadmiernie traci niektóre składniki.
W organizmie człowieka w największej ilości występują: wapń, fosfor, potas, sód, chlor
i magnez. Modyfikacje ilości składników mineralnych w dietach najczęściej dotyczą sodu,
potasu.
Rola sodu w organizmie człowieka i zaburzenia w funkcjonowaniu organizmu
uwarunkowane niewłaściwą ilością sodu w diecie
Sód nie jest składnikiem deficytowym, tzn., że w żywności występuje pod dostatkiem.
Wynika to z faktu, że głównym źródłem sodu jest sól kuchenna dodawana do pokarmów.
Dlatego najczęściej mamy do czynienia z nadmiarem sodu w diecie i z negatywnymi tego
skutkami. Oczywiście może się zdarzyć niedobór sodu podczas biegunek, wymiotów, bardzo
silnego pocenia się, stosowania leków moczopędnych lub w niektórych schorzeniach nerek.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
Jednak niedobór sodu jest łatwo uzupełnić –, np. podając wodę z solą. Ponadto łatwo
przewidzieć, kiedy może dojść do niedoborów i od razu im zapobiegać., np. podczas upałów,
dużego wysiłku fizycznego (uprawianie sportu) czy podczas gorączki. Natomiast o wiele
trudniej jest ograniczyć podaż sodu w diecie, ponieważ należy uwzględnić sól dodawaną
w procesach przetwarzania i utrwalania żywności (np. do wędlin, konserw, kiszonek, śledzi);
podczas produkcji potraw i produktów spożywczych (np. pieczywa oraz potraw i napojów)
oraz sód występujący w naturalnych surowcach spożywczych (np. w warzywach czy mięsie).
Wahania w ilości sodu w organizmie człowieka objawiają się zmianami w gospodarce
wodnej. Niedobór prowadzi do szybkiego odwodnienia, natomiast nadmiar do wzrostu
ciśnienia tętniczego, ale w dalszej kolejności może skutkować udarem mózgu lub
nowotworem żołądka.
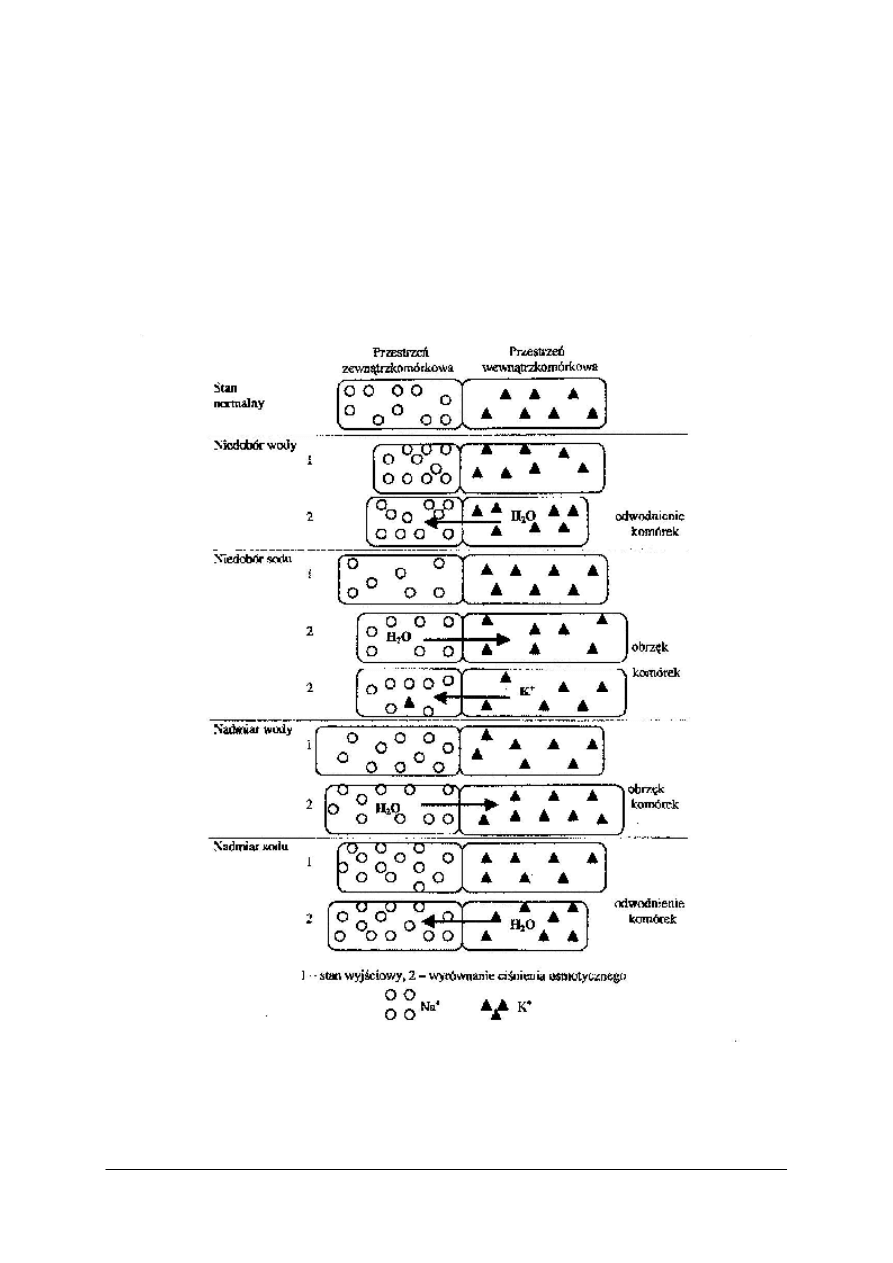
Rys. 1. Zaburzenia gospodarki wodno-elektrolitowej i przemieszczanie się płynów
między przestrzeniami wodnymi
w
celu
wyrównania ciśnienia
osmotycznego [1, s. 35]

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
Sód jednocześnie zwiększa pragnienie i zatrzymuje wodę w tkankach, co jak już
wspomniano skutkuje wzrostem ciśnienia. Podwyższone ciśnienie, oznacza dla serca pracę
ponad normę, co może prowadzić do zawału. Wskutek nadciśnienia dochodzi także do
uszkodzenia naczyń krwionośnych a to może zakończyć się wylewem. Dodatkowo nadmiar
soli uszkadza nerki.
Ponieważ słone potrawy lepiej nam smakują, jemy więcej, co sprzyja tyciu. Dlatego
warto ograniczać ilość soli w diecie.
Gdy stężenie sodu w organizmie człowieka przekracza 145–148 mmol/l konieczna staje
się dieta ubogosodowa i kontrola poziomu tego pierwiastka w organizmie. Jest to bardzo
rygorystyczna dieta, trudna do utrzymania.
Modyfikując ilość sodu w diecie w zasadzie modyfikujemy ilość soli kuchennej, czyli
NaCl, dlatego poniżej został przedstawiony wpływ obu składników (sodu i chloru) na
organizm człowieka.
Tabela 1. Rola sodu i chloru w organizmie człowieka [1, s. 22]
Składnik
Występowanie w organizmie człowieka i najważniejsze funkcje
Sód
Główny kation płynu zewnątrzkomórkowego, występuje w soku trzustkowym i jelitowym,
kościach, składnik Na
+
/K
+
ATP – azy.
Reguluje
gospodarkę
wodną
(objętość
osocza,
ciśnienie
osmotyczne
płynów
pozakomórkowych), wpływa na równowagę kwasowo – zasadową.
Bierze udział w kurczliwości mięśni i przewodnictwie nerwowym, transporcie
aminokwasów, cukrów, itp. (antagonista potasu)
Chlor
Główny anion płynów pozakomórkowych, występuje w żołądku i ślinie (aktywuje amylazę).
Uczestniczy w regulacji gospodarki wodnej, równowagi kwasowo-zasadowej.
Zbyt duże spożycie sodu to większe ryzyko zachorowania na:
−
nadciśnienie tętnicze,
−
miażdżycę,
−
udar mózgu,
−
chorobę wieńcową,
−
zawał serca.
Ograniczenie sodu jest także konieczne w wypadku następujących schorzeń:
−
zapalenie kłębuszków nerkowych,
−
nerczyca,
−
niewydolność krążenia,
−
marskość wątroby z obrzękami.
Ze względu na udział sodu w regulacji gospodarki wodnej w przypadku obrzęków
(np. u kobiet w ciąży) również należy ograniczyć ilość sodu (soli) w diecie.
Ogólnie należy stwierdzić, że dietę z ograniczoną ilością sodu należy stosować:
−
w chorobach serca i układu krążenia,
−
w chorobach nerek i dróg moczowych.
Dietę niskosodową można podzielić na trzy rodzaje:
1. Dietę małosodową, której poziom spożycia sodu wynosi do 1200 mg na dzień.
2. Dietę ubogosodową, której poziom spożycia sodu wynosi do 400 mg na dzień.
3. Dietę ścisłą, której poziom spożycia sodu wynosi do 50 mg na dzień (tzw. dieta
bezsolna).
Aby drastycznie zmniejszyć ilość sodu należy całkowicie zaprzestać dodawania soli do
potraw, ale również zrezygnować z wielu produktów spożywczych.
Optymalna podaż soli nie powinna przekraczać 5 g na dzień, jednak u większości osób
znacznie przekracza zapotrzebowanie, ponieważ przeciętny człowiek spożywa ok. 6–12 g soli
a niektórzy nawet do 15 g soli dziennie (5 g soli to ok. 1 łyżeczka).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
Brak soli znacznie pogarsza smak potraw, co może prowadzić do zmniejszenia łaknienia.
Dlatego, aby potrawy były smaczne należy zwiększyć ilość ziół i warzyw przyprawowych
oraz korzennych do ich sporządzania (jeśli oczywiście lekarz ich nie wykluczył z powodu
dodatkowych schorzeń, na które może cierpieć pacjent).
Tabela 2. Zawartość sodu w produktach spożywczych [5, s. 175]
Produkty spożywcze z przeważnie naturalną
zawartością sodu (bez dosalania) – do 40 mg Na/100 g
produktu
Świeże owoce, konserwy, soki owocowe,
Orzechy (niesolone),
Dżem, miód, cukier,
Czekolada, kakao,
Mąka, ryż, płatki owsiane,
Świeże warzywa, ziemniaki, kapusta,
Tłuszcze (niesolone),
Śmietana, twarożek, krojone sery,
Napoje odświeżające,
Herbata, kawa, piwo, wino.
Produkty spożywcze z przeważnie naturalną
zawartością (bez dosalania) – do 120 mg Na/100 g
produktu
Mleko i produkty mleczne,
Jaja,
Ciasta,
Mięso, drób, dziczyzna, świeże ryby,
Niektóre warzywa i owoce,
Seler, szpinak, marchew, soki,
Niektóre wody mineralne.
Produkty spożywcze najczęściej dosalane w czasie
obróbki technologicznej – do 400 mg Na/100 g
produktu
Świeży ser,
Wędzony pikling,
Wędzona makrela,
Pieczywa, ciasta,
Kluski ziemniaczane,
Konserwy i soki warzywne,
Niektóre wody mineralne i lecznicze.
Produkty spożywcze najczęściej dosalane w czasie
obróbki technologicznej – ponad 400 mg Na/100 g
produktu
Ser (poza świeżym),
Kiełbasy,
Wegetariańskie pasty,
Konserwy rybne, wędzone ryby,
Bułeczki, chleb,
Różne gotowe produkty ziemniaczane,
Ketchup,
Sosy do grilla i koktajli,
Gotowe sosy i zupy,
Gotowe posiłki.
Produkty spożywcze najczęściej dosalane w czasie
obróbki technologicznej – ponad 1200 mg Na/100 g
produktu = 3 g NaCl
Trwałe wędliny, wędzona szynka,
Solone śledzie,
Sery owcze, sery z grzybami, sery topione,
Pieczywa słone,
Oliwki, musztarda,
Mieszaniny przyprawowe.
Z tabeli 2 wynika, że w dietach z ograniczeniem sodu należy wykluczyć:
−
sól kuchenną,
−
konserwy,
−
suche i trwałe wędliny,
−
sery dojrzewające, topione, bryndzę, fetę,
−
mięso peklowane,
−
śledzie,
−
ryby wędzone,
−
podroby,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
−
buliony,
−
wyciągi mięsne,
−
maggi,
−
chipsy i krakersy,
−
środki spulchniające – proszek do pieczenia, sodę oczyszczoną,
−
niektóre wody mineralne.
Sposoby ograniczania sodu w diecie
Potrawy mało słone lub bez soli są nie smaczne, bo do słonego smaku przyzwyczajamy
się od dziecka. Dlatego trudno jest stale prowadzić dietę małosolną. Jeszcze trudniej
całkowicie z soli zrezygnować. Niestety czasami jest to konieczne. Aby zmniejszyć ilość soli
w diecie nie wystarczy nie dodawać soli, bo ona już jest w wielu artykułach spożywczych i to
w tych podstawowych. Czasami staje się niezbędne:
−
wypiekanie własnego pieczywa bez soli, ale z dodatkiem ziół lub, np. cebuli;
−
całkowite wykluczenie produktów konserwowych i konserwowanych chemicznie
i biologicznie, spulchnianych proszkiem do pieczenia i sodą oczyszczoną;
−
wypłukiwanie sodu z produktów roślinnych, przez tzw. podwójne gotowanie;
−
oparcie diety na smakach słodko-korzennych lub ziołowych;
−
niekiedy stosuje się zamiast chlorku sodu chlorek potasu.
Tabela 3. Przyprawy stosowane w diecie z ograniczoną ilością sodu [opracowanie własne]
Dozwolone
Zabronione
Sól w ilości określonej przez lekarza prowadzącego
(jeśli jej nie zabronił), ziele angielskie, liść laurowy,
gałka muszkatołowa, majeranek, kminek, tymianek,
czarnuszka, kolendra, jałowiec, cząber,
Pieprz ziołowy, ograniczona ilość naturalnego
pieprzu i słodkiej papryki,
Mięta, nać pietruszki, koperek, szałwia,
Sok z cytryny, kwasek cytrynowy,
Czosnek, cebula, chrzan,
Wanilia, goździki, cynamon.
Sól w ilości przekraczającej określoną przez lekarza
prowadzącego, maggi, sos sojowy, ocet, papryka,
kostki i granulaty bulionów, mieszanki przyprawowe
zawierające sól (do zup typu „Jarzynka” i do
przyprawiania, np. ryb, drobiu, itp.).
Charakterystyka schorzeń wymagających modyfikacji zawartości sodu w diecie
pacjenta
Sód, jak już wspomniano odgrywa ważną rolę w organizmie człowieka, jego niedobór
jest niebezpieczny, dlatego ustalono minimalną normę spożycia sodu. Jest to jednak bardzo
mała ilość (ok. 0,5–0,6 g sodu na dobę). Taka ilość sodu znajduje się w produktach, które
przeciętnie spożywamy nawet, jeśli nie dodajemy do potraw soli. Poniżej zostaną podane
maksymalne ilości sodu, jakie pacjent może spożywać wraz z żywnością. Należy pamiętać, że
jest to całkowita ilość sodu, zarówno zawartego w surowcach spożywczych, jak również
dodanego wraz z solą.
W 2,54 g soli kuchennej (NaCl) występuje 1 g sodu
Choroby układu krążenia
Do najczęściej występujących zalicza się: chorobę niedokrwienną serca i nadciśnienie
tętnicze.
W wypadku schorzeń układu krążenia często równocześnie należy stosować dietę
z ograniczeniem sodu oraz ubogoenergetyczną, bogatopotasową, niskocholesterolową
a czasami z ograniczeniem ilości wody w diecie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Niewydolność krążenia
Do metod wspomagających leczenie farmakologiczne zalicza się właściwa dieta
i odpowiedni wysiłek fizyczny.
W leczeniu schorzenia zasadnicze znaczenie ma ograniczenie spożycia soli. Jednak
dzięki lekom moczopędnym, jeśli nie jest to konieczne, dieta nie musi być aż tak
rygorystyczna. Prewencyjnie zaleca się spożycie sodu zredukowane do ok. 1,0 g/1000 kcal
i nieprzekraczające w całości 3,0 g dziennie. Natomiast pacjenci hospitalizowani, z ciężką
niewydolnością krążenia nie powinni otrzymywać więcej niż 1,8 g sodu/dobę, a niekiedy
nawet 1,2 do 1,5 g sodu/dobę. W najcięższych przypadkach dieta może być bezsolna, tzn.
zawierająca do 0,2 g sodu/dobę.
Zabiegi kardiochirurgiczne
Bezpośrednio po zabiegu stosuje się dietę restrykcyjną, jeśli chodzi o zawartość soli, ok.
0,8 g/dobę a następnie ilość ta może być stopniowo zwiększana do ok. 3,5 g/dobę (zgodnie
z zaleceniem lekarza).
Nadciśnienie tętnicze
Jest jedną z chorób najczęściej wymagających ograniczania soli w diecie. Rozróżnia się
nadciśnienie tętnicze pierwotne (samoistne) i wtórne. Przyczyną nadciśnienia wtórnego są:
choroby nerek, zaburzenia czynności gruczołów wydzielania wewnętrznego oraz
nieprawidłowości naczyniowe. Uważa się, że jedną z przyczyn nadciśnienia pierwotnego są
błędy żywieniowe – nadużywanie soli oraz nadmiernie kaloryczne jedzenie.
J. Hasik [5, s. 174] zaleca stosowanie krótkotrwałych diet eliminujących sól, np.:
−
dni ziemniaczane (jeden kilogram ziemniaków gotowanych bez dodatku soli – na jeden
dzień),
−
dni owocowe (1–1,5 kg owoców na jeden dzień), picie soków,
−
dieta ryżowa Kempnera (ryż w ilości 200–350 g gotowany w destylowanej wodzie,
z dodatkiem owoców lub soków owocowych).
Choroby układu moczowego
Ponieważ z moczem wydalanych jest wiele składników mineralnych, każda choroba
układu moczowego skłania do modyfikacji składników mineralnych w diecie. Chodzi o wapń,
fosfor, potas, żelazo a przede wszystkim o sód, który reguluje gospodarkę wodną organizmu.
W chorobach nerek dochodzi do zakłócenia bilansu wodnego, możemy mieć do czynienia
zarówno z wielomoczem jak również ze skąpomoczem. W zależności od stanu chorego,
oprócz innych ograniczeń (np. sodu czy białka) pacjent może wymagać kontrolowania ilości
podawanych płynów. Czasami konieczne jest stałe obliczanie bilansu wodnego pacjenta
i ścisłe podawanie zgodnie z wynikiem tego bilansu odpowiedniej ilości płynów.
Przewlekła niewydolność nerek
Gdy nerki nie pracują prawidłowo, dochodzi do nadmiernego gromadzenia się m.in.
jonów sodu i potasu. Konsekwencje tego mogą być bardzo groźne. Nadmiar potasu prowadzi
do zaburzeń pracy serca i może zagrażać życiu, nadmiar sodu do wzrostu ciśnienia krwi,
a wysokie poziomy fosforu powodują niedobory wapnia.
Zalecane spożycie soli zależy od wysokości ciśnienia tętniczego i strat sodu z moczem.
Najczęściej w okresie zaostrzenia choroby należy mocno ograniczyć spożycie soli natomiast
poza tym stosować w żywieniu produkty o małej zawartości sodu (patrz tabela 2). Poza
okresami zaostrzenia choroby dieta nie musi być aż tak restrykcyjna, ale ilość sodu należy
kontrolować i stosować ograniczenie sodu w diecie zgodnie z zaleceniami lekarza.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
Dieta ubogosodowa (podaż sodu do 350 mg dziennie) jest konieczna wtedy, gdy stężenie
sodu we krwi przekracza 145–148 mmol/l. Ponieważ nadmiar sodu zwiększa pragnienie
i prowadzi do powstania obrzęków, dlatego ilość sodu w diecie może być również
kontrolowana na podstawie pomiaru masy ciała oraz ciśnienia tętniczego.
Zespół nerczycowy
W wyniku choroby dochodzi do zatrzymywania sodu w organizmie. Jednak zakres
ograniczania sodu w diecie powinien być ustalony przez lekarza. Dieta taka jest często
kojarzona z dietą bogatą w potas.
Kamica nerkowa
Ilość soli należy ograniczyć w diecie w wypadku, gdy mamy do czynienia z kamicą
wapniową [14, s. 311].
Tabela 4. Ogólne zalecenia dietetyczne w kamicach układu moczowego [14, s. 316]
Dieta powinna być dopasowana do specyficznych zaburzeń metabolicznych, rodzaju kamicy
nerkowej.
Należy uwzględnić indywidualne upodobania pacjenta.
Ilość podawanych płynów powinna być duża (3 -6 litrów/ dziennie)
Wapń – nie powinno się zalecać drastycznych ograniczeń.
Ilość białka adekwatna do zapotrzebowania organizmu.
Umiarkowane spożycie soli kuchennej.
Zwiększenie spożycia potasu.
Chorzy dializowani
W wyniku choroby i dializowania następuje gromadzenie się – sodu, potasu i fosforu
oraz niedobór wapnia, magnezu, cynku i żelaza. Ilość tych składników w diecie powinna być
kontrolowana. Dodatkową zaletą ograniczenia sodu jest zmniejszenie pragnienia, które
dokucza chorym dializowanym. Konieczne jest stałe obliczanie bilansu wodnego pacjenta
i ścisłe podawanie zgodnie z wynikiem tego bilansu odpowiedniej ilości płynów.
Diety wymagające modyfikacji podaży potasu
Potas – charakterystyka
Potas jest składnikiem bardzo ważnym dla naszego organizmu, spełnia wiele funkcji, ale
jego niedobór zdarza się rzadko, ponieważ jest to pierwiastek rozpowszechniony w żywności.
Jego nadmiar z organizmu zdrowego człowieka jest wydalany przez nerki i z kałem.
Zapotrzebowanie na potas dla zdrowej osoby wynosi 3500 mg/dobę.
Przyczyny niedoboru tego składnika mogą być następujące:
−
biegunki,
−
głodówki,
−
stosownie środków moczopędnych i przeczyszczających,
−
długotrwałe niezbilansowane żywienie pozajelitowe,
−
przewlekłe choroby wątroby,
−
anoreksja lub inne choroby wyniszczające.
Niedobór potasu jest groźny, ponieważ może prowadzić do uszkodzenia mięśnia
sercowego, a nawet zgonu.
Nadmiar potasu może wystąpić w niewydolności nerek lub nadnerczy. Toksyczna
dzienna dawka potasu wynosi 18 g.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
Tabela 5. Rola potasu w organizmie człowieka [1, s. 22]
Składnik
Występowanie i najważniejsze funkcje
Potas
Główny kation płynu wewnątrzkomórkowego, występuje w sokach trawiennych, kościach,
składnik Na
+
/K
+
ATP – azy.
Reguluje gospodarkę wodno-elektrolitową (objętość komórek, ciśnienie osmotyczne
wewnątrzkomórkowe), wpływa na równowagę kwasowo-zasadową, reguluje czynności
mięśni i nerwów (potencjał błon komórkowych), uczestniczy w syntezie białka ustrojowego.
Zwiększa przepuszczalność błon komórkowych (antagonista Ca) (antagonista Na).
Produkty spożywcze bogate w potas
Do produktów bogatopotasowych należą: orzechy, warzywa (strączkowe, kapustne,
pomidory), ziemniaki, owoce (suszone, banany, czarne porzeczki). Mniejszą ilość zawierają:
mięso, ryby oraz produkty zbożowe.
Choroby wymagające ograniczenia podaży potasu:
−
ostre kłębkowe zapalenie nerek,
−
przewlekłe kłębkowe zapalenie nerek,
−
ostra niewydolność nerek (okres skąpomoczu i bezmoczu),
−
przewlekła niewydolność nerek (trzeci i czwarty okres choroby),
−
nefropatia cukrzycowa, jeśli wzrasta ilość potasu w osoczu.
U chorych dializowanych ilość potasu ogranicza się do 1500–2000 mg/dobę, ponieważ
może dojść do zatrzymania czynności serca. Ze względu na powszechne występowanie
potasu w produktach spożywczych, aby zmniejszyć w nich ilość potasu stosuje się tak zwane
podwójne gotowanie (bez soli), które umożliwia wypłukanie potasu. Należy pamiętać, że ta
metoda obróbki cieplnej powoduje wypłukanie także innych składników rozpuszczalnych
w wodzie.
Sytuacje wymagające zwiększenia ilości produktów bogatych w potas w diecie:
−
choroby z niewydolnością układu krążenia (zwłaszcza, jeśli stosuje się środki
moczopędne),
−
nadciśnienie tętnicze,
−
choroby reumatyczne,
−
przewlekłe choroby wątroby.
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jaką rolę w organizmie człowieka spełniają składniki mineralne?
2. Kiedy dochodzi do niedoboru lub nadmiaru składników mineralnych w organizmie
człowieka?
3. Jaką rolę w organizmie człowieka pełni sód i potas?
4. Ile sodu i potasu powinno występować w codziennej diecie zdrowego człowieka?
5. W jakich schorzeniach należy zmniejszyć ilość sodu lub potasu w diecie?
6. Kiedy należy zwiększyć ilość sodu lub potasu?
7. Jakie są najlepsze źródła sodu?
8. Jakie są najlepsze źródła potasu?
9. Jaka ilość soli kuchennej daje 1g sodu?
10. Jak można podzielić diety ograniczające podaż sodu?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
4.1.3. Ćwiczenia
Ćwiczenie 1
Określ cele i założenia diety z ograniczeniem sodu i diety z ograniczeniem potasu.
Uzupełnij tabelę.
Tabela do ćwiczenia 1 – wzór
Cechy charakterystyczne diety
Dieta z ograniczeniem sodu
Dieta z ograniczeniem potasu
Cel diety
Rodzaje diety
Należy wykluczyć
Należy ograniczyć
Wskazane są
Liczba posiłków
Ilość płynów
Założenia diety –
Kaloryczność
Białko (ogółem, zwierzęce)
Tłuszcz
Węglowodany
Sód
Potas
Inne składniki mineralne
Witaminy
Uwagi –
1)
Od czego zależy
postępowanie dietetyczne?
2)
Zalecenia odnośnie
sporządzania potraw.
3)
Jakie parametry lub czynności
organizmu należy
kontrolować?
4)
Inne uwagi
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać materiał nauczania z poradnika dla ucznia oraz z wskazanej przez nauczyciela
literatury, ewentualnie z Internetu dotyczący diet z modyfikacjami sodu i potasu,
2) odszukać informacje niezbędne do wypełnienia tabeli,
3) wypełnić tabelę,
4) porównać wyniki z innymi uczniami,
5) uzupełnić ewentualnie tabelę.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z modyfikacjami sodu i potasu,
−
tabele wartości odżywczej produktów spożywczych,
−
papier na notatki,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
−
długopis,
−
ewentualnie stanowisko komputerowe z oprogramowaniem i dostępem do Internetu.
Ćwiczenie 2
Określ wskazania do stosowania diety z ograniczeniem sodu lub potasu. Uzupełnij tabelę.
Tabela do ćwiczenia 2 - wzór
Dieta z ograniczeniem sodu
Dieta z ograniczeniem potasu
Bezwzględne wskazanie do
zastosowania diety
Zalecenie do stosowania diety (w
określonych warunkach)
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać materiał nauczania z poradnika dla ucznia oraz z wskazanej przez nauczyciela
literatury, ewentualnie z Internetu dotyczący diet z ograniczeniem sodu i potasu,
2) odszukać w materiale nauczania informacje niezbędne do wypełnienia tabeli,
3) wypełnić tabelę,
4) porównać wyniki z innymi uczniami,
5) uzupełnić ewentualnie tabelę lub nanieść poprawki.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z ograniczeniem sodu i potasu,
−
papier na notatki,
−
długopis,
−
stanowisko komputerowe z oprogramowaniem i dostępem do Internetu.
Ćwiczenie 3
Sporządź listę receptur na potrawy bez dodatku soli kuchennej.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w Internecie i poradnikach dietetycznych receptury na potrawy bez dodatku
soli,
2) uzupełnić stworzoną listę o potrawy słodkie, ciasta i desery wybrane wśród receptur
gastronomicznych,
3) uporządkować listę, stosując zasadę grupowania alfabetycznego lub według głównego
surowca lub według rodzaju potrawy np. zupy, dania zasadnicze, desery, itp.,
4) zaprezentować listę na forum grupy.
Wyposażenie stanowiska pracy:
−
literatura dietetyczna,
−
receptury gastronomiczne i dietetyczne,
−
stanowisko komputerowe z oprogramowaniem, dostępem do Internetu i drukarką,
−
papier na notatki, papier do drukarki, długopis.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
Ćwiczenie 4
Dokonaj modyfikacji jadłospisu w taki sposób, aby spełniał on wymagania diety:
1. niskosodowej (małosodowa do 1200 mg sodu/dobę),
2. niskopotasowej.
Oceń wartość odżywczą zaproponowanych jadłospisów.
Tabela do ćwiczenia 4
Proponowany jadłospis
Śniadanie
Pieczywo jasne,
Pasta z sera białego i makreli wędzonej,
Pomidor bez skórki, kawa zbożowa z mlekiem
II Śniadanie:
Kanapka z pumpernikla z chudą szynką, sok wielowarzywny
Obiad
Bulion drobiowy,
Ryba duszona w jarzynach, ryż na sypko, sałata zielona z sosem winegret;
napój z marchwi i jabłek
Podwieczorek
Kisiel karmelowy
Kolacja
Knedle ziemniaczane z mięsem, herbata naturalna
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać receptury na potrawy przewidziane w jadłospisie dziennym,
2) obliczyć ilość sodu (lub potasu) w diecie na podstawie receptur, jadłospisu, oraz tabel
wartości odżywczej produktów spożywczych,
3) ustalić, które lub potrawy w zaproponowanym jadłospisie zawierają zbyt dużo sodu
(lub potasu),
4) dokonać modyfikacji jadłospisu – wymienić w jadłospisie te produkty, które zawierają
duże ilości sodu (lub potasu) na inne,
5) sprawdzić ilość sodu (lub potasu) w diecie, jeśli nadal jest zbyt duża zaproponować
modyfikacje w sporządzaniu potraw,
6) obliczyć zawartość składników odżywczych w ułożonych jadłospisach (białko ogółem,
w tym zwierzęce; węglowodany, tłuszcze; witamina C; wapń, sód i potas;
oraz kaloryczność),
7) podzielić się uwagami na forum grupy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
receptury na potrawy dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
papier na notatki,
−
długopis; kalkulator,
−
ewentualnie stanowisko komputerowe z oprogramowaniem dla dietetyków.
Ćwiczenie 5
Zaplanuj jadłospis dekadowy dla osób na diecie niskosodowej i oceń go metodą
jakościową.
Uwaga – do wykonania ćwiczenia możesz wykorzystać odpowiedni program
komputerowy dla dietetyków.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) ułożyć jadłospis dekadowy, uwzględniając produkty i potrawy dozwolone w diecie,
2) sprawdzić zawartość sodu w diecie,
3) ocenić jadłospis metodą jakościową (np. punktową),
4) dokonać ewentualnej korekty jadłospisu.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z ograniczeniem sodu,
−
receptury na potrawy dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
papier na notatki,
−
długopis; kalkulator,
−
ewentualnie stanowisko komputerowe z oprogramowaniem dla dietetyków.
Ćwiczenie 6
Zaplanuj jadłospis dekadowy dla osób na diecie niskopotasowej i oceń go metodą
jakościową.
Uwaga – do wykonania ćwiczenia możesz wykorzystać odpowiedni program
komputerowy dla dietetyków.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) ułożyć jadłospis dekadowy, uwzględniając produkty i potrawy dozwolone w diecie,
2) sprawdzić zawartość potasu w diecie,
3) ocenić jadłospis metodą jakościową (np. punktową),
4) dokonać ewentualnej korekty jadłospisu.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z ograniczeniem potasu,
−
receptury na potrawy dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
papier na notatki,
−
długopis; kalkulator,
−
stanowisko komputerowe z oprogramowaniem dla dietetyków.
Ćwiczenie 7
Ułóż jadłospis dla pacjenta, w taki sposób, aby zawierał:
−
do 1200 mg sodu /dobę.
−
do 500 mg sodu/ dobę.
Uwaga – do wykonania ćwiczenia możesz wykorzystać odpowiedni program
komputerowy dla dietetyków.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zaplanować jadłospis na jeden dzień dla pacjenta wymagającego ograniczenia sodu
w diecie, wykorzystując produkty o obniżonej zawartości sodu,
2) obliczyć zawartość sodu w zaproponowanym jadłospisie,
3) dokonać korekty jadłospisu, jeśli zawartość sodu jest zbyt duża,
4) ocenić jadłospis metodą jakościową,
5) przedstawić swoją propozycję na forum grupy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z ograniczeniem sodu,
−
receptury na potrawy dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
papier na notatki,
−
długopis; kalkulator,
−
ewentualnie stanowisko komputerowe z oprogramowaniem dla dietetyków.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) scharakteryzować patofizjologię chorób wymagających modyfikacji
składników mineralnych lub modyfikacji konsystencji?
¨
¨
2) określić cele i założenia diet z ograniczeniem składników
mineralnych?
¨
¨
3) określić wskazania do stosowania diety z ograniczeniem składników
mineralnych?
¨
¨
4) zaplanować diety z ograniczeniem sodu i diety z ograniczeniem
potasu?
¨
¨
5) dokonać modyfikacji diety niskosodowej o różnym poziomie
ograniczeń sodu?
¨
¨
6) dobrać produkty spożywcze i potrawy zalecane w dietach
z ograniczeniem składników mineralnych?
¨
¨

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
4.2. Inne
diety
wymagające
modyfikacji
składników
mineralnych
4.2.1. Materiał nauczania
W najnowszej nomenklaturze dietetycznej nie ma diet z modyfikacjami składników
mineralnych. Wynika to z faktu, że diety, które wymagają modyfikacji składników
mineralnych zwykle są łączone z innymi dietami w zależności od schorzeń pacjenta, np.
z niskobiałkową, łatwostrawną z ograniczeniem tłuszczu, ubogoenergetyczną. Ponadto
zwykle modyfikacja składników mineralnych zależy od stanu chorego i jest dobierana
indywidualnie do pacjenta.
Modyfikacje ilości żelaza w dietach
Tabela 6. Rola żelaza w organizmie człowieka [1, s. 23]
Składnik
Najważniejsze funkcje
Żelazo
Składnik hemoglobiny, mioglobiny i wielu enzymów, niezbędny do transportu
i magazynowania tlenu, transportu elektronów (cytochromy), denaturacji kwasów
tłuszczowych, destrukcji nadtlenku wodoru (katalaza), jodowania tyrozyny (peroksydaza
tarczycowa), biosyntezy prostaglandyn, katabolizmu tryptofanu, detoksykacji związków
obcych (cytochrom p- 450), obrony immunologicznej organizmu.
Niedobór żelaza w organizmie prowadzi do obniżenia poziomu hemoglobiny we krwi,
mioglobiny w mięśniach i obniżenia aktywności enzymów, które są zależne od żelaza.
Prowadzi to do niedotlenienia tkanek, spada sprawność fizyczna i psychomotoryczna
organizmu. Jest to stan szczególnie niebezpieczny dla kobiet w ciąży, u których
niedokrwistość jest dość powszechna.
Zapotrzebowanie na żelazo wynosi 12–15 mg dla mężczyzn, 18–19 mg dla kobiet
w wieku rozrodczym, a dla kobiet ciężarnych 26 mg na dobę.
Najczęściej przyczyną niedokrwistości, wywołaną zbyt małą ilością żelaza, są błędy
żywieniowe lub nieumiejętne odchudzanie a niekiedy dieta wegetariańska lub zaburzenia
wchłaniania w jelitach. Organizm odczuwa także niedobór żelaza po różnego rodzaju
krwotokach. W takich sytuacjach należy zwiększyć ilość produktów bogatych w żelazo,
pamiętając o czynnikach, które utrudniają lub ułatwiają jego przyswajanie.
Czynniki wpływające na przyswajalność żelaza:
a) czynniki ułatwiające przyswajanie żelaza:
−
witamina C, oraz kwasy spożywcze zawarte w żywności;
−
niektóre aminokwasy występujące w białkach spożywczych – histydyna, lizyna,
−
pochodzenie żelaza z tzw. źródła hemowego,
−
kwas foliowy.
b) czynniki utrudniające przyswajanie żelaza:
−
kwasy fitynowe,
−
białka kazeinowe,
−
fosforany,
−
wapń i niektóre mikropierwiastki,
−
pochodzenie żelaza z tzw. źródła niehemowego.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
Hemowe źródła żelaza:
−
podroby, mięso i jego przetwory, ryby, drób.
Niehemowe źródła żelaza:
−
niektóre przetwory zbożowe (z całego ziarna), warzywa zielone – szpinak, nać pietruszki,
szczypior, szczaw, brukselka, brokuły; warzywa korzeniowe – buraki, pietruszka;
suszone owoce.
Jeśli z jakiejś przyczyny w organizmie człowieka występują niedobory żelaza, dieta
takiego człowieka powinna obfitować zarówno w źródła żelaza, jak również w produkty,
które ułatwiają jego przyswajanie. Taką dietę stosuje się także w pewnych stanach
fizjologicznych, np. w ciąży. Duże niedobory, stwierdzone przez lekarza mogą być
uzupełniane farmakologicznie, ale zawsze równocześnie stosuje się dietę bogatą w żelazo.
Modyfikacje ilości wapnia w dietach
Wapń jest składnikiem spełniającym bardzo ważne role w organizmie człowieka.
Niedobór tego składnika prowadzi do odwapnienia organizmu a w konsekwencji do tężyczki,
zniekształcenia kośćca, a nawet zmian w funkcjonowaniu serca, mięśni czy układu
nerwowego. Najczęściej niedobory tego składnika występują u osób starszych, dzieci
i młodzieży. Wynika to, w wypadku dzieci i młodzieży ze zwiększonych potrzeb organizmu,
a w wypadku osób starszych ze złego wchłaniania.
Tabela 7. Rola wapnia w organizmie człowieka [ 1, s. 22 ]
Składnik
Najważniejsze funkcje
Wapń
Podstawowy składnik kości zębów.
Bierze udział w kurczliwości mięśni, przewodnictwie bodźców nerwowych,
przepuszczalności błon komórkowych, krzepliwości krwi, wpływa na czynność serca,
kofaktor wielu enzymów, np. biorących udział w glikogenezie, działa też odczulająco.
Uczestniczy w utrzymaniu równowagi kwasowo-zasadowej w organizmie.
Najważniejsze źródła wapnia:
−
mleko i jego przetwory (zwłaszcza sery),
−
konserwy i przetwory z ryb (zwłaszcza spożywanych wraz z ościami).
Osteoporoza
Osteoporoza jest schorzeniem, którego istotą jest postępujący ubytek masy kostnej, czego
konsekwencją mogą być złamania kości. Osteoporoza staje się chorobą coraz bardziej
rozpowszechnioną i zalicza się ją do chorób cywilizacyjnych, ponieważ wzrost zachorowań
na osteoporozę jest uwarunkowany między innymi stylem życia. Najczęściej na tą chorobę
zapadają kobiety po menopauzie oraz osoby w podeszłym wieku. Dlatego, wśród osób
zagrożonych chorobą należy stosować profilaktykę. Ta profilaktyka polega między innymi na
większej podaży wapnia w diecie (nawet do 1000 – 1500 mg /dobę). Połowa tej ilości
powinna pochodzić z mleka i jego przetworów gdzie jest najkorzystniejszy stosunek wapnia
do fosforu.
Czynniki wpływające na przyswajanie wapnia:
a) korzystnie wpływające na przyswajanie wapnia:
−
odpowiedni stosunek wapnia do fosforu,
−
odpowiednia ilość witaminy D,
−
laktoza,
−
cytryniany,
−
aminokwasy – lizyna i arginina,
b) czynniki utrudniające przyswajanie wapnia:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
−
kwas szczawiowy,
−
fityniany,
−
nadmiar tłuszczu w pożywieniu,
−
związki glinu, stront,
−
mała kwasowość soku żołądkowego.
Wchłanianie wapnia w zależności od źródła:
−
30–40% (do 70% z produktów mlecznych) z produktów zwierzęcych,
−
10–20% z produktów roślinnych,
−
średnia przyswajalność wapnia z pożywienia mieszanego wynosi około 25%.
Z powyższego zestawienia wynika, że należy bardzo starannie dobierać produkty, aby
zaspokoić zwiększone zapotrzebowanie organizmu.
Podstawowe zasady diety w osteoporozie:
1. Należy wybierać produkty mleczne o mniejszej zawartości tłuszczu, np. zamiast
twarogów tłustych, chude. Dorosłe osoby mogą stosować również chude mleko. Sery
dojrzewające, mimo że są bardzo dobrym źródłem wapnia, równocześnie zawierają
znaczne ilości tłuszczu, dlatego nie powinny być stosowane w nadmiarze.
2. Osoby uczulone na laktozę mogą wybierać produkty z mleka fermentowanego, a mające
alergię na białko mleka krowiego – mleko kozie i jego przetwory.
3. Niektóre produkty roślinne (szczaw, szpinak, agrest, rabarbar) oraz kawa, herbata, bogate
w szczawiany utrudniają wchłanianie wapnia.
4. Należy ograniczyć w diecie ilość soli kuchennej oraz fosforanów.
5. Ryby, zwłaszcza drobne, które można jeść razem z ościami są bardzo dobrym źródłem
wapnia (zawierają też wit. D).
6. Nadmierna ilość białka zwierzęcego utrudnia wchłanianie wapnia.
7. Wskazane jest zwiększenie ilości wit. C w diecie.
Aby pokryć dobowe zapotrzebowanie na wapń w wysokości 1000 mg, należałoby spożyć
w ciągu dnia:
−
3 szklanki mleka,
−
2 szklanki mleka i 2 plasterki sera żółtego,
−
szklankę jogurtu naturalnego, 200 g sera twarogowego i 200 g sardynek,
−
szklankę kefiru, 100 g soi, 2 plasterki sera żółtego i 100 g boćwiny.
Podobną dietę jak w osteoporozie należy stosować w wypadku wyniszczenia organizmu.
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jakie mogą być skutki niedoboru żelaza w diecie?
2. Jakie czynniki utrudniają a jakie ułatwiają przyswajanie żelaza?
3. Jakie produkty są dobrym źródłem żelaza hemowego?
4. Jakie mogą być skutki niedoboru wapnia w diecie?
5. Jakie czynniki utrudniają a jakie ułatwiają przyswajanie wapnia?
6. Jakie zasady obowiązują w żywieniu chorych na osteoporozę?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
4.2.3. Ćwiczenia
Ćwiczenie 1
Sporządź listę potraw i napojów będących dobrym źródłem
−
wapnia,
−
żelaza.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać materiał nauczania na temat produktów spożywczych bogatych w wapń
(żelazo) oraz czynników, które ułatwiają lub utrudniają wchłanianie wapnia (żelaza)
– z poradnika dla ucznia i literatury dodatkowej wskazanej przez nauczyciela,
2) wyszukać w Internecie i poradnikach dietetycznych receptury na potrawy i napoje
z surowców, które są dobrym źródłem wapnia (żelaza),
3) okreslić jakimi dodatkami można jeszcze wzbogacić potrawy znajdujące się na liście
(np. posypać rozdrobnionymi orzechami, ziarnem sezamu lub natką pietruszki, dodać
owoce lub mleko w proszku itp.) – chodzi o wzbogacenie w wapń (żelazo),
ale także w składniki ułatwiające jego przyswajanie,
4) uporządkować listę, stosując zasadę grupowania alfabetycznego lub według głównego
surowca lub według rodzaju potrawy, np. zupy, dania zasadnicze, desery itp.,
5) zaprezentować listę na forum grupy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dietetyczna,
−
receptury gastronomiczne i dietetyczne,
−
stanowisko komputerowe z oprogramowaniem, dostępem do Internetu i drukarką,
−
papier na notatki, papier do drukarki, długopis.
Ćwiczenie 2
Sporządź jadłospis zawierający 1200–1500 mg wapnia dla kobiety zagrożonej
osteoporozą, która równocześnie stosuje dietę o obniżonej kaloryczności (1500 kcal).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) ułożyć jadłospis zachowując zasady racjonalnego żywienia, ale wybierając produkty
niskokaloryczne lecz bogate w wapń oraz źródła wit. C, D i białka zwierzęcego
(zwrócić uwagę na proporcje fosforu do wapnia),
2) obliczyć zawartość składników odżywczych i wartość kaloryczną diety,
3) porównać obliczenia z założeniami diety,
4) dokonać ewentualnie korekty jadłospisu,
5) sprawdzić, czy jadłospis jest urozmaicony i racjonalny i dokonać jego oceny,
6) zaprezentować jadłospis na forum grupy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dietetyczna i żywieniowa,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
−
receptury gastronomiczne i dietetyczne; normy żywienia, tabele wartości odżywczej
produktów,
−
stanowisko komputerowe z oprogramowaniem dla dietetyków, dostępem do Internetu
i drukarką,
−
papier na notatki, papier do drukarki, długopis, ewentualnie kalkulator.
Ćwiczenie 3
Ułóż jadłospis dla kobiety w ciąży (drugi trymestr ciąży) zagrożonej niedokrwistością,
bogaty w żelazo. Ilość żelaza w diecie 26 mg/dobę. Uwzględnij wszystkie zasady żywienia
kobiet ciężarnych – zapotrzebowanie na energię 2500 kcal.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) sprawdzić i wypisać normy żywienia dla kobiet ciężarnych,
2) ułożyć jadłospis zachowując zasady racjonalnego żywienia i uwzględniając potrzeby
kobiety ciężarnej oraz wprowadzając większe ilości źródeł żelaza oraz uwzględniając
produkty ułatwiające przyswajanie żelaza,
3) obliczyć zawartość składników odżywczych i wartość kaloryczną diety,
4) porównać obliczenia z założeniami diety,
5) dokonać ewentualnie korekty jadłospisu,
6) sprawdzić, czy jadłospis jest urozmaicony i racjonalny i dokonać jego oceny,
7) zaprezentować jadłospis w grupie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dietetyczna i żywieniowa,
−
receptury gastronomiczne i dietetyczne; normy żywienia, tabele wartości odżywczej
produktów,
−
stanowisko komputerowe z oprogramowaniem dla dietetyków, dostępem do Internetu
i drukarką,
−
papier na notatki, papier do drukarki, długopis, ewentualnie kalkulator.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) wyjaśnić rolę wapnia i żelaza w organizmie człowieka?
¨
¨
2) wskazać źródła wapnia i żelaza?
¨
¨
3) wymienić czynniki wpływające na przyswajalność wapnia lub
żelaza?
¨
¨
4) ułożyć jadłospis dla chorych na niedokrwistość niedobarwliwą?
¨
¨
5) ułożyć jadłospis dla chorych na osteoporozę?
¨
¨
6) dokonać modyfikacji jadłospisu w taki sposób, aby wzbogacić go
w źródła wapnia lub żelaza?
¨
¨

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
4.3. Podstawy patofizjologii chorób wymagających modyfikacji
konsystencji
4.3.1. Materiał nauczania
Niektórzy chorzy czasowo lub stale wymagają diety o zmienionej konsystencji. Dieta
taka może mieć konsystencję płynną, półpłynną lub papkowatą. Sposób modyfikacji zależy
od stanu zdrowia chorego.
Diety o zmodyfikowanej konsystencji dzieli się na:
−
płynne – ścisłą i wzmocnioną,
−
papkowate,
−
diety do żywienia przez zgłębnik lub przetokę.
Charakterystyka diety płynnej ścisłej
Jest stosowana w wyjątkowych sytuacjach przez krótki okres czasu, ponieważ dieta taka
nie jest w stanie zaspokoić zapotrzebowania organizmu. Celem tej diety jest dostarczenie
choremu niezbędnej ilości płynu i złagodzenie uczucia pragnienia.
Dietę płynną ścisłą stosuje się, gdy chorzy nie tolerują pokarmu. Najczęściej z powodu
schorzeń przebiegających z wymiotami, biegunką, kiedy każda nawet niewielka ilość
pokarmu wywołuje odruch ze strony przewodu pokarmowego. Dietę płynną stosuje się także
po niektórych zbiegach operacyjnych oraz w napadach kamicy nerkowej, kamicy żółciowej,
w ostrej nerczycy. Dieta taka może być stosowana najwyżej kilka dni (1–3). Na początku
diety najczęściej podaje się tylko przegotowaną wodę lub wodę mineralną niegazowaną –
tzw. płyny obojętne. Można też podawać słabą herbatę niesłodzoną, napar z rumianku.
Następnie można wprowadzać herbatę osłodzoną, wodę lekko osoloną oraz przecedzony
rzadki kleik. Stopniowo dietę można poszerzać o niewielkie ilości klarownych soków
(zgodnie z zaleceniami lekarza). W kolejnym dniu można soki wzbogacić dodatkiem
żelatyny, a kleik dodatkiem żółtka, masła lub jaja.
Zasady podawania płynów w diecie płynnej ścisłej
−
płyny podaje się w bardzo małych ilościach, często – początkowo 30–60 ml na godzinę,
jeśli chory dobrze toleruje te ilości można, je stopniowo zwiększać,
−
płyn powinien być letni,
−
bezpośrednio po zabiegach operacyjnych przewodu pokarmowego, wodę podaje się
metodą kroplową i dodatkowo zwilża usta.
Charakterystyka diety płynnej wzmocnionej
Jest to dieta, której celem jest nie tylko dostarczenie organizmowi płynów, ale także
składników odżywczych. Pokarmy jednak muszą mieć konsystencję płynną. Dietę stosuje się
zgodnie z zaleceniami lekarza.
Najczęściej dietę stosuje się w wypadku:
−
zwężenia przełyku,
−
urazu twarzy lub szczęki,
−
chorób jamy ustnej i przełyku,
−
chorych nieprzytomnych.
Zadaniem diety jest ochrona jamy ustnej i przewodu pokarmowego przed podrażnieniami
mechanicznymi, chemicznymi i termicznymi. Aby zapewnić odpowiednią wartość odżywczą
diety, potrawy sporządza się z różnych składników, które są gotowane, przecierane
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
a następnie rozcieńczane wodą lub wywarem. Dieta powinna być lekkostrawna, błonnik
bardzo ograniczony. Pieczywo (bez skórki) można podawać po namoczeniu w mleku lub
herbacie, przetarciu i rozcieńczeniu. Owoce podaje się w postaci rozcieńczonych przecierów
lub soków. Dieta powinna być dobrze zbilansowana.
Tabela 8. Produkty dozwolone i zabronione w diecie płynnej wzmocnionej [14, s. 77]
Nazwa produktu
Zalecane
Przeciwwskazane
Produkty zbożowe
Pieczywo jasne, mąka, kasza manna, inne
kasze w formie kleików.
Pieczywo razowe żytnie i pszenne, rogaliki
francuskie, kasze, makarony.
Mleko i produkty
mleczne
Mleko słodkie i zsiadłe, kefir, jogurt, białe
sery, serek homogenizowany.
Sery żółte i topione, sery pleśniowe, ser feta, serek
typu „Fromage”.
Jaja
Jaja gotowane na miękko, w koszulkach.
Gotowane na twardo i smażone.
Tłuszcze
Masło, margaryny miękkie, słodka
śmietana, oleje roślinne: rzepakowy,
sojowy, słonecznikowy, kukurydziany,
oliwa z oliwek
Śmietana, smalec, słonina, boczek, łój, margaryny
twarde.
Mięso, wędliny i ryby
Mięsa chude: wołowina, cielęcina, kurczak,
indyk (najlepiej mięso z piersi bez skóry),
chuda wieprzowina w ograniczonej ilości,
ryby chude (dorsz, leszcz, mintaj,
morszczuk, pstrąg, płastuga, sola, szczupak,
sandacz), ryby tłuste w ograniczonej ilości,
wędliny chude
Mięsa tłuste, baranina, wieprzowina, gęś, kaczka,
ryby tłuste – jeśli są źle tolerowane, wędliny
tłuste, pasztety, wędliny podrobowe, ryby
wędzone, mięso peklowane, konserwy mięsne
i rybne
Ziemniaki
Gotowane i przetarte.
Ziemniaki gotowane całe, frytki, ziemniaki
smażone, placki ziemniaczane, pyzy, chipsy.
Warzywa
Gotowane i przetarte, soki z warzyw
surowych, przeciery z dobrze dojrzałych,
surowych pomidorów
Wszystkie odmiany kapusty, papryka,
szczypiorek, cebula, ogórki, rzodkiewki,
kukurydza (również
z puszki), wszystkie warzywa surowe, gotowane
nieprzetarte.
Owoce
Soki owocowe, przeciery z owoców
surowych, gotowanych, pieczonych (jabłka)
– o konsystencji płynnej
Wszystkie owoce surowe, gruszki, śliwki, agrest,
całe owoce suszone, orzechy.
Suche strączkowe
Żadne
Wszystkie są zabronione: groch, fasola,
soczewica, bób, soja.
Cukier i słodycze
Cukier, miód, kompoty przetarte z cukrem,
płynne kisiele z cukrem.
Chałwa, czekolada, słodycze zawierające tłuszcz,
kakao, orzechy.
Przyprawy
Tylko łagodne w ograniczonych ilościach:
sól, cukier, sok z cytryny, koper zielony,
wanilia, ewentualnie cynamon.
Ostre przyprawy: ocet, pieprz, musztarda,
papryka.
Uwaga – wszystkim produktom dozwolonym i przyrządzonym z nich potrawom należy nadać konsystencję płynną
Charakterystyka diety papkowatej
Jest to dieta, która ma zastosowanie w sytuacji, gdy pacjent ma utrudnione gryzienie
lub przełykanie.
Zwykle są to choroby:
−
jamy ustnej i przełyku (łącznie z nowotworami),
−
wymagające leczenia ortodontycznego,
−
związane z chirurgią szczękową,
−
przebiegające z wysoką gorączką,
−
pierwszy okres choroby wrzodowej.
Dieta ma za zadanie dostarczyć organizmowi wszystkich niezbędnych składników
odżywczych, powinna być lekkostrawna, oszczędzająca przewód pokarmowy, o konsystencji
papkowatej. Potrawy nie mogą drażnić przewodu pokarmowego mechanicznie, termicznie ani
chemicznie. Wszystkie produkty powinny być rozdrobnione, np. mięso po ugotowaniu
zmielone lub podawane w postaci pulpetów czy budyniów; zupy czyste, kremy lub
przecierane, ziemniaki i warzywa gotowane i podawane w postaci puree, owoce przecierane
surowe lub z kompotu, itd.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
Tabela 9. Założenia dla diety papkowatej [2, s. 249]
Energia lub składnik
Jednostka
Ilość
Energia
kcal
2300–2400
Białko ogółem
g
85
Białko zwierzęce
g
55
Tłuszcz
g
75–80
Węglowodany przyswajalne
g
320–340
Błonnik pokarmowy
g
20
Wapń
g
0,9
Żelazo
mg
17
Witamina A (ekwiwalent retinolu)
μg
900
Witamina B
1
mg
1,8
Witamina B
2
mg
2,2
Witamina C
mg
>70
Białko ogółem – 14,5% sumy dobowego zapotrzebowania energetycznego
Tłuszcze – 30% sumy dobowego zapotrzebowania energetycznego
Węglowodany – 55,5% sumy dobowego zapotrzebowania energetycznego
Diety do żywienia przez zgłębnik lub przetokę
Zostaną opisane w następnym rozdziale poradnika.
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. W jakim celu dokonuje się modyfikacji konsystencji diety?
2. Jak dzieli się diety z modyfikacjami konsystencji?
3. Jakie są zasady stosowania diety płynnej ścisłej?
4. Kiedy stosuje się dietę płynną wzmocnioną?
5. Jak przygotowuje się dietę płynną wzmocnioną?
6. Jakie są założenia diety papkowatej?
4.3.3. Ćwiczenia
Ćwiczenie 1
Zaplanuj dietę płynną ścisłą, którą lekarz zalecił pacjentowi w pierwszej dobie
pooperacyjnej, około 500 ml/dobę.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z informacjami na temat żywienia enteralnego i na temat diety płynnej
(poradnik dla ucznia, literatura pomocnicza, Internet),
2) wybrać płyny odpowiednie do zastosowania w diecie płynnej,
3) rozplanować w czasie podawanie płynów.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca diet z modyfikacjami konsystencji,
−
stanowisko komputerowe z oprogramowaniem i dostępem do Internetu,
−
kartki na notatki, długopis.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
Ćwiczenie 2
Sporządź listę napojów, płynnych potraw i dodatków, które mogą być stosowane
w diecie płynnej wzmocnionej.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać informacje na temat produktów spożywczych dozwolonych i zabronionych
w diecie płynnej wzmocnionej- z poradnika dla ucznia i literatury dodatkowej wskazanej
przez nauczyciela,
2) wyszukać w Internecie i poradnikach dietetycznych receptury na potrawy i napoje, które
można wykorzystać w diecie płynnej,
3) okreslić jakimi dodatkami można jeszcze wzbogacić potrawy znajdujące się
na liście, uwzględnić te dodatki w liście,
4) uporządkować listę, stosując zasadę grupowania alfabetycznego lub według głównego
surowca,
5) zaprezentować listę na forum grupy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dietetyczna,
−
receptury gastronomiczne i dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
stanowisko komputerowe z oprogramowaniem, dostępem do Internetu i drukarką,
−
papier na notatki, papier do drukarki, długopis.
Ćwiczenie 3
Opracuj dla pacjenta 3-dniową dietę papkowatą. Pacjent to dorosła kobieta,
o prawidłowej masie ciała (zapotrzebowanie kaloryczne ok. 2200 kcal). Przygotuj dla
pacjentki zalecenia dotyczące sporządzania potraw i zasad stosowania diety (uwzględnij
receptury na potrawy).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z informacjami na temat diety papkowatej,
2) opracować jadłospis 3-dniowy, uwzględniający zapotrzebowanie pacjenta oraz zalecenia
diety papkowatej,
3) obliczyć wartość odżywczą zaplanowanego jadłospisu i porównać z zapotrzebowaniem
pacjenta,
4) dokonać oceny jakościowej jadłospisu.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dietetyczna,
−
receptury gastronomiczne i dietetyczne,
−
tabele wartości odżywczej produktów spożywczych,
−
stanowisko komputerowe z oprogramowaniem, dostępem do Internetu i drukarką,
−
papier na notatki, papier do drukarki, długopis.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) rozróżnić rodzaje diet z modyfikacjami konsystencji?
¨
¨
2) określić cele, założenia i zastosowanie diet z modyfikacjami
konsystencji?
¨
¨
3) zaplanować diety z modyfikacjami konsystencji?
¨
¨
4) dobrać produkty spożywcze i potrawy zalecane w dietach płynnych?
¨
¨
5) dobrać produkty spożywcze i potrawy zalecane w dietach
papkowatych?
¨
¨
6) dokonać oceny zaplanowanych jadłospisów stosowanych w dietach
z modyfikacjami konsystencji?
¨
¨

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
4.4. Leczenie żywieniowe
4.4.1. Materiał nauczania
Słownik pojęć dotyczących leczenia żywieniowego
Diety przemysłowe – są to gotowe do użycia diety (w postaci płynu lub proszku), które
powstają ze zmieszania różnych składników. Mogą to być diety kompletne pod względem
odżywczym, czyli zawierające wszystkie składniki odżywcze (białko, tłuszcze, węglowodany,
witaminy i składniki mineralne), które są potrzebne organizmowi lub będące tylko mieszaniną
dwóch – trzech składników, albo nawet jednoskładnikowe. Ich skład jest dokładnie określony
przez producenta. Diety te są dostosowane do możliwości trawienia i wchłaniania pacjenta.
Do diet przemysłowych zalicza się miedzy innymi:
−
diety peptydowe (zhydrolizowane) – diety przemysłowe zawierające białko częściowo
strawione (rozłożone na mniejsze fragmenty). Stosuje się je na ogół w chorobach, którym
towarzyszy upośledzone trawienie i wchłanianie.
−
diety polimeryczne – diety przemysłowe zwierające białko w niezmienionej formie,
czyli nie zhydrolizowane.
Gastrostomia – specjalnie zaprojektowana rurka, którą wprowadza się do żołądka przez
skórę. Służy do podawania pożywienia bezpośrednio do żołądka, z pominięciem przełyku.
Ta metoda jest wskazana, gdy żywienie przez zgłębnik planowane jest na ponad 30 dni lub,
gdy niemożliwe jest założenie zgłębnika. Przy pomocy gastrostomii można żywić pacjenta
przez wiele lat. Najczęściej zakładaną gastrostomią jest tzw. PEG (przezskórna endoskopowa
gastrostomia).
Jejunostomia – specjalnie zaprojektowana rurka, wprowadzana bezpośrednio do jelita
przez skórę. Ten sposób żywienia jest zwykle stosowany bezpośrednio po operacji, gdy
żołądek nie wrócił jeszcze do pełnej sprawności.
Żywienie dojelitowe (enteralne) – żywienie, w którym wykorzystuje się przewód
pokarmowy. Zalicza się tu: podawanie specjalnych diet przemysłowych doustnie, przez
zgłębnik do żołądka lub jelita oraz przez gastrostomie (do żołądka) i jejunostomie (do jelita).
Żywienie pozajelitowe (parenteralne) – podawanie składników odżywczych
bezpośrednio do krwioobiegu (przez tzw. kroplówkę).
Zgłębnik (sonda) – specjalna rurka wprowadzana przez nos (lub rzadziej przez usta)
do żołądka lub jelita, służąca do podawania pożywienia.
Leczenie żywieniowe
Leczeniem żywieniowym nazywa się zarówno podawanie choremu składników
pokarmowych drogą przewodu pokarmowego (enteralnie) jak również pozajelitowo
z zastosowaniem specjalnych płynnych diet przemysłowych. Diety te traktuje się jak
lekarstwo, a nie tylko jak pokarm. Ich odpowiednie zastosowanie (indywidualne dobranie
diety o składzie specyficznym dla potrzeb i możliwości organizmu pacjenta) może
zmniejszyć lub doprowadzić do ustąpienia objawów choroby i pozwala na zaspokojenie
zapotrzebowania organizmu. Leczenie stosuje się w wypadku, gdy chory nie może być
żywiony w sposób naturalny z powodu schorzenia, na jakie cierpi lub na wskutek
wyniszczenia organizmu. Leczenie żywieniowe zwłaszcza drogą pozapokarmową nazywa się
też żywieniem klinicznym.
Leczenie żywieniowe ma na celu nie tylko uzupełnienie niedoborów pokarmowych, ale
także oszczędzenie przewodu pokarmowego. Ponieważ w badaniach klinicznych nie
wykazano przewagi żywienia pozajelitowego nad dietą bezresztkową podawaną enteralnie,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
powinno to skłaniać do ograniczenia żywienia pozajelitowego wyłącznie do szczególnych
przypadków.
Dobór odpowiedniej dla chorego diety płynnej zbilansowanej musi być dokonany przez
lekarza znającego charakter choroby pacjenta, wydolność jego przewodu pokarmowego, jak
również skład dostępnych diet.
Rodzaje leczenia żywieniowego:
−
pozajelitowe (parenteralne) – stosowane przy niewydolności przewodu pokarmowego,
−
drogą przewodu pokarmowego (enteralnie).
Leczenie pozajelitowe
Leczenie to polega na podawaniu składników pokarmowych drogą dożylną. Żywienie to
może wspomagać żywienie naturalne (np. w wypadku wyniszczenia organizmu) lub może
być jedyną formą odżywiania organizmu, jeśli przewód pokarmowy pacjenta jest nieczynny.
Całkowite żywienie pozajelitowe polega na podawaniu bezpośrednio do układu
krwionośnego wszystkiego, co w normalnych warunkach wchłania się z przewodu
pokarmowego. Są to: aminokwasy, cukry proste, emulsje tłuszczowe, elektrolity, pierwiastki
śladowe, witaminy i woda w odpowiednich ilościach i proporcjach.
Zastosowanie żywienia parenteralnego:
−
u chorych niedożywionych,
−
w rozległych urazach lub oparzeniach,
−
w ostrym zapaleniu trzustki,
−
w niewydolności nerek i wątroby,
−
w zespole złego wchłaniania,
−
w zespole jelita krótkiego,
−
w nowotworach,
−
w zapaleniu otrzewnej,
−
w posocznicy.
Terapia lecznicza może trwać od 10 do 30 dni lub do czasu, kiedy przewód pokarmowy
zacznie funkcjonować. Odżywianie pozajelitowe stosuje się często przed operacjami, jeśli
organizm pacjenta jest osłabiony i niedożywiony oraz w wypadku silnego niedożywienia
w celu wyrównania niedoborów pokarmowych.
W zależności od schorzenia stosuje się różne zestawy diet przemysłowych.
Np. w wypadku oparzeń wzrasta zapotrzebowanie na białko i energię w niektórych sytuacjach
konieczne jest zwiększenie ilości elektrolitów, itp. Sposób leczenia żywieniowego zaleca
lekarz.
Sposoby żywienia pozajelitowego:
−
obwodowo,
−
centralnie.
Do krótkotrwałego żywienia, przy pomocy niskoprocentowych roztworów glukozy
(czasami elektrolitów) wykorzystuje się żyły obwodowe (żyły występujące na wierzchu dłoni,
przedramieniu lub w zgięciu łokcia).
Do długotrwałego leczenia wykorzystuje się żyły obwodu centralnego – szyjną,
podobojczykową, udową. Przy dłuższym odżywianiu pozajelitowym można stosować tzw.
porty naczyniowe, które wszczepia się pod skórę pacjenta. Jest to najbezpieczniejsze
rozwiązanie dla pacjenta.
Rodzaje preparatów do żywienia pozajelitowego:
−
aminokwasy (wodne roztwory różnych aminokwasów),
−
węglowodany (głównie wodne roztwory glukozy o różnych stężeniach),
−
emulsje tłuszczowe,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
−
elektrolity,
−
pierwiastki śladowe,
−
witaminy (preparaty zawierające witaminy rozpuszczalne w wodzie lub w tłuszczach),
−
woda,
−
tzw. worki żywieniowe „All in One”, będące mieszaniną różnych składników,
odpowiednio zbilansowanych.
Producenci diet przemysłowych oferują worki typu „All in One”, są to tzw. „worki
trzykomorowe”. W ofercie znajdują się także worki dwukomorowe, które zawierają –
aminokwasy, węglowodany, emulsje tłuszczowe, elektrolity i fosforany.
Worki żywieniowe mogą także przygotowywać doświadczeni farmaceuci, mieszając
w odpowiedniej kolejności i ilości składniki diety w sterylnych warunkach. Powstałe
mieszaniny są nietrwałe.
Przed rozpoczęciem żywienia pozajelitowego należy określić zapotrzebowanie chorego
na energię i składniki odżywcze.
Skład mieszaniny odżywczej oblicza się na podstawie zapotrzebowania energetycznego
wynoszącego u chorych w okresie pooperacyjnym średnio 30–40 kcal/kg wagi ciała
i zapotrzebowania na białko odpowiednio 0,2–0,3 g N/kg wagi ciała, oraz biorąc pod uwagę
wstępną ocenę odżywienia chorego dokonaną na podstawie między innymi badań
laboratoryjnych oraz z uwzględnieniem masy ciała pacjenta – rzeczywistej i należnej.
Do dokładnej oceny zapotrzebowania na energię wykorzystuje się metody obliczania
spoczynkowego zapotrzebowania energetycznego (BMR), np. z wykorzystaniem wzoru
Harrisa – Benedicta
−
dla mężczyzn = 66,42+ (13,75 ∙ W) + (5 ∙ H) – (6,77 ∙ A)
−
dla kobiet = 665,09 + (9,65 ∙ W) + (1,85 ∙ H) – (4,67 ∙ A)
gdzie: W – masa ciała w kg; H – wzrost w centymetrach; A – wiek w latach.
W uproszczony sposób można także obliczyć zapotrzebowanie energetyczne pacjenta
przyjmując, że 25–30 kcal przypada na 1kg masy ciała na dobę.
Zalety żywienia pozajelitowego:
−
stały ściśle określony skład,
−
brak składników często źle tolerowanych przez pacjenta – laktoza, cholesterol, gluten,
−
możliwość dostosowania diety do specyficznych potrzeb pacjenta,
−
sterylność.
Wady żywienia pozajelitowego:
−
wysoki koszt,
−
dłuższe wyłączenie przewodu pokarmowego jest niekorzystne dla pacjenta (zanikają
niektóre funkcje),
−
powikłania – zakażenia, odczyny zapalne i inne.
Leczenie żywieniowe enteralne
Ta forma żywienia, drogą pokarmową, jest bardziej fizjologiczna dla pacjenta, dlatego
powinna być zastępowana metodą pozajelitową tylko w koniecznych sytuacjach. Preparaty do
odżywiania drogą przewodu pokarmowego mają inny skład niż stosowane dożylnie,
ponieważ wykorzystuje się przynajmniej częściowo układ trawienny pacjenta. Zmuszając
przewód pokarmowy do pracy zapobiega się zanikowi niektórych jego funkcji, np. zanikowi
kosmków jelit.
Sposoby żywienia enteralnego:
−
doustnie,
−
doprzełykowo,
−
dożołądkowo,
−
dojelitowo.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
W leczeniu żywieniowym enteralnym pokarm wprowadza się za pomocą zgłębnika lub
przetoki.
Sposoby wprowadzania zgłębnika:
−
przez nos (czasami przez usta),
−
przez chirurgicznie lub endoskopowo wytworzoną przetokę do żołądka,
−
przez chirurgicznie lub endoskopowo wytworzoną przetokę do dwunastnicy lub jelita
czczego.
Sposób wprowadzenia pożywienia zależy od stanu zdrowia pacjenta oraz czasu, jaki jest
przewidywany na leczenie żywieniowe. Jeśli planuje się żywienie krótkotrwałe (do 4 tygodni)
stosuje się podawanie przez zgłębnik wprowadzony przez nos do żołądka, dwunastnicy lub
jelita. Długoterminowe żywienie wymaga wykonania przetok chirurgicznie lub endoskopowo.
Obecnie stosowane zgłębniki są wykonane z odpowiednich materiałów, które nie drażnią
przewodu pokarmowego i mają rozwiązania ułatwiające ich bezpieczne wprowadzanie.
Pokarm wprowadzany przez wgłębnik podaje się metodą porcjową lub metodą wlewu. Mogą
to być, w zależności od stanu pacjenta porcje 200–300 ml lub tzw. mikroporcje 50–100 ml
(przy wprowadzaniu do dwunastnicy).
Do wprowadzania pokarmu metodą wlewu stosuje się specjalne pompy. Jest to metoda,
zarówno dla pacjenta, jak i personelu najbardziej korzystna. Jednak każdorazowo żywienie
takie powinno odbywać się pod kontrolą lekarską.
Żywienie przez przetoki żywieniowe znalazło zastosowanie w leczeniu chorych, którzy
nie mogą samodzielnie połykać pokarmu.
Preparaty do żywienia enteralnego
Lecznicze diety przemysłowe mogą mieć postać proszku do rozcieńczenia, ale coraz
częściej są preparatami gotowymi do użycia.
Rozróżnia się następujące rodzaje preparatów do żywienia dojelitowego:
−
elementarne – zawierają aminokwasy i polipeptydy,
−
półelementarne – oparte na hydrolizatach białkowych,
−
polimeryczne – zawierają pełne białko oraz węglowodany, ewentualnie inne dodatki,
−
diety specjalne – przeznaczone dla pacjentów o specjalnych potrzebach (np. chorych na
cukrzycę).
Niektórzy producenci dzielą preparaty przeznaczone do żywienia enteralnego na:
−
standardowe – o gęstości kalorycznej 0,8–1 kcal/ml,
−
wysokokaloryczne – o gęstości kalorycznej 1,5 kcal/ml,
−
specjalne – dla chorych będących na specjalnych dietach z powodu choroby (cukrzyca,
choroby nerek, wątroby, itp.),
−
ketodiety – substytut aminokwasów egzogennych.
Diety standardowe mogą być normokaloryczne i niskokaloryczne. W dietach
normokalorycznych tzw. gęstość kaloryczna wynosi 1kcal/ml; w niskokalorycznych
(przeznaczonych dla osób w podeszłym wieku) 0,8 kcal/ml. Diety wysokokaloryczne
(przeznaczone, np. dla dzieci) zawierają 1,3–1,5 kcal/ml. Ponadto udział białek,
węglowodanów i tłuszczów w pokryciu zapotrzebowania energetycznego jest prawidłowo
określony i zależy od rodzaju diety. Diety standardowe mogą być również wzbogacane
w tłuszcze MCT lub błonnik.
Skrót MCT oznacza średniołańcuchowe kwasy tłuszczowe (Meddium Chain
Triglicerides). Wchłanianie tych kwasów jest szybsze niż kwasów długołańcuchowych, co nie
obciąża układu chłonnego jelit.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
Diety doustne
Jeśli pacjent nie może spożywać wystarczającej ilości pokarmów lub, gdy jego
zapotrzebowanie jest specyficzne, lekarz może zalecić jako uzupełnienie normalnej diety
preparaty przemysłowe. Występują one najczęściej w postaci napojów. Mogą mieć
różnorodny skład i różne przeznaczenie, np. dla pacjentów z cukrzycą lub chorych na
nowotwory, itp. Niektóre z tych preparatów są dostępne bez recepty, gotowe do spożycia.
Żywienie przez zgłębniki i przetoki pokarmem naturalnym
Diety przemysłowe są drogie, dlatego niektórzy pacjenci, korzystający z tej formy
żywienia także poza szpitalem, otrzymują przez zgłębnik potrawy przygotowywane
w warunkach domowych. Jest to kłopotliwe, ponieważ trudno jest właściwie zbilansować
taką dietę, ponad to miksowane i rozcieńczane potrawy nie gwarantują, że zgłębnik się nie
zatka. Podstawą tak przygotowywanych diet są podobne produkty jak do sporządzania diety
płynnej wzmocnionej. Dietę wzbogaca się dodatkiem mleka w proszku, śmietanki, żółtkiem,
oczywiście, jeśli nie ma ku temu przeciwwskazań. Ten sposób żywienia wymaga zachowania
szczególnych warunków sanitarnych.
Nadzór metaboliczny chorych podczas leczenia prowadzi się typowo w oparciu o bilans
azotowy i wodno-elektrolitowy oraz okresowe monitorowanie parametrów biochemicznych
krwi.
Ocenianie stanu odżywienia pacjenta podczas leczenia żywieniowego
Całkowite żywienie pozajelitowe (CŻP), podobnie jak inne rodzaje leczenia
żywieniowego wymagają stałej kontroli stanu odżywienia pacjenta.
Do oceny skuteczności CŻP stosuje się badanie bilansu azotowego. W tym celu od ilości
podanego białka w przeliczeniu na azot (dokładną ilość można odczytać z etykiety
podawanego preparatu żywieniowego) należy odjąć dobową utratę azotu z moczem
wyliczoną na podstawie dobowego wydalania mocznika w moczu. Ilość wydalonego azotu
nie powinna być większa od ilości azotu podanego dożylnie z aminokwasami, ani mniejsza
o więcej niż 4-5 g N/dobę. W przeciwnym wypadku należy odpowiednio modyfikować dietę.
W okresie żywienia pozajelitowego należy prowadzić bilans wodny oraz kontrolę
metaboliczną (zleconą przez lekarza), wykonując następujące badania laboratoryjne:
gazometrię, elektrolity (sód, potas), osmolarność surowicy i moczu, mocznik, dobowy profil
glukozy we krwi, wydalanie dobowe mocznika (w dobowej zbiórce moczu). Dodatkowo
wskazane jest oznaczanie we krwi stężenia bilirubiny, kreatyniny i inne badania.
Należy pamiętać, że 7-dniowe niewystarczające odżywianie doustne jest maksymalnym
okresem, jaki chory może tolerować bez wspomagania żywieniowego.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
Dokumentacja związana z leczeniem żywieniowym
Poniżej znajdują się wzory oryginalnych druków stosowanych w szpitalach, związanych
z leczeniem żywieniowym, analiza pozwoli Ci zwrócić uwagę na to jak wiele czynników
wpływa na wybór formy leczenia żywieniowego.
Załącznik nr 10 do Zarządzenia nr 40/2007
Prezesa Narodowego Funduszu Zdrowia
Załącznik nr 17b do materiałów informacyjnych - SZP
OCENA RYZYKA ZWIĄZANEGO ZE STANEM ODŻYWIENIA (NUTRITIONAL
RISIK SCORE, NRS)
Pogorszenie stanu odżywienia
Nasilenie choroby
(zwiększone zapotrzebowanie)
Lekkie = 1
Utrata masy
ciała >5%
w ciągu 3 miesięcy lub
spożycie pokarmu 50–75%
w ostatnim tygodniu
Lekkie = 1
Np. złamanie uda, choroby
przewlekłe (zwłaszcza
powikłane) – marskość
wątroby, POChP,
Radioterapia
Średnie = 2
Utrata masy
ciała >5%
w ciągu 2 miesięcy lub BMI
18,5–20,5 + zły stan ogólny
lub spożywanie pokarmu 25
– 50% potrzeb organizmu
w ostatnim tygodniu
Średnie = 2
Rozległe operacje brzuszne,
udar mózgu, chorzy w wieku
podeszłym – leczenie
przewlekłe, pooperacyjna
niewydolność nerek,
chemioterapia
Ciężkie = 3
Utrata masy
ciała >5%
w ciągu 1 miesiąca lub BMI
<18,% + zły stan ogólny lub
spożycie pokarmu 0–25%
potrzeb
organizmu
w ostatnim tygodniu
Ciężkie = 3
Uraz
głowy,
przeszczep
szpiku
kostnego,
chory
w oddziale intensywnej terapii
Nasilenie :
Nasilenie:
Suma punktów:
Wynik: =3 lub >3 - wskazane leczenie żywieniowe;
Wynik: <3 – rozważ postępowanie zachowawcze, powtórz badanie za tydzień.
Podpis i pieczęć lekarza leczącego Podpis i pieczęć członka zespołu
żywienia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
Załącznik nr 9 do Zarządzenia nr 40/2007
Prezesa Narodowego Funduszu Zdrowia
Załącznik nr 17a do materiałów informacyjnych - SZP
SUBIEKTYWNA GLOBALNA OCENA STANU ODŻYWIENIA (SGA)
I. Wywiad
1. Wiek (lata) ……. wzrost (cm) ……. masa ciała (kg) ……… płeć ¨K ¨M
2. Zmiana masy ciała utrata masy w ostatnich 6 miesiącach ……… (kg) ……..(%)
zmiana masy ciała w ostatnich 2 tygodniach:
¨zwiększenie ¨bez zmian ¨zmniejszenie
3. Zmiany w przyjmowaniu pokarmów
¨bez zmian ¨zmiany: czas trwania ……….. (tygodnie)
Rodzaj diety:
¨zbliżona do optymalnej dieta oparta na pokarmach stałych
¨dieta płynna kompletna
¨dieta płynna hipokaloryczna
¨głodzenie
4. Objawy ze strony przewodu pokarmowego (utrzymujące się ponad 2 tygodnie)
¨bez objawów ¨Nudności ¨ Wymioty ¨Biegunka ¨Jadłowstręt
5. Wydolność fizyczna
¨bez zmian ¨zmiany: czas trwania …….. (tygodnie)
rodzaj pracy:
¨praca w ograniczonym zakresie
¨chodzi
¨leży
6. Choroba a zapotrzebowanie na składniki odżywcze:
wzrost zapotrzebowania metabolicznego wynikające z choroby
¨brak ¨mały ¨średni ¨duży
II. Badania fizykalne
należy określić stopień zaawansowania:
0 – bez zmian, 1 – lekki, 2 – średni, 3 – ciężki) ……
¨utrata podskórnej tkanki tłuszczowej nad mięśniem trójgłowym i na klatce
¨piersiowej
¨zanik mięśni (czworogłowy, naramienny)
¨obrzęk nad kością krzyżową
¨obrzęk kostek
¨wodobrzusze
III. Subiektywna globalna ocena stanu odżywienia (SGA):
¨prawidłowy stan odżywienia
¨podejrzenie niedożywienia lub niedożywienie średniego stopnia
¨wyniszczenie
¨duże ryzyko niedożywienia
…………………………………… ……………………………….
podpis i pieczęć lekarza leczącego podpis i pieczęć członka zespołu żywienia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
Załącznik nr 11 do Zarządzenia nr 40/2007
Prezesa Narodowego Funduszu Zdrowia
Załącznik nr 17c do materiałów informacyjnych - SZP
KARTA KWALIFIKACJI DO ŻYWIENIA POZAJELITOWEGO LUB
DOJELITOWEGO
Pacjent:
Imię, nazwisko………………….. PESEL …………………nr historii choroby……..…….
1. Ocena stanu odżywienia: SGA lub NRS 2002 (załączyć kartę oceny): ………………….
BMI = ……………………
% utraty masy ciała (w ostatnich 6 miesiącach): ……………………………….
stężenie białka we krwi…………g/l stężenie albumin we krwi………………..g/l
2. Wskazania do leczenia żywieniowego:
przewidywany okres głodzenia okołooperacyjnego: ………dni
wskazania do leczenia żywieniowego:
¨okres okołooperacyjny u noworodków i niemowląt
¨wyniszczenie i niedożywienie u niemowląt i dzieci
¨wyniszczenie (BMI<17 lub klasa C wg skali SGA) bez możliwości odżywiania doustnego
¨niedożywienie (BMI 17-18 lub klasa B+D wg skali SGA) bez możliwości odżywiania
doustnego > 7 dni
¨BMI ≥ 18 lub klasa A lub B wg skali SGA bez możliwości odżywiania doustnego >10 dni
¨zwiększony katabolizm
¨powikłania pooperacyjne bez możliwości skutecznego odżywiania doustnego
¨reoperacja w okresie 30 dni po poprzedniej operacji
¨niewydolność przewodu pokarmowego ostra lub przewlekła
¨inne
3. Cel leczenia żywieniowego:
¨utrzymanie stanu odżywienia
¨poprawa stanu odżywienia
¨leczenie choroby podstawowej lub jej powikłań
4. Droga podawania
skuteczne żywienie doustne: możliwe ¨tak ¨nie
skuteczne żywienie drogą przewodu pokarmowego: możliwe ¨tak ¨nie
5. Dostęp:
zgłębnik: ¨nosowo –żołądkowy ¨nosowo- dwunastniczy ¨nosowo- jelitowy
¨przezskórna endoskopowa gastrostomia (PEG) ¨gastrostomia jejunostomia
¨inna przetoka ¨żyła centralna ¨tunelizacja ¨cewnik permanentny ¨port
¨żyły obwodowe
typ cewnika:, zgłębnika lub PEG: ………………………………………..
6. Ocena ryzyka powikłań metabolicznych lub zespół ponownego odżywienia (re-feeding
syndrome):
¨nie ma ¨małe ¨duże

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
7. Dni leczenia żywieniowego:
¨5.06.00.0000006 żywienie dojelitowe dni ………………..
¨5.06.00.0000018 kompletne żywienie pozajelitowe dorosłych dni ………..………
¨5.06.00.0001416 częściowe (niekompletne) żywienie pozajelitowe dni …………….….
¨5.06.00.0001417 kompletne żywienie pozajelitowe dzieci dni ………..………
Dostęp:
¨5.06.00.0000035 zakładanie portów do radykalnej chemioterapii i/ lub kontaktu
centralnego
¨5.06.00.0001445 wytworzenie stałego dostępu naczyniowego z użyciem cewnika typu
Broviac, Hickman lub Groshong
8. Wynik leczenia: ¨dobry ¨zły
9. Posiew krwi
w przypadku żywienia drogą żyły głównej górnej: załączyć wynik posiewu krwi aspirowanej
z cewnika i końca cewnika:
¨wynik obecny ¨brak
…………………………………… ………………………….
podpis i pieczęć lekarza leczącego podpis i pieczęć członka zespołu żywienia
4.4.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Co nazywamy leczeniem żywieniowym?
2. Jakie znasz sposoby leczenia żywieniowego?
3. Jakie są zalecenia do stosowania żywienia pozajelitowego?
4. Jakie znasz sposoby żywienia enteralnego?
5. Jakie znasz sposoby wprowadzenia zgłębnika?
6. Jak można podzielić preparaty do żywienia dojelitowego?
7. Jakie preparaty stosuje się do żywienia pozajelitowego?
8. W jaki sposób można obliczyć zapotrzebowanie na energię pacjenta leżącego?
4.4.3. Ćwiczenia
Ćwiczenie 1
Sporządź listę preparatów do żywienia enteralnego oferowaną przez producentów.
Tabela do ćwiczenia 1
Lp. Nazwa producenta
Rodzaj
preparatu do
żywienia
enteralnego
Nazwa
handlowa
preparatu
Przeznaczenie
–
zastosowanie
Uwagi na
temat
wartości
odżywczej
i inne
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z informacjami na temat leczenia żywieniowego,
2) odszukać w Internecie ofertę producentów preparatów do żywienia enteralnego
(np. Nutricia, Fresenius Kabi),
3) wypisać ofertę na preparaty do żywienia enteralnego,
4) uporządkować te preparaty według przeznaczenia i wartości odżywczej,
5) uzupełnić tabelę.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca leczenie żywieniowego,
−
stanowisko komputerowe z oprogramowaniem, dostępem do Internetu,
−
papier na notatki, długopis, papier do drukarki.
Ćwiczenie 2
Oblicz wartość odżywczą przykładowej diety do karmienia przez zgłębnik. Dokonaj
oceny tej diety.
Tabela do ćwiczenia 2. Dieta do żywienia przez zgłębnik
Składnik
Jednostka miary
Ilość
Mąka pszenna
g
120
Jaja (2 szt.)
g
100
Chude mięso wołowe (dokładnie oczyszczone z błon)
g
250
Śmietanka 12%
g
200
Masło
g
20
Olej sojowy
g
20
Marchew (bez odpadów)
g
50
Jabłko (bez odpadów)
g
50
Cukier
g
150
Sól
g
5
Woda
ml
600 -700
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) odszukać w tabelach wartości odżywczych surowce wymienione w diecie,
2) obliczyć zawartość składników odżywczych w poszczególnych surowcach,
3) obliczyć skład chemiczny całej diety – uwzględnić straty zachodzące podczas obróbki
cieplnej,
4) wypisać normy żywienia dla przykładowej dorosłej osoby,
5) porównać normy żywienia z obliczoną wartością odżywczą diety,
6) ocenić wartość odżywczą diety,
7) zanotować wnioski w zeszycie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
normy żywienia ludności,
−
tabele składu chemicznego produktów spożywczych,
−
kalkulator, papier na notatki, długopis.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
Ćwiczenie 3
Sporządź dietę do żywienia przez zgłębnik, wykorzystując recepturę z ćwiczenia 2. Oceń
konsystencję tej diety.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przygotować surowce niezbędne do wykonania diety,
2) przygotować narzędzia pracy,
3) przeprowadzić obróbkę wstępną brudną surowców,
4) oczyszczone mięso zalać małą ilością wody i gotować do miękkości,
5) obrać umytą marchew, odciąć końce, opłukać, odważyć 50 g, włożyć do mięsa, ugotować
do miękkości,
6) zdezynfekować jaja, wybić, sprawdzić świeżość, ugotować (jak w koszulkach, ale bez
dodatku octu – można dodać sok z cytryny),
7) obrać umyte jabłka, wydrążyć, odważyć 50 g, pokroić na kawałki, ugotować w bardzo
małej ilości wody, wodę odparować, przetrzeć,
8) wyjąć z wywaru ugotowane mięso i marchew, dodać jaja, zmiksować dolewając wywar
z mięsa i marchwi,
9) dodać do zmiksowanej masy przetarte jabłko, masło i olej, śmietankę i zmiksować,
10) sporządzić kleik z mąki pszennej oraz 600 ml wody,
11) połączyć kleik ze zmiksowaną masą, dodać cukier, sól i jeszcze raz zmiksować,
uzupełnić przegotowaną wodą do objętości 2000 ml, ponownie zmiksować,
12) ocenić konsystencję diety (gęstość i brak grudek) i przeprowadzić próbę z użyciem
sondy, sprawdzając czy pokarm swobodnie przepływa (można użyć samej rurki i lejka);
uwaga dieta powinna mieć temperaturę ok. 30–37 °C.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
receptura diety,
−
surowce według receptury,
−
narzędzia pracy, naczynia i sprzęt niezbędny do wykonania diety,
−
sonda do przeprowadzenia próby, zbiornik do odbierania mieszanki.
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić cele i założenia dojelitowego i pozajelitowego leczenia
żywieniowego?
¨
¨
2) scharakteryzować zasady leczenia żywieniowego?
¨
¨
3) rozróżnić preparaty do żywienia pozajelitowego i dojelitowego?
¨
¨
4) przygotować pokarm do żywienia pacjenta przez zgłębnik
lub przetokę?
¨
¨

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
4.5. Zatrucia pokarmowe – zasady odżywiania chorych
4.5.1. Materiał nauczania
Zatrucia pokarmowe są to choroby wywołane spożyciem pokarmów zawierających
chorobotwórcze bakterie lub ich toksyny, pasożyty, wirusy lub zanieczyszczenia chemiczne.
Przebieg tych chorób jest zwykle gwałtowny i objawia się bólami brzucha, nudnościami,
biegunką, oraz przeważnie wysoką temperaturą.
Od zatruć pokarmowych należy odróżnić zatrucia rzekome, wywołane najczęściej
niewłaściwą dietą (ciężkostrawną, zbyt obfitą, itp.). Objawy w takiej sytuacji są łagodniejsze,
ale mogą się pojawić bóle brzucha, nudności, wzdęcia, biegunka lub zaparcia oraz wymioty.
Raczej nie wzrasta temperatura ciała (lub wzrasta minimalnie).
Rodzaje zatruć pokarmowych, objawy, skutki i sposoby zapobiegania zatruciom
pokarmowym zostały opisane w jednostce modułowej 321[11].Z2.01 „Zapewnianie jakości
zdrowotnej żywności i żywienia”.
Ponieważ bezpośrednim skutkiem zatrucia pokarmowego są zakłócenia ze strony
przewodu pokarmowego, odżywianie w czasie zatruć ma ogromne znaczenie i jest
kłopotliwe. Do najczęstszych objaw zatruć należą biegunka i wymioty. Niekiedy odruch ze
strony przewodu pokarmowego jest tak silny, że nawet niewielka podaż pokarmu jest
natychmiast zwracana. Dochodzi do odwodnienia i utraty elektrolitów a w dalszej kolejności
także do innych niedoborów pokarmowych. Dodatkowo ścianki jelit i w ogóle przewodu
pokarmowego są podrażnione, co może prowadzić do ich uszkodzenia. W wypadku ciężkich
zatruć (np. chemicznych lub grzybami) uszkodzonych zostaje wiele narządów i ogólnie
zakłócony metabolizm pacjenta. Ciężkie zatrucia wymagają żywienia pod całkowitą kontrolą
lekarską, najczęściej do krwioobiegu.
W lżejszych postaciach zatruć chodzi nie tylko o uzupełnianie niedoborów wody
i elektrolitów, ale także ochronę przewodu pokarmowego pacjenta.
Zalecenia żywieniowe w zatruciach pokarmowych
W zależności od przebiegu zatrucia najczęściej w pierwszym etapie obowiązuje dieta
ścisła – podaje się wyłącznie płyny obojętne w małych porcjach. Jeśli jest to konieczne
dożylnie uzupełnia się poziom płynów i elektrolitów. W drugim etapie leczenia (po kilku do
kilkudziesięciu godzin od wystąpienia objawów) stosuje się tzw. dietę kleikową. Później
można stopniowo wprowadzać dietę lekkostrawną.
Dieta kleikowa
Dieta ma na celu oszczędzenie chorego narządu przewodu pokarmowego, utrzymanie
funkcji przewodu pokarmowego i stopniowe przygotowanie do pełniejszej diety.
Zastosowanie diety kleikowej:
−
ostry nieżyt żołądka,
−
czwarta doba po zabiegu operacyjnym żołądka,
−
po głodówce w nerczycy,
−
w chorobach zakaźnych,
−
w schorzeniach trzustki, wątroby, nerek,
−
w stanach pooperacyjnych,
−
w zatruciach pokarmowych.
Dieta kleikowa jest głównie źródłem węglowodanów i nie zapewnia pokrycia
zapotrzebowania organizmu, dlatego może być stosowana tylko przez krótki okres czasu
(1–3 dni), aby nie prowadzić do niedoborów pokarmowych.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
42
Do sporządzania potraw wykorzystuje się – ryż, kaszę mannę, kaszę jęczmienną, płatki
owsiane, niekiedy dodatkowo mąkę ziemniaczaną i pszenną. Zamiast kasz, np. ryżu można
wykorzystać gotowe kleiki ryżowe, kukurydziane lub płatki ryżowe, czy kaszę mannę
błyskawiczną, które łatwiej się rozklejają.
Kleiki mają różny wpływ na przewód pokarmowy. Kleik ryżowy działa zapierająco,
pszenny (z mąki lub kaszy manny) lekko wzdymająco, płatki owsiane rozwalniająco, kleik
jęczmienny jest obojętny. Dlatego rodzaj kleiku powinien być uzależniony od objawów
choroby.
Oprócz kleików, które przygotowuje się na wodzie, można stosować gorzką herbatę,
namoczone sucharki lub miąższ bułki. Jeśli pacjent to toleruje, dietę można poszerzać
o dodatek soli, cukru, masła, chudego mleka. W dalszej kolejności wprowadza się przetarty
chudy twarożek, purèe z marchwi, ziemniaków, pieczonych jabłek a następnie inne przetarte
owoce lub soki. W wypadku biegunek można dodatkowo wprowadzić napar z suszonych
czarnych jagód, kakao sporządzone na wodzie, osłonowo działające lekkie napary z rumianku
lub mięty. W leczeniu biegunek należy podawać pacjentom produkty zawierające pektyny
natomiast wykluczyć produkty bogate w błonnik drażniący przewód pokarmowy.
W zależności od stanu pacjenta, pod koniec pierwszej lub dopiero w drugiej dobie,
można do sporządzania kleików używać niewielkie ilości mleka. Należy rozpocząć od ok. ¼
szklanki mleka na jedną porcję (ok. 50 ml) i w kolejnych porcjach kleiku stopniowo
zwiększać tę ilość. Ponieważ mleko podczas obróbki cieplnej się przypala należy dolewać je
(świeże, przegotowane) do gotowego już kleiku.
Kleiki przygotowuje się zalewając opłukaną kaszę dużą ilością zimnej wody i powoli
ogrzewając do całkowitego rozklejenia. Następnie kleik należy przecedzić. Pacjentowi podać
wyłącznie kleik („wywar” bez ziaren). W kolejnych dobach można przetrzeć i podać
pacjentowi także te przetarte, dobrze rozklejone ziarna kasz. Kaszę mannę gotuje się inaczej,
mianowicie z kaszy sporządza się zawiesinę w wodzie (można pozostawić do napęcznienia);
zawiesinę wlewa się do gotującej się wody i powoli ogrzewa.
Wszelkie kasze tzw. „błyskawiczne” sporządza się zgodnie z informacją producenta.
Kleiki można również przygotowywać na wywarach z warzyw, są wówczas źródłem
dodatkowych składników pokarmowych, oraz pewnym urozmaiceniem smakowym.
W kolejnych dniach do kleików można dodawać przecierane owoce lub warzywa
(np. jabłko lub marchew). Smak kleików poprawia nie tylko dodatek soli i cukru, ale także
masła a później również słodkiej śmietanki. Wszystkie produkty muszą być świeże. Każda
porcja kleiku powinna być przygotowana tuż przed podaniem.
Tabela 10. Przykład diety kleikowej [opracowanie własne]
Śniadanie
Kleik ryżowy na wodzie, słaba herbata
Śniadanie II
Sucharki, napar z rumianku
Obiad
Zupa marchwiana,
Kleik z kaszy manny
Podwieczorek
Rzadki kisiel owocowy, sucharki,
Kolacja
Kleik ryżowy, napar z czarnych jagód
Przykład receptury na kleik ryżowy – 1 porcja:
−
50 g kaszy jęczmiennej,
−
1000 ml wody,
−
sól do smaku.
Kaszę przebrać i opłukać, zalać zimną wodą i gotować ok. 2,5 godz. W razie potrzeby
należy uzupełniać ilość płynu (po ugotowaniu porcja kleiku powinna wynosić 400–500 ml,
należy uwzględnić odpadki w postaci odcedzonej kaszy). Aby zapobiec przypalaniu należy
zastosować kąpiel wodną lub specjalne naczynia z podwójnym dnem. Po całkowitym
rozklejeniu kaszy, kleik przecedzić, doprawić i podać letni.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
43
Dieta bogata w potas
Chory, który wymiotuje i ma biegunkę traci szybko sole mineralne w tym sód i potas.
Sód można uzupełnić dodając do potraw lub do wody sól kuchenną, natomiast nieduże ubytki
potasu należy uzupełnić stosując dietę bogatopotasową. W diecie tej należy wprowadzić
produkty spożywcze bogate w potas. Nie jest to łatwe w wypadku ostrego nieżytu ze strony
przewodu pokarmowego, ponieważ źródłem potasu są orzechy, warzywa (strączkowe,
pomidory, niektóre liściaste), ziemniaki, mięso i ryby a więc produkty wykluczone z diety
w wypadku zatruć pokarmowych. Najszybciej do diety można wprowadzić ziemniaki
i niektóre warzywa, wywary z warzyw, natomiast pozostałe składniki powinny być podstawą
diety po ustąpieniu ze strony przewodu pokarmowego objawów zatrucia. Dorosły człowiek
potrzebuje w codziennej diecie 3500 mg potasu. Jeśli potas zostaje „wypłukiwany”
z organizmu należy na bieżąco uzupełniać jego straty, ponieważ organizm ludzki nie
gromadzi potasu (nadmiar jest wydalany, głównie z moczem).
4.5.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jakie zalecenia żywieniowe obowiązują w zatruciach pokarmowych?
2. W jakich schorzeniach stosuje się dietę kleikową?
3. Kiedy w diecie należy zwiększyć ilość potasu i dlaczego?
4. Jakie produkty są źródłem potasu?
4.5.3. Ćwiczenia
Ćwiczenie 1
Ułóż dietę bogatą w potas, dla chorego z biegunką będącą skutkiem zatrucia
pokarmowego. Ułóż dietę na czwartą dobę leczenia – w drugiej dobie wprowadzono kleiki.
W trzeciej dobie gotowane warzywa, twaróg, masło. Wszystkie produkty były dobrze
tolerowane przez chorego.
Oblicz wartość odżywczą zaproponowanej diety i oceń ją.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z informacjami na temat diety bogatopotasowej oraz leczenia w biegunkach,
2) ułożyć jadłospis oparty na diecie lekkostrawnej, zawierający większą ilość źródeł potasu,
3) ocenić jadłospis metodą jakościową,
4) obliczyć wartość odżywcza zaplanowanego jadłospisu,
5) ocenić wartość odżywczą zaplanowanego jadłospisu,
6) dokonać ewentualnej korekty jadłospisu.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca żywienia leczniczego,
−
normy żywienia ludności, tabele składu chemicznego produktów spożywczych,
−
kalkulator, papier na notatki, długopis.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
44
Ćwiczenie 2
Ułóż jadłospis 7 – dniowy dla chorego dziecka po przebytym zatruciu pokarmowym.
Przez 3 dni dziecko otrzymywało: w 1 dobie – dietę płynną ścisłą; w 2 i 3 dobie dietę
kleikową. W 3 dobie wprowadzono wywary z warzyw, przecierane pieczone jabłko, banany
oraz twarożek, niewielką ilość masła. Zaplanuj jadłospis w taki sposób, aby uzupełnić straty
składników odżywczych spowodowanych wymiotami i biegunką. Dokonaj bilansu diety,
zakładając, że dziecko ma 7 lat. Pamiętaj, że w skutek choroby dziecko ma obniżone uczucie
łaknienia – zwróć uwagę na objętość, liczbę, wartość odżywczą i „atrakcyjność” posiłków.
Uwaga – ćwiczenie można wykonać przy pomocy odpowiedniego programu
komputerowego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z informacjami na temat żywienia ludzi w biegunkach,
2) przeanalizować wcześniejszy sposób żywienia pacjenta – wynotować składniki
odżywcze, których podaż w ostatnich 3 dniach była zbyt mała w diecie,
3) odszukać normy żywienia odpowiednie dla pacjenta i wynotować je,
4) zaplanować 7-dniowy jadłospis, który uwzględni potrzeby organizmu pacjenta,
oraz jego możliwości związane z chorobą,
5) ocenić jadłospis metodą jakościową,
6) obliczyć wartość odżywczą jadłospisu i dokonać jego bilansu,
7) dokonać ewentualnych korekt.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura dotycząca żywienia leczniczego,
−
normy żywienia ludności, tabele składu chemicznego produktów spożywczych,
−
kalkulator, papier na notatki, długopis,
−
ewentualnie stanowisko komputerowe z odpowiednim oprogramowaniem, drukarką,
papier do drukarek.
4.5.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) dobrać produkty spożywcze i potrawy zalecane w dietach
kleikowych?
¨
¨
2) ocenić wartość odżywczą diety kleikowej?
¨
¨
3) określić przyczyny i scharakteryzować sposoby zapobiegania
zatruciom pokarmowym?
¨
¨
4) określić zasady żywienia w zatruciach pokarmowych?
¨
¨
5) posłużyć się programem komputerowym do oceny sposobu
żywienia?
¨
¨

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
45
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1. Przeczytaj uważnie instrukcję.
2. Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3. Zapoznaj się z zestawem zadań testowych.
4. Test zawiera 20 zadań.
Wszystkie
są zadaniami wielokrotnego wyboru i tylko jedna
odpowiedź jest prawidłowa.
5. Udzielaj odpowiedzi tylko na załączonej Karcie odpowiedzi.
6. Zaznacz prawidłową odpowiedź X (w przypadku pomyłki należy błędną odpowiedź
zaznaczyć kółkiem, a następnie ponownie zakreślić odpowiedź prawidłową).
7. Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
8. Jeśli zadanie będzie Ci sprawiało trudność, wtedy odłóż jego rozwiązanie na później
i wróć do niego, gdy zostanie Ci wolny czas.
9. Na rozwiązanie testu masz 45 minut.
Powodzenia!
ZESTAW ZADAŃ TESTOWYCH
1. W organizmie człowieka sód
a) występuje w płynie zewnątrzkomórkowym i reguluje gospodarkę wodną.
b) występuje w płynie wewnątrzkomórkowym i reguluje gospodarkę wodną.
c) jest niezbędny w transporcie tlenu w komórkach i reguluje gospodarkę wodną.
d) zwiększa
przepuszczalność
błon
komórkowych
i
występuje
w
płynie
wewnątrzkomórkowym.
2. Tak zwana dieta bezsolna dopuszcza w całodniowej diecie
a) 150 mg sodu.
b) 100 mg sodu.
c) 50 mg sodu.
d) 0,5 mg sodu.
3. Zbyt duże spożycie sodu może być przyczyną następujących schorzeń
a) zawał serca, niedokrwistość, miażdżyca.
b) nadciśnienie tętnicze, anemia, zawał serca.
c) nadciśnienie tętnicze, udar mózgu, zawał serca.
d) nadciśnienie tętnicze, żylaki kończyn dolnych, choroba wieńcowa.
4. Przyczyną niedoboru potasu w organizmie mogą być
a) biegunki i anoreksja.
b) dieta wegetariańska i głodówki.
c) przewlekłe choroby serca i wymioty.
d) przewlekłe choroby wątroby i niewydolność nerek.
5. Zapotrzebowanie na potas dla zdrowej, dorosłej osoby wynosi
a) 500 mg/dobę.
b) 800 mg/dobę.
c) 3500 mg/dobę.
d) 5000 mg/dobę.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
46
6. W dietach z ograniczeniem sodu należy wykluczyć
a) sól kuchenną, konserwy, dżemy.
b) sól kuchenną, wędzoną szynkę, ryż.
c) sodę oczyszczoną, maggi, serki topione.
d) sodę oczyszczoną, orzechy arachidowe, kakao.
7. Na przyswajanie żelaza korzystnie wpływa obecność w diecie
a) histydyny, lizyny, wapnia i białek kazeinowych.
b) histydyny, lizyny, witaminy C, kwasu foliowego.
c) witaminy C, kwasów fitynowych, kwasu foliowego.
d) witaminy C, kwasów fitynowych, źródeł hemowych żelaza.
8. W wypadku niedokrwistości niedobarwliwej spowodowanej niedoborem żelaza do diety
należy włączyć
a) szczaw.
b) podroby.
c) produkty mleczne.
d) przetwory z całego ziarna zbóż.
9. Na przyswajanie wapnia niekorzystnie wpływa
a) laktoza.
b) aminokwas lizyna.
c) stosunek wapnia do fosforu 2:1.
d) mała kwasowość soku żołądkowego.
10. W wypadku osteoporozy należy
a) znacznie zwiększyć ilość białka w diecie.
b) wybierać produkty mleczne o mniejszej zawartości tłuszczu.
c) wybierać produkty mleczne o zwiększonej zawartości tłuszczu.
d) znacznie zwiększyć ilość warzyw liściastych i przetworów zbożowych.
11. Wśród diet o zmodyfikowanej konsystencji wyróżnia się między innymi
a) płynną i kleikową.
b) płynną i papkowatą.
c) nisko i bogatoresztkową.
d) papkowatą – ścisłą i wzmocnioną.
12. Pacjent przechodzi skomplikowane leczenie ortodontyczne, w jego sytuacji można
zastosować
a) dietę papkowatą.
b) dietę lekkostrawną.
c) wyłącznie dietę płynną.
d) wyłącznie żywienie do krwioobiegu.
13. Dietę płynną - ścisłą można stosować
a) przez 7 dni.
b) przez 5 dni.
c) przez 1–3 dni.
d) tylko przez kilka godzin po zabiegu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
47
14. W diecie płynnej wzmocnionej można stosować
a) jaja w koszulkach.
b) zmiksowane serki topione.
c) pieczywo ciemne namoczone w mleku.
d) namoczone i zmiksowane suszone gruszki.
15. Gastrostomia to nazwa
a) specjalnie zaprojektowanej rurki, służącej do żywienia enteralnego, którą wprowadza
się do jelita.
b) specjalnie zaprojektowanej rurki, służącej do żywienia enteralnego, którą wprowadza
się do żołądka.
c) specjalnie zaprojektowanej rurki, służącej do żywienia enteralnego, którą wprowadza
się do przełyku.
d) specjalnie zaprojektowanej rurki, służącej do żywienia enteralnego, którą wprowadza
się do krwioobiegu.
16. Leczeniem żywieniowym nazywa się
a) żywienie doustne z zastosowaniem specjalnych leków.
b) wyłącznie podawanie choremu składników pokarmowych drogą pozajelitową.
c) wyłącznie podawanie choremu składników pokarmowych drogą przewodu
pokarmowego.
d) zarówno podawanie choremu składników pokarmowych drogą przewodu
pokarmowego jak również pozajelitowo z zastosowaniem specjalnych płynnych diet
przemysłowych.
17. Do zalet żywienia parenteralnego (pozajelitowego) można zaliczyć
a) brak powikłań.
b) niski koszt żywienia.
c) możliwość dostosowania diety do specyficznych potrzeb pacjenta.
d) wyłączenie na dłuższy okres czasu przewodu pokarmowego, co bardzo korzystnie
wpływa na jego funkcje.
18. Zgłębnika do żywienia enteralnego nie można wprowadzić
a) przez nos.
b) do jelita grubego.
c) do jelita czczego.
d) do żołądka przez wytworzoną przetokę.
19. Dietę kleikową powinno się stosować w przypadku
a) nadwagi.
b) silnych zaparć.
c) zatruć pokarmowych.
d) operacji żołądka, w pierwszej dobie po operacji.
20. Wśród preparatów do żywienia enteralnego wyróżnić można
a) substraty.
b) elektrolity.
c) diety elementarne i półelementarne.
d) worki żywieniowe typu „All in One”.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
48
KARTA ODPOWIEDZI
Imię i nazwisko ……..............................………………………………………………..
Planowanie diet z modyfikacjami składników mineralnych i diet
z modyfikacjami konsystencji
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
49
6. LITERATURA
1. Brzozowska A. (red.): Składniki mineralne w żywieniu człowieka. Wydawnictwo AR,
Poznań 1999
2. Ciborowska H.: Dietetyka. Żywienie zdrowego i chorego człowieka. PZWL,
Warszawa 2000
3. Gawęcki J., Hryniewiecki L.: Podstawy nauki o żywieniu. PWN, Warszawa 2000
4. Gawęcki J., Jeszka J.: Żywienie człowieka – ćwiczenia. PWN, Warszawa 1995
5. Hasik J., Gawęcki J. (red.): Żywienie człowieka zdrowego i chorego. Tom 2. PWN,
Warszawa 2007
6. Hasik J., Hryniewiecki L, Grzymisławski M.: Dietetyka. PZWL, Warszawa 1999
7. Hasik J., Hryniewiecki L., Rościszewska-Stoyanow A.: Gdy lekarz zaleci dietę. Watra,
Warszawa 1987
8. Kierst W.: Nauka o żywieniu człowieka zdrowego i chorego. PZWL, Warszawa 1996
9. Kuchanowicz H., Czarnowska-Misztal E., Turlejska H.: Zasady żywienia człowieka.
WSiP, Warszawa 2000
10. Kunachowicz H., Nadolna I., Przygoda B., Iwanow K.: Tabele składu i wartości
odżywczej żywności. PZWL, Warszawa 2005
11. Wądołowska L., Bandurska-Stankiewicz E.: Wybrane zagadnienia z dietetyki.
Ćwiczenia. Wyd. UWM, Olsztyn 2002
12. Wieczorek-Chełmińska Z. (red.): Dietetyczna książka kucharska. PZWL, Warszawa 1991
13. Wieczorek-Chełmińska Z.: Zasady żywienia i dietetyka stosowana. PZWL,
Warszawa 1992
14. Włodarek D.: Dietetyka. Format A–B, Warszawa 2005
15. Ziemlański Ś. (red.): Normy żywienia człowieka. Fizjologiczne podstawy. PZWL,
Warszawa 2001
16. Ziemlański Ś.: Podstawy prawidłowego żywienia człowieka. Zalecenia żywieniowe dla
ludności w Polsce. Instytut Danone, Warszawa 1998
Wyszukiwarka
Podobne podstrony:
dietetyk 321[11] z3 07 n
dietetyk 321[11] z3 07 n
dietetyk 321[11] z3 07 u
dietetyk 321[11] z2 07 u
dietetyk 321[11] z3 02 u
dietetyk 321[11] z3 03 u
dietetyk 321[11] z3 03 n
dietetyk 321[11] z3 06 u
dietetyk 321[11] z3 01 n
dietetyk 321[11] z3 02 n
dietetyk 321[11] z3 06 n
dietetyk 321[11] z3 05 n
dietetyk 321[11] z2 07 n
dietetyk 321[11] z3 08 n
dietetyk 321[11] z3 08 u
dietetyk 321[11] z3 01 u
dietetyk 321[11] z3 09 u
dietetyk 321[11] z3 04 n
dietetyk 321[11] z3 04 u
więcej podobnych podstron